Introducción
La metatarsalgia se define como el dolor localizado o generalizado en la región anterior del pie, fundamentalmente plantar, que afecta a las cabezas y a las articulaciones metatarsofalángicas de los radios centrales (segundo a cuarto). Constituye la causa más frecuente de dolor en el pie y afecta mayoritariamente a mujeres de edad media y avanzada(1)(2).
Las causas de metatarsalgia se clasifican en 3 grandes categorías(3): metatarsalgias primarias (son las metatarsalgias de origen mecánico, debidas a alteraciones anatomofuncionales), secundarias (debidas a enfermedades de origen sistémico, metabólico, inflamatorio, neurológico, traumático y/o tumoral) y las debidas a causas iatrogénicas (fundamentalmente a fracasos de cirugías del primer radio y de los propios metatarsianos centrales).
En el caso de las metatarsalgias secundarias, estas constituyen un grupo variado de patologías, cuyos signos y síntomas les confieren una identidad propia. Su baja prevalencia en comparación con las metatarsalgias primarias les ha otorgado el nombre de metatarsalgias atípicas.
El objetivo del presente trabajo es presentar un caso clínico de metatarsalgia atípica en una mujer joven y establecer un protocolo de diagnóstico basado en la revisión bibliográfica.
Caso clínico
Se trata de una paciente mujer de 28 años de edad, sin antecedentes de interés, que acudió a nuestra consulta por dolor difuso en la planta del pie derecho de 5-6 meses de evolución, diario, fundamentalmente con la deambulación y la bipedestación, pero también con el reposo. Ocasionalmente, presentaba dolor nocturno. Como actividad deportiva salía a caminar todos los días unos 30-40 minutos. No refería antecedente traumático, ni mejoría con medicación analgésica-antiinflamatoria pautada previamente.
A la exploración, se objetivaba un edema muy leve, difuso en el dorso y en el borde lateral del pie, con dolor e hipersensibilidad a la presión de los metatarsianos laterales, sobre todo 4.º y 5.º, y parestesias ocasionales. No se observaban anomalías estructurales en el pie ni callosidades plantares, así como tampoco se palpaban masas de partes blandas ni atrofia de la almohadilla grasa plantar.
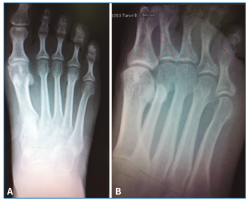
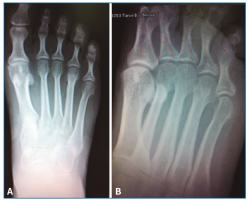
El estudio radiográfico en carga no mostraba alteraciones en la fórmula metatarsal ni lesiones óseas (Figura 1).
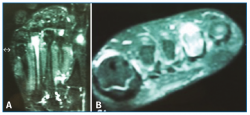
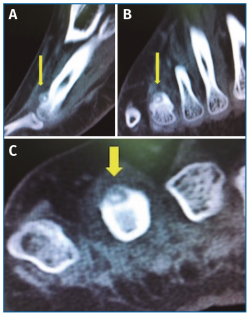
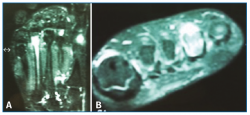
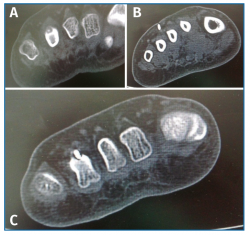
Se solicitó una resonancia magnética (RM) en dispositivo convencional de 1,5 T que no objetivó patología neurológica intermetatarsiana, pero en la que se observaba una alteración de señal localizada en la diáfisis-epífisis distal del cuarto metatarsiano, hipointensa en T1 e hiperintensa en T2, compatible con edema óseo, y que se informó como fractura de estrés (Figura 2).
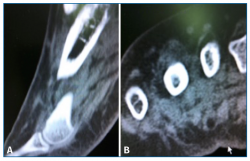
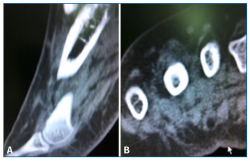
Sin embargo, la tomografía computarizada (TC) solicitada no mostró soluciones de continuidad en la cortical del cuarto metatarsiano (Figura 3).
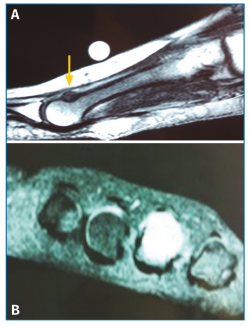
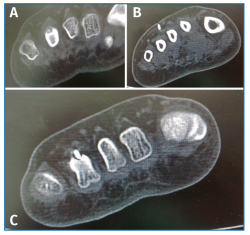
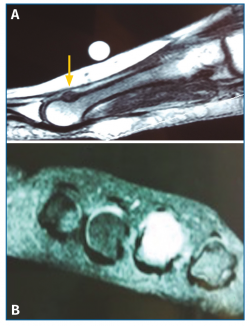
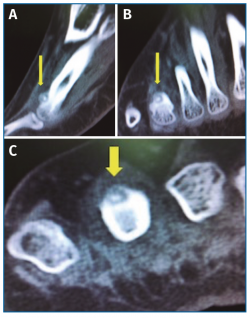
Con el objetivo de determinar las características de la lesión detectada en la RM, se indicó una gammagrafía ósea con tecnecio en 3 fases, que mostró un foco de hipercaptación de morfología redondeada en la cabeza del cuarto metatarsiano, compatible con una fractura de estrés (Figura 4). Una nueva RM en dispositivo convencional de 3T permitió detectar una lesión de 6 mm de diámetro en el dorso del cuello del cuarto metatarsiano, compatible con un osteoma osteoide (OO) (Figura 5). La TC de cortes finos a dicho nivel confirmó definitivamente la lesión tumoral (Figura 6).
Dada la localización y el tipo de tumoración, se indicó tratamiento con ablación por radiofrecuencia guiada por TC con aguja Radionics Cool-tip RF System Covidien® de 7 mm (Figura 7). No se registraron complicaciones durante el procedimiento.
El tiempo de demora desde la primera visita hasta el tratamiento fue de 14 meses.
Tras 1 año de seguimiento en la consulta, la paciente permanecía asintomática y se procedió al alta definitiva.
Discusión
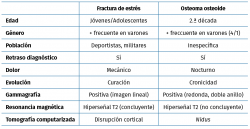
Las metatarsalgias atípicas pueden ser producidas por enfermedades de origen sistémico, metabólico, inflamatorio, neurológico, traumático y/o tumoral (Tabla 1).
La anamnesis y la exploración clínica son fundamentales para una primera clasificación del paciente con metatarsalgia en 1 de los 3 grandes grupos: primaria, secundaria o atípica, e iatrogénica. Se deben reflejar las características y la localización del dolor, el análisis de la marcha, las alteraciones en retropié, la presencia de queratosis plantares, las alteraciones tróficas, los cambios de temperatura, la huella plantar en el podoscopio y el tipo de fórmula digital. La presencia de una patología inflamatoria o reumática de base podría determinar la solicitud de un estudio analítico específico e incluso remitir al paciente a valoración por reumatología para el control de la enfermedad(4).
El estudio radiológico en proyección anteroposterior y lateral en bipedestación, y oblicua del pie, debe ser la primera prueba complementaria solicitada(3)(4). En ella se determinará la longitud relativa de cada metatarsiano y la alineación frontal de las cabezas metatarsales.
La RM nos permitirá estudiar las partes blandas y médula ósea. Su solicitud es obligada ante la negatividad del estudio radiológico, constituye la segunda prueba complementaria a solicitar y permite un diagnóstico de la metatarsalgia atípica en un elevado porcentaje de pacientes.
La TC nos proporciona una mejor definición de la cortical ósea.
La gammagrafía ósea en 3 fases detecta la presencia de focos de captación a nivel óseo o alteraciones de la captación entre la fase vascular y la fase tardía que nos orienten hacia el síndrome de distrofia simpático-refleja.
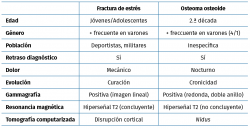
En nuestro caso, se descartó la patología inflamatoria o reumática, el síndrome de distrofia simpático-refleja, la sinovitis metatarsofalángica, u osteomielitis, mediante la anamnesis y la exploración física. La normalidad del estudio radiológico simple excluyó la enfermedad de Freiberg. El dolor difuso, la ausencia de clínica neurológica intermetatarsiana y la negatividad de la RM descartaron el neuroma de Morton. En consecuencia, las posibilidades diagnósticas restantes eran la fractura de estrés y la patología tumoral.
La fractura de estrés se relaciona con la actividad deportiva intensa, continua o reciente. No existe antecedente traumático, pero sí de actividad repetitiva, ya que la paciente caminaba 40 minutos diarios. La radiografía suele ser normal y el diagnóstico precoz se establece mediante RM o gammagrafía ósea en 3 fases(5).
El OO es un tumor óseo de características benignas, descrito por Jaffe en 1935(6). Afecta a pacientes entre los 5 y los 40 años, siendo más común en hombres en proporción 2,5:1. Constituye el 10% de los tumores benignos(7). Su incidencia en el tobillo y el pie es aproximadamente del 3%(8). Jackson revisó 860 casos de OO con una incidencia a nivel de los metatarsianos del 1,7%(9). Jordan realizó una revisión sistemática de 94 artículos que incluían a 223 casos de OO en pie y tobillo, con una distribución de mayor a menor frecuencia del OO en astrágalo, calcáneo, falanges, metatarsianos, cuñas y cuboides(10). El diagnóstico de un OO es clínico y se apoya en la solicitud de RM, TC y gammagrafía ósea en 3 fases. La sensibilidad de la TC es superior a la RM(10) y la literatura refiere falsos negativos de la RM del 34,7%(11). Por ello, se recomienda que, ante un paciente con dolor nocturno, que mejora con la toma de antiinflamatorios no esteroideos (AINE) y edad menor de 40 años, se solicite inicialmente una TC con la sospecha de OO(10). Actualmente, solo un estudio compara el uso de la TC de emisión monofotónica (SPECT) con la TC en el diagnóstico del OO, con una superioridad de la SPECT (100% sensibilidad y especificidad) frente a la TC (77,8 y 92,3%) y a la gammagrafía ósea en 3 fases (100 y 38,4%)(12). Sin embargo, al tratarse de un solo estudio, se precisa de futuras investigaciones para determinar su inclusión como prueba diagnóstica del OO a nivel del pie y tobillo. No es preciso un estudio anatomopatológico, puesto que la confirmación histológica ocurre solo en el 18-41% de los casos(13). La escisión quirúrgica completa con eliminación del nidus ha sido el tratamiento clásico. Sin embargo, se requiere una resección ósea excesiva con debilitamiento de la estructura ósea y riesgo de fractura, sobre todo en huesos pequeños como es el caso de los metatarsianos. En los últimos años se ha desarrollado la ablación por radiofrecuencia, que precisa de un abordaje mínimamente invasivo con pérdida escasa de hueso(14). Y esta técnica se va igualando progresivamente a la escisión en bloque y el curetaje abierto, con un 35,7% para la escisión en bloque, un 28,6% para el curetaje y un 28,6% para la radiofrecuencia(10).
Las principales características que nos permiten realizar un diagnóstico diferencial entre ambas patologías se indican en la Tabla 2.
Conclusiones
A pesar de que las metatarsalgias primarias son con gran diferencia las más frecuentes (90%), es fundamental conocer qué otras estructuras localizadas en el antepié o incluso fuera de él pueden ser también causa del dolor en dicha localización.
Para poder realizar un correcto diagnóstico diferencial de las metatarsalgias secundarias o atípicas y evitar que este se demore, es necesaria una anamnesis y exploración exhaustiva, y una solicitud protocolizada de las pruebas complementarias, que permitan alcanzar un diagnóstico preciso.