Introducción
La rotura del tendón tibial anterior (TA) es una lesión poco frecuente(1,2). Las lesiones pueden ser traumáticas, secundarias a una herida o un traumatismo cerrado o espontáneas(3) a causa de una degeneración tendinosa que, junto con un área hipovascular a 3 cm de la inserción y una flexión plantar forzada, aumenta el riesgo de rotura de forma atraumática(4,5,6).
Las roturas degenerativas ocurren generalmente de forma espontánea, asociadas frecuentemente con antecedentes de diabetes mellitus, artritis reumatoide, gota o infiltración de corticosteroides(1). Los pacientes pueden no presentar un déficit funcional claro debido a la acción compensatoria para realizar la dorsiflexión del tobillo por parte de los músculos extensor largo del dedo gordo y extensor digitorum longus (EDL). Es por ello que muchas veces la lesión pasa desapercibida y el diagnóstico se realiza de forma tardía(3,4,7).
Existen muchas técnicas descritas para la reparación primaria del tendón TA. Las roturas agudas suelen ser tratadas mediante una sutura terminoterminal directa, pero en las roturas crónicas donde el defecto es mayor de 4 cm debido a la retracción y degeneración del tendón, se requiere reconstrucción con autoinjerto o transferencias del tendón del extensor hallucis longus (EHL), peroneus tertius, plantaris, semitendinoso o Aquiles(4,5). Para prevenir la morbilidad asociada del autoinjerto o la transferencia, también se han descrito técnicas de reconstrucción con aloinjerto de semitendinoso, gracilis, peroneo largo, Aquiles y TA con resultados satisfactorios(8,9,10).
Caso clínico
Se trata de un hombre de 39 años sin antecedentes patológicos de interés que presentó un accidente doméstico con una herida tras la caída de un cuchillo en la región anteromedial del tobillo izquierdo en agosto de 2020, motivo por el cual acudió a urgencias de nuestro centro donde se realizó la sutura de dicha herida.
Durante las semanas posteriores, el paciente continuó con dolor en la cicatriz y debilidad en el tobillo durante la marcha, acudiendo de nuevo a las consultas de nuestro centro a los 3 meses de la lesión inicial.
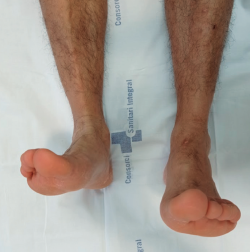
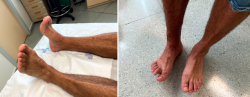
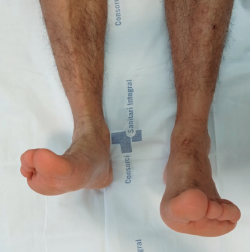
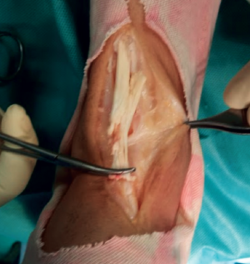
A la exploración física, el paciente presentaba una cicatriz en la región anteromedial del tobillo, a nivel del retináculo extensor. Se palpaba un gap de 1,5 cm a nivel proximal de la cicatriz junto con un déficit de inversión y de flexión dorsal de 5° respecto a la extremidad contralateral (Figura 1). En la resonancia magnética se visualiza una rotura completa del tendón TA y una degeneración tendinosa del cabo distal.
La fuerza del músculo TA afectado era de 13,93 N y de 39,9 N en la extremidad sana.
Se realizó un estudio biomecánico de la marcha donde se objetivó un balance articular equivalente al de la extremidad sana durante la fase final de apoyo. Se complementó con un estudio electromiográfico de superficie, el cual reflejaba un menor reclutamiento de fibras musculares (RMS: 7,73%) del músculo TA afecto, en comparación con la extremidad no lesionada, en la cual se observaba un 19,97% de reclutamiento de fibras musculares.
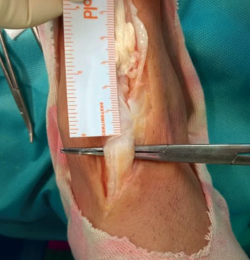
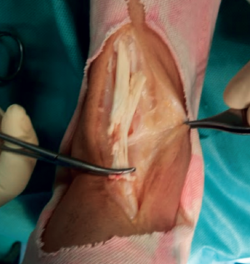
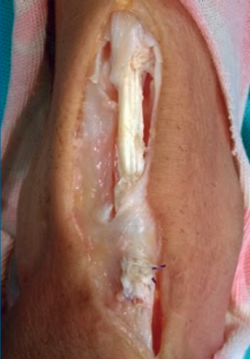
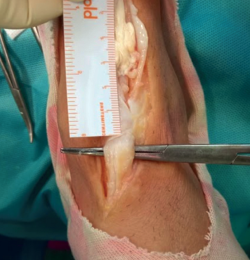
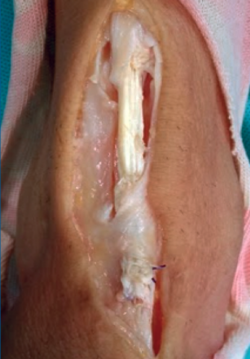
Se intervino al paciente quirúrgicamente realizando una incisión anteromedial sobre el recorrido del TA del tobillo derecho, preservando el retináculo extensor y objetivándose la rotura completa del tendón con el cabo proximal retraído inmediatamente proximal al retináculo extensor. El cabo distal del tendón se encontró con signos de degeneración a nivel del retináculo extensor con un defecto resultante de 3 cm (Figura 2). Se realizó una reparación del tendón mediante una plastia en Z con hemitendón del TA y sutura al extremo distal con resección previa de la parte del tendón degenerada (Figura 3 y 4). Durante el postoperatorio se inmovilizó con una férula de yeso posterior hasta la resolución de la herida quirúrgica. En la tercera semana, se cambió a bota ortopédica en carga parcial hasta la sexta semana, en la cual se comenzaron ejercicios de movilidad pasiva.
Resultados
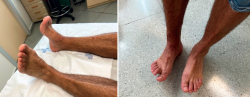
A los 3 meses de la intervención, el paciente no presentaba dolor, la fuerza del músculo TA intervenido había mejorado a 28,06 N y el estudio electromiográfico mostraba un aumento del reclutamiento de las fibras musculares del 19,57%, muy similar a la extremidad sana (18,62%) (Figura 5). El paciente se incorporó a su trabajo e inició deporte de impacto de forma progresiva sin limitaciones.
A los 9 meses presentó una mejoría progresiva de la fuerza con una media de 39,4 N. El RMS fue del 12,14% en la pierna lesionada, casi equiparable a la pierna sana (11,41%) (Tabla 1).
Discusión
El tendón del TA es el principal contribuyente a la flexión dorsal del tobillo junto al tendón EHL y al EDL durante el ciclo de la marcha(11). La rotura del tendón TA es una lesión poco común, siendo su principal causa una rotura degenerativa espontánea en varones mayores de 60 años. La rotura aguda traumática representa un 20% de los casos y el tiempo medio de diagnóstico es de 7 meses según la literatura(7,10). El tratamiento ortopédico en las roturas crónicas del TA presenta peores resultados, con una limitación funcional, pérdida de la fuerza dorsiflexora del tobillo y formación de dedos en garra por una hiperactividad extensora compensatoria, junto con la formación de un pie plano progresivo. Es por ello que el manejo conservador puede ser una opción en pacientes de edad avanzada y comorbilidad asociada(3,4,9,10).
En las roturas crónicas, debido a la retracción y degeneración del tendón, se aconseja la realización de transferencias tendinosas, auto- o aloinjertos debido al gran defecto que se produce, siendo imposible la sutura directa(5).
El tratamiento quirúrgico presenta buenos resultados en general, con una correcta recuperación de la función en pacientes correctamente seleccionados(3,4,12). El autoinjerto de hemitendón de TA, de semitendinoso(8), la reparación directa terminoterminal o la reinserción del tendón con anclaje óseo presenta mejores resultados en comparación con otros autoinjertos(7,13). En cambio, la reconstrucción con autoinjerto de EHL presenta peor resultado funcional, probablemente debido a que la técnica se realiza con otro tendón flexor dorsal del tobillo(6,7,14).
Goetz et al.(11) presentan buenos resultados en pacientes con roturas agudas y crónicas mediante la reparación con Z-plastia con defectos de entre 1 y 3 cm, técnica equivalente a la de nuestro paciente, con una rotura crónica con un defecto de 3 cm. El análisis cinemático de las distintas fases de la marcha mostró una mayor flexión de cadera, menor flexión dorsal de tobillo en la fase de apoyo y mayor flexión plantar de tobillo en la fase de balanceo en comparación con la extremidad sana, probablemente debido a las adherencias cicatriciales de la extremidad intervenida(11). En nuestro caso, el paciente mejoró tanto la flexión dorsal como la fuerza. El porcentaje de RMS de nuestro paciente aumentó al tercer mes postoperatorio y luego disminuyó casi de forma equiparable a la extremidad no lesionada. Esto explica que la falta de fuerza del paciente al inicio del postoperatorio se podría compensar enviando más señales nerviosas para intentar activar la mayor parte del músculo TA. En cambio, en el noveno mes postoperatorio, el porcentaje de RMS es similar a la extremidad sana. Esta equiparación podría implicar que se necesita enviar menos señales eléctricas para activar el músculo cuando la fuerza ya se ha recuperado(15).
Conclusión
En la literatura publicada no existen estudios prospectivos que evalúen los resultados del tratamiento quirúrgico a largo plazo. El diagnóstico precoz es muy importante para poder realizar un tratamiento adecuado teniendo en cuenta el tipo de rotura y las características individualizadas de cada paciente. El estudio biomecánico y electromiográfico de superficie del paciente es una herramienta a tener en cuenta para poder evaluar y comparar la evolución de la lesión.