Evaluación de un apósito posquirúrgico con active Leptospermum honey (ALH) en traumatología
Evaluation of a surgical dressing with active Leptospermum honey (ALH) in traumatology
Resumen:
Objetivos: describir y analizar el comportamiento clínico de un apósito posquirúrgico con active Leptospermum honey (ALH) en cirugía traumatológica. Evaluar el confort y la comodidad que supone para el paciente el uso de este apósito.
Material y métodos: estudio piloto experimental sin grupo control. N = 49. Pacientes intervenidos quirúrgicamente (cirugía limpia) de fracturas cerradas de huesos largos y pelvis. En quirófano se cubrió la herida con un apósito simple de gasa. A las 48 horas se procedió a la primera cura en la unidad de hospitalización, donde se aplicó el apósito a estudio. El apósito permaneció colocado en la herida hasta los 7 días poscirugía, cuando se llevó a cabo el primer control y cambio de apósito. El siguiente control fue a los 14 días poscirugía. Se tomaron muestras fotográficas en todos los puntos cronológicos de estudio.
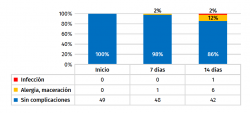
Resultados: el promedio de curas en todo el proceso fue 2. El 86% de las heridas no presentaron complicaciones. El 98% de las heridas cicatrizaron. Presentó infección un 2%. Hubo un 12% de complicaciones menores en forma de maceración leve y reacción alérgica al adhesivo. El dolor en el cambio de apósito medido con la escala visual analógica fue de 0,5 puntos. La satisfacción global fue de 9,5 puntos.
Conclusiones: los apósitos posquirúrgicos con ALH deben ser una herramienta a tener en cuenta en el tratamiento de heridas quirúrgicas en traumatología por su resistencia y aislamiento, la escasa manipulación de la herida, su seguridad y la satisfacción que genera en el paciente.
Nivel de evidencia: IV.
Abstract:
Objectives: to analyse a surgical dressing with active Leptospermum honey (ALH) in a trauma clinical setting. To evaluate comfort and patients satisfaction with this dressing.
Material and methods: experimental pilot study, no control group. Patients surgically treated (clean surgery) for closed fractures of the long bones and pelvis. The wound was covered with a simple gauze dressing in the operating theatre. After 48 hours, the first dressing under study was applied in the hospitalisation unit. The dressing remained in the wound until 7 days after surgery, when the first check and dressing change was carried out. The next control was 14 days post-surgery. Pictures were taken at all chronological points under study.
Results: average dressing changes during the whole process was 2. 86% of the wounds had no complications. 98% of the wounds healed. Infection: 2%. Minor complications like mild maceration and allergic reaction to adhesive: 12%. Pain in dressing changes visual analogue scale: 0.5 points. Global satisfaction: 9.5 points.
Conclusions: surgical dressings with ALH may be a tool to be considered in the treatment of surgical wounds in traumatology due to their resistance and isolation, low wound manipulation, safety and patient satisfaction.
Level of evidence: IV.
Introducción
Cada año se realizan millones de procedimientos quirúrgicos traumatológicos en todo el mundo que generan heridas que cierran por primera intención. Las complicaciones de la herida quirúrgica pueden retrasar la cicatrización de la herida, aumentar las estancias hospitalarias e incrementar los costes del proceso. La infección del sitio quirúrgico (ISQ) en traumatología presenta una incidencia para cirugías primarias que oscila entre el 1 y el 5% según las instituciones y los procedimientos quirúrgicos(1,2). Otras complicaciones como las dehiscencias (1-3,6%)(3), flictenas (6-24%)(4), maceración o reacciones alérgicas pueden interferir negativamente en la evolución y la cicatrización de la herida(3).
Convivir con una herida genera un impacto en la persona que la padece que podemos minimizar favoreciendo la autonomía del paciente, la higiene y la seguridad mediante el control del riesgo(5).
Cada vez es más la literatura que apunta a que el uso de apósitos posquirúrgicos interactivos puede contribuir a minimizar las complicaciones de la herida quirúrgica y disminuir el impacto que genera la herida en la persona que la sufre.
Así, una revisión sistemática reciente objetiva que el uso de apósitos interactivos para el tratamiento de la herida quirúrgica reduce las complicaciones en esta (flictenas, dehiscencias, irritación), si bien no se demostró capacidad para reducir la ISQ(6). Las guías del National Institute for Health and Care Excellence (NICE) aconsejan cubrir la herida quirúrgica con apósitos interactivos que permitan gestionar la temperatura y el exudado-sangrado de la herida(7). En el Documento del Segundo Consenso Internacional sobre Infecciones Musculoesqueléticas(8) se recomienda, con un nivel de evidencia moderado, el uso de apósitos oclusivos y/o impregnados con plata para reducir la tasa de complicaciones de la herida, la ISQ y la infección articular periprotésica (IAP) en comparación con los apósitos de gasa estándar, debiendo considerarse estos apósitos para su uso rutinario. La última revisión Cochrane sobre apósitos posquirúrgicos no evidencia una superioridad de un apósito sobre otro a la hora de prevenir la infección u otras complicaciones, si bien los autores recomiendan la elección del apósito basada en las preferencias del cirujano-paciente, así como de los costes(9).
En el último Encuentro Internacional de Cirujanos para la Elección de Apósitos en Heridas Quirúrgicas se llegó a la conclusión de que se debe promover la “cicatrización sin interrupciones” y evitar el cambio “ritual” del apósito, no habiendo necesidad de intervenir en la herida a menos que exista un motivo clínico concreto para hacerlo(10). Esto contrasta con la práctica tradicional habitual en la mayoría de los centros sanitarios de realizar la cura de la herida cada 48 horas de manera rutinaria.
Aunque el apósito posquirúrgico interactivo presenta un coste inicial más alto que el convencional, el menor número de curas, la disminución en el tiempo invertido por el personal sanitario y la disminución de complicaciones hacen de estos apósitos unas herramientas a tener en cuenta en términos de ahorro en costes sanitarios(11).
En el mercado podemos encontrar un amplio abanico de apósitos posquirúrgicos interactivos, entre ellos, de reciente aparición, se encuentra el apósito enriquecido con active Leptospermum honey (ALH) antimicrobiana (Medihoney® Surgical). Se trata de un apósito posquirúrgico transparente que permite visualizar y monitorizar la herida y que además es capaz de aislarla de agentes externos y gestionar el exudado/sangrado que produce, pudiendo dejarse colocado en la herida hasta 7 días. Característica singular son sus propiedades antiinflamatorias y antimicrobianas aportadas por la miel de Manuka, cuyo principio activo, el leptosperin/metilglioxal, ha demostrado ser efectivo frente a un amplio número de microorganismos multirresistentes(12,13,14,15).
Si bien el uso de ALH para el tratamiento de heridas abiertas que cierran por segunda intención se encuentra avalado por la literatura(16), no hemos encontrado evidencias clínicas del uso de este apósito posquirúrgico con ALH en el campo de las heridas quirúrgicas en traumatología.
Objetivos
Describir y analizar el comportamiento clínico del apósito con ALH (Medihoney® Surgical) con la herida quirúrgica en cirugía traumatológica. Evaluar el confort y la comodidad que supone para el paciente el uso de este apósito.
Métodos
- Diseño del estudio: estudio piloto experimental sin grupo control.
- Tamaño muestral: se estableció un número de 50 pacientes. No se calculó el tamaño muestral, dada la naturaleza del estudio.
- Participantes: pacientes intervenidos quirúrgicamente (cirugía limpia) de fracturas cerradas de huesos largos y pelvis.
- Criterios de inclusión:
– Pacientes mayores de 18 años que han sufrido un accidente laboral.
– Aceptación y firma del consentimiento informado de inclusión en el estudio. - Criterios de exclusión:
– Cirugía sucia. Fracturas abiertas.
– Pacientes con antecedentes de alergias a esparadrapos o material adhesivo. - Selección de la muestra: asignación consecutiva a todos los pacientes que cumplan los criterios de inclusión.
- Periodo cronológico: mayo de 2019 a mayo de 2021.
Todos los pacientes fueron intervenidos por el mismo equipo quirúrgico, compuesto por 3 cirujanos especialistas en cirugía ortopédica y traumatología. En el momento de programar la cirugía se propuso al paciente la inclusión en el estudio y la firma del consentimiento informado.
En el quirófano, una vez finalizado el acto quirúrgico y en condiciones de esterilidad, se cubrió la herida con un apósito simple de gasa. A las 48 horas, se procedió a la primera cura de la herida quirúrgica en la unidad de hospitalización, donde se aplicó el apósito a estudio Medihoney® Surgical. El apósito permaneció colocado en la herida hasta los 7 días poscirugía, excepto en el caso de aparecer alguna complicación o reacción adversa o deteriorarse el apósito de manera importante. A los 7 días poscirugía se procedió a la realización de una nueva cura y la valoración de la herida. Se citó de nuevo al paciente en las consultas externas a los 14 días poscirugía para la evaluación de la herida y la retirada de los puntos si lo precisaba. En este momento es cuando finaliza el seguimiento.
Forma de realizar la cura
En primer lugar, se retira el apósito convencional. Se limpia con suero fisiológico y gasas la herida. Después, se seca esta y la piel perilesional. Por último, se aplica el apósito a estudio.
El paciente pudo ducharse y realizar la higiene tantas veces como necesitó una vez puesto el apósito a estudio. Se instruyó al paciente para que, en el caso de deterioro o despegado del apósito, acudiera a su centro sanitario de referencia para cambiarlo.
retla.05109.fs2201003-figura1.png
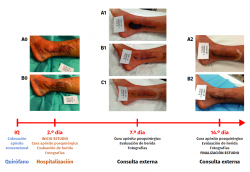
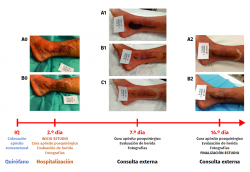
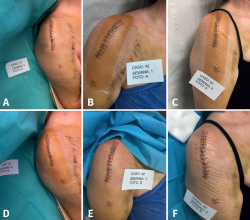
Figura 1. Esquema de la secuencia temporal y de actividades del estudio. En la figura puede apreciarse el inicio y el fin del estudio, y el registro fotográfico que se llevó con cada paciente. Se muestra el caso 28 al completo. A0: fotografía del estado de la herida al inicio del estudio; B0: fotografía del apósito recién colocado al inicio del estudio; A1: fotografía del estado del apósito a su llegada al primer control; B1: fotografía del estado de la herida una vez retirado el apósito; C1: fotografía del apósito recién colocado tras el primer control; A2: fotografía del estado del apósito a su llegada al segundo control; B2: fotografía del estado de la herida al finalizar el seguimiento.
Se realizaron diferentes tomas fotográficas de la herida en cada momento cronológico del estudio (el día 2, el día 7 y el día 14 poscirugía), como se indica en la Figura 1. De esta forma, se pudieron documentar y evaluar con detalle los deterioros sufridos por el apósito y los cambios en la herida quirúrgica.
Se contemplaron como motivos para la salida del estudio:
- Decisión voluntaria del paciente.
- Aparición de una reacción adversa. Se consideraron reacciones adversas:
– La infección de la herida quirúrgica.
– La alergia al apósito, bien sea a sus componentes o al adhesivo.
Variables
- Generales: sexo, edad, antecedentes médicos, hábitos tóxicos, tipo de fractura y tratamiento.
- De la herida/apósito:
– Presencia de signos de infección. Se diagnosticó infección de la herida quirúrgica según la definición de los Centers for Disease Control and Prevention (CDC)(17), con al menos uno de los siguientes signos o síntomas: drenaje purulento, dolor o sensibilidad, tumefacción localizada, enrojecimiento o calor, la incisión es abierta deliberadamente por el cirujano por sospecha de infección, existe un cultivo positivo si se toman muestras.
– Presencia de signos de intolerancia al apósito: enrojecimiento, prurito, flictenas.
– Maceración de la herida.
– Deterioro del apósito: se ha despegado y ha perdido su adherencia.
– Número de curas realizadas al final del proceso. - Satisfacción del paciente: dolor en los cambios de apósito según escala visual analógica (EVA), satisfacción global, número de veces que el paciente se duchó durante todo el seguimiento.
- Costes: valoración de los costes teniendo en cuenta el precio del apósito y los materiales utilizados, así como el tiempo de enfermería empleado en realizar las curas, para cuantificar de manera estimada el gasto global del proceso de cura posquirúrgica.
Métodos estadísticos
Estadística descriptiva, con cálculo de medias y desviaciones estándar para las variables continuas, y porcentajes y rangos para las variables categoriales. Análisis estadístico con SPSS 15.0 utilizando el test no paramétrico U de Mann-Whitney para la comparación de las variables continuas y categoriales, y el de Chi-cuadrado para la comparación de las variables categoriales, con un grado de significación p < 0,05.
Resultados
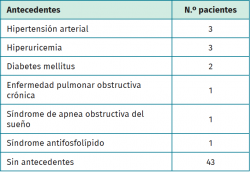
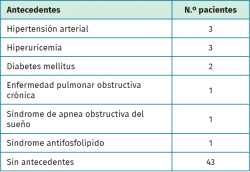
Se estudiaron un total de 56 pacientes. En 7 casos, a pesar de finalizar el seguimiento, no se consiguió recopilar toda la iconografía, por lo que se desestimaron y se realizó el análisis final sobre 49 pacientes. De estos 49 pacientes, el 55% fueron mujeres y el 45% hombres, presentando una edad media de 46 ± 11 años (rango: 22-61). En la Tabla 1 pueden observarse los antecedentes patológicos de la muestra a estudio. La distribución de la localización de las fracturas fue: 39% peroné, 23% tibia, 10% radio, 8% húmero, 8% clavícula y 12% otros (fémur, cúbito, pelvis). El 96% de los pacientes fueron intervenidos con placa y tornillos; el 4% restante con clavo endomedular.
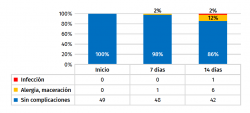
En cuanto a las complicaciones de la herida quirúrgica al final del estudio (Figuras 2 y 3), el 14% presentó algún tipo de complicación frente al 86% que no presentó ninguna. Un paciente presentó dehiscencia e infección de la herida quirúrgica (2%), correspondiente a una fractura de húmero proximal intervenida con placa que requirió de desbridamiento y retención del implante. El 12% restante se corresponde con complicaciones menores: 2 pacientes presentaron intolerancia al metal de las grapas, 2 pacientes reacción leve de componente alérgico al adhesivo del apósito y otros 2 pacientes maceración de la herida que no implicó dehiscencia. En el control a los 7 días, únicamente un paciente presentó un cuadro leve eritematoso de componente alérgico al adhesivo del apósito que no requirió de la salida del estudio.
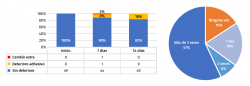
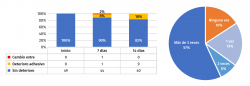
Se permitió la ducha del paciente durante todo el seguimiento del estudio sin necesidad de utilizar dispositivos de aislamiento. En la Figura 4 puede observarse el comportamiento del apósito. En un caso hubo que hacer un cambio de apósito fuera del marcado en el protocolo por cubrir el apósito uno de los orificios de un fijador externo que, al presentar sangrado activo, hizo que el apósito se saturase precozmente. En el resto de los casos el apósito permaneció bien adherido a la herida manteniendo la estanqueidad de esta incluso en aquellos casos en los que se produjo algún grado de deterioro del reborde adhesivo.
Al final de las 2 semanas de seguimiento del estudio se retiraron todos los puntos en 18 pacientes (36,7%), alternos en 22 (44,9%) y no se retiraron en 9 (18,4%) por decisión del cirujano hasta la tercera semana, dejándose la herida al aire o con un apósito simple. A las 3 semanas todas las heridas cicatrizaron excepto el caso del paciente infectado que requirió desbridamiento.
retla.05109.fs2201003-figura4.png
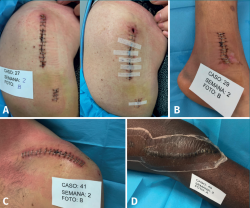
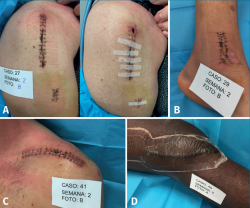
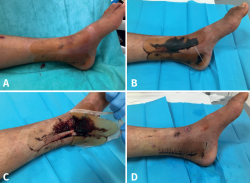
Figura 4. Galería de imágenes de las complicaciones encontradas. El porcentaje de complicaciones fue del 14%. En la imagen A podemos observar la única complicación mayor aparecida, una infección de la herida quirúrgica en su zona proximal que evolucionó a dehiscencia y que requirió de desbridamiento y retención del implante con buena evolución. El paciente presentaba como antecedentes patológicos hipertensión y dislipemia; B: detalle de maceración leve en el margen distal de la herida quirúrgica del caso 29 al finalizar el estudio; C: se aprecia alergia al componente adhesivo del apósito. Esta complicación apareció en 2 casos. En ambos casos los pacientes no tenían ningún tipo de alergia reconocida previamente o patología de interés; D: si bien no es una complicación, la imagen muestra el deterioro en los bordes adhesivos del apósito después de 7 días colocado en una localización con alta movilidad como la rodilla. En todo momento la estanqueidad de la herida estuvo garantizada ya que todo el apósito presenta propiedades adherentes.
En cuanto al dolor en los cambios de apósito, la media de puntuación en la EVA sobre 10 puntos fue de 0,5 ± 1 (rango: 0-5). La satisfacción global media referida en una escala del 0 al 10 fue de 9,5 ± 0,7 (rango: 8-10).
Estadísticamente, no se encontró influencia de la edad, el sexo y los antecedentes patológicos en la presencia de complicaciones en la herida quirúrgica (p < 0,05). No se halló significación estadística (p < 0,05) entre el número de veces que se duchó el paciente y el deterioro del apósito, así como tampoco entre la localización de la fractura y el deterioro del apósito.
Costes
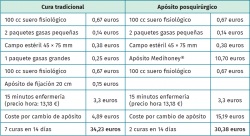
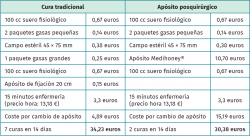
Todos los casos, excepto uno que necesitó una cura extra por saturación del apósito, recibieron 2 curas durante todo el seguimiento. Teniendo en cuenta este último dato y que la cura tradicional se realiza habitualmente con una frecuencia de 48 horas, hemos realizado un estudio simulado de costes entre el método tradicional y el apósito posquirúrgico a estudio en caso de no complicación (Tabla 2). A todo esto hay que sumar la ganancia en tiempo para el personal sanitario, al disminuir la frecuencia de las curas, que puede destinarse a otras intervenciones.
Discusión
El estudio que presentamos se encuadra dentro del cambio de paradigma que está aconteciendo en el cuidado de la herida quirúrgica, que implica manipular la herida lo menos posible, evitar el cambio “ritual” del apósito y mantenerlo el mayor tiempo posible para promover la cicatrización sin interrupciones(10). Hemos objetivado en nuestra investigación que las complicaciones no aparecen en los primeros 7 días, sino que, de aparecer, lo hacen mayormente entre los días 7 y 14. Estos resultados se correlacionan con otros similares mostrados en la literatura que avalan lo innecesario de revisar la herida rutinariamente, especialmente en los primeros días, que es cuando mayor riesgo de infectarse tiene(18). Creemos que poder visualizar la herida a través del apósito y monitorizarla puede favorecer la tranquilidad del cirujano o del clínico que trata la herida, evitando la tentación de hacer un cambio frecuente del apósito (Figura 5). La tasa de infección en nuestra serie, de un 2%, se encuentra dentro de las cifras reportadas en la literatura(18).
retla.05109.fs2201003-figura5.png
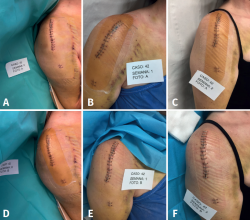
Figura 5. Galería de imágenes que muestra la evolución de un caso de una herida correspondiente a una fractura de húmero proximal. A: muestra la herida al inicio del estudio (día 2 poscirugía); D: detalle del apósito colocado ese mismo día; B y E: estado del apósito y la herida respectivamente a los 7 días poscirugía (5 días de la colocación del apósito). Obsérvese que en caso de ausencia de sangrado, la herida puede monitorizarse a través del apósito; C: estado del apósito el día 14 poscirugía (segundo apósito 7 días después de haberse colocado); F: estado de la herida al finalizar el seguimiento sin ninguna complicación.
El apósito evaluado ha demostrado ser resistente, sin que se vea influenciado ni por el número de duchas ni por la localización de la herida quirúrgica en nuestra muestra (Figura 6). Igualmente, el cálculo de costes estimado, la disminución del dolor en los cambios de apósitos y la satisfacción global del paciente redundan a favor de la elección de este tipo de apósitos a la hora de tratar la herida quirúrgica, lo que está en sintonía con las conclusiones de la última revisión Cochrane(9).
retla.05109.fs2201003-figura6.png
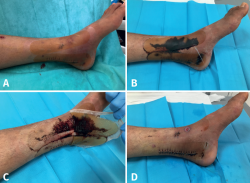
Figura 6. Varón de 26 años con fractura trimaleolar del tobillo tratado inicialmente con un fijador externo para el control de las partes blandas y realizando posteriormente la osteosíntesis de la fractura. En la imagen A se aprecian los apósitos recién colocados el día del inicio del estudio. Obsérvese que uno de ellos cubre el abordaje posterior medial realizado y otro un portal accesorio y una dermoabrasión secundaria al evento traumático. A través del apósito pueden visualizarse las heridas quirúrgicas. En la imagen B se muestra el estado del apósito en el primer control a los 7 días poscirugía. Puede verse la saturación del mismo con sangre proveniente de la herida. Los apósitos han mantenido la estanqueidad de la herida. La imagen C muestra el momento de la retirada del apósito. En la imagen D puede apreciarse el correcto estado de las heridas quirúrgicas y traumáticas.
El tamaño muestral bajo, la no existencia de un grupo control, la falta de aleatorización y el sesgo del observador, al no ser un estudio cegado, limitan nuestro estudio, que genera un nivel de evidencia IV. A pesar de ello, lo cierto es que a partir de esta investigación hemos podido generar nuevas preguntas para plantear futuras investigaciones.
Nos planteamos de cara al futuro la necesidad de aplicar este apósito en el quirófano y no a las 48 horas, como hemos hecho en este estudio. Es cierto que el mayor riesgo de infección de una herida se encuentra en los primeros 4 días(18), pero también es cierto que la herida sangra y a veces de manera abundante las primeras 48 horas, obligando en una gran parte de los casos al cambio de apósito. Planteamos la necesidad de hacer nuevas investigaciones aplicando el apósito en el quirófano, con la probabilidad de tener que cambiarlo por sangrado dentro de las primeras 48 horas, agravando así el capítulo de costes, pero minimizando la manipulación de la herida en aquellos casos en los que no sea preciso el cambio.
Como fortalezas de nuestra investigación, nos gustaría destacar la sistemática en la recogida de datos, así como la potente galería de imágenes generada que nos ha permitido revisar los casos en detalle. El uso de estos apósitos en cirugía traumatológica es una novedad relevante, pues no existen estudios clínicos similares en este campo que conozcamos.
Conclusiones
Consideramos, por todo lo expuesto, que los apósitos posquirúrgicos con ALH deben ser una herramienta a tener en cuenta en el tratamiento de heridas quirúrgicas en traumatología por su resistencia y aislamiento, la escasa manipulación de la herida, su seguridad y la satisfacción que genera al paciente.
Figuras
Figura 1. Esquema de la secuencia temporal y de actividades del estudio. En la figura puede apreciarse el inicio y el fin del estudio, y el registro fotográfico que se llevó con cada paciente. Se muestra el caso 28 al completo. A0: fotografía del estado de la herida al inicio del estudio; B0: fotografía del apósito recién colocado al inicio del estudio; A1: fotografía del estado del apósito a su llegada al primer control; B1: fotografía del estado de la herida una vez retirado el apósito; C1: fotografía del apósito recién colocado tras el primer control; A2: fotografía del estado del apósito a su llegada al segundo control; B2: fotografía del estado de la herida al finalizar el seguimiento.
Figura 2. En el gráfico de barras se indica el porcentaje de complicaciones en los diferentes controles. En la tabla inferior se indican los valores absolutos.
Figura 3. En el gráfico de barras de la izquierda se evalúa la resistencia del apósito. En la tabla inferior se indican los valores absolutos. A la derecha, la frecuencia de ducha de la zona afecta durante las 2 semanas a estudio.
Figura 4. Galería de imágenes de las complicaciones encontradas. El porcentaje de complicaciones fue del 14%. En la imagen A podemos observar la única complicación mayor aparecida, una infección de la herida quirúrgica en su zona proximal que evolucionó a dehiscencia y que requirió de desbridamiento y retención del implante con buena evolución. El paciente presentaba como antecedentes patológicos hipertensión y dislipemia; B: detalle de maceración leve en el margen distal de la herida quirúrgica del caso 29 al finalizar el estudio; C: se aprecia alergia al componente adhesivo del apósito. Esta complicación apareció en 2 casos. En ambos casos los pacientes no tenían ningún tipo de alergia reconocida previamente o patología de interés; D: si bien no es una complicación, la imagen muestra el deterioro en los bordes adhesivos del apósito después de 7 días colocado en una localización con alta movilidad como la rodilla. En todo momento la estanqueidad de la herida estuvo garantizada ya que todo el apósito presenta propiedades adherentes.
Figura 5. Galería de imágenes que muestra la evolución de un caso de una herida correspondiente a una fractura de húmero proximal. A: muestra la herida al inicio del estudio (día 2 poscirugía); D: detalle del apósito colocado ese mismo día; B y E: estado del apósito y la herida respectivamente a los 7 días poscirugía (5 días de la colocación del apósito). Obsérvese que en caso de ausencia de sangrado, la herida puede monitorizarse a través del apósito; C: estado del apósito el día 14 poscirugía (segundo apósito 7 días después de haberse colocado); F: estado de la herida al finalizar el seguimiento sin ninguna complicación.
Figura 6. Varón de 26 años con fractura trimaleolar del tobillo tratado inicialmente con un fijador externo para el control de las partes blandas y realizando posteriormente la osteosíntesis de la fractura. En la imagen A se aprecian los apósitos recién colocados el día del inicio del estudio. Obsérvese que uno de ellos cubre el abordaje posterior medial realizado y otro un portal accesorio y una dermoabrasión secundaria al evento traumático. A través del apósito pueden visualizarse las heridas quirúrgicas. En la imagen B se muestra el estado del apósito en el primer control a los 7 días poscirugía. Puede verse la saturación del mismo con sangre proveniente de la herida. Los apósitos han mantenido la estanqueidad de la herida. La imagen C muestra el momento de la retirada del apósito. En la imagen D puede apreciarse el correcto estado de las heridas quirúrgicas y traumáticas.
Tablas
Información del artículo
Cita bibliográfica
Autores
Daniel Chaverri Fierro
Servicio de Cirugía Ortopédica y Traumatología. Hospital MAZ Zaragoza
Servicio de Cirugía Ortopédica y Traumatología. Hospital Sant Rafael. Barcelona
Servicio de Traumatología. Hospital ASEPEYO Sant Cugat. Barcelona
Daniel Berlanga de Mingo
Servicio de Cirugía Ortopédica y Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Hospital Sant Rafael. Barcelona
Isabel Romero Tocino
Consulta Externa de Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Blanca Fisas Masferrer
Hospitalización de Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Francisca Ferrá Mateo
Hospitalización de Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Cristina Labanda Jimeno
Hospitalización de Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Encarna del Castillo Viadas
Consulta Externa de Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Santiago Gallardo Villares
Servicio de Cirugía Ortopédica y Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que los procedimientos seguidos se conformaron a las normas éticas del comité de experimentación humana responsable y de acuerdo con la Asociación Médica Mundial y la Declaración de Helsinki.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Aspectos éticos
El presente estudio recibió la aprobación del Comité Ético de Investigación Clínica IDCsalud en Cataluña previa a su realización.
Según lo establecido, se han respetado los principios éticos de la Declaración de Helsinki para las investigaciones médicas en seres humanos adoptada por la 64.ª Asamblea de Fortaleza, Brasil, en octubre de 2013.
Agradecimientos
Al doctor Raúl Franco Gómez por su inestimable colaboración y disponibilidad. A los doctores Fernando Granell Escobar y Josep Comellas Alabern por su asesoría. Al doctor Antonio Dalmau Coll, jefe de servicio del Hospital Asepeyo de Sant Cugat, por su apuesta decidida por la investigación apoyando la ejecución de este estudio.
Referencias bibliográficas
-
1Lissovoy G, Fraeman K, Hutchins V, Murphy D, Song D, Vaughn BB. Surgical site infection: incidence and impact on hospital utilization and treatment costs. Am J Infect Control. 2009;37(5):387-97.
-
2Astagneau P, L’Hériteau F, Daniel F, Parneix P, Venier AG, Malavaud S, et al. Reducing surgical site infection incidence through a network: results from the French ISO-RAISIN surveillance system. J Hosp Infect. 2009;72(2):127-34.
-
3World Union of Wound Healing Societies (WUWHS) Consensus Document. Surgical wound dehiscence: improving prevention and outcomes. Wounds International; 2018. Disponible en: https://www.woundsinternational.com/resources/details/consensus-document-surgical-wound-dehiscence-improving-prevention-and-outcomes.
-
4Cosker T, Elsayed S, Gupta S, Mendonca AD, Tayton KJ. Choice of dressing has a major impact on blistering and healing outcomes in orthopaedic patients. J Wound Care. 2005;14(1):27-9.
-
5International consensus. Optimising wellbeing in people living with a wound. An expert working group review. London: Wounds International; 2012. Disponible en: https://www.woundsinternational.com/download/resource/6011.
-
6Sharma G, Lee SW, Atanacio O, Parvizi J KT. In search of the optimal wound dressing material following total hip and knee arthroplasty: a systematic review and meta-analysis. Int Orthop. 2017;41(7):1295-305.
-
7National Institute of Health and Care Excellence. Surgical site infections: prevention and treatment CG74. NICE Guideline 125. NICE; 2020. Disponible en: https://www.nice.org.uk/guidance/ng125.
-
8Parvizi J, Gehrke T. Segundo Consenso Internacional sobre Infecciones Musculoesqueléticas. International Consensus Group LLC; 2018. Disponible en: https://www.secot.es/media/docs/consenso_internacional/parte_0_indice.pdf.
-
9Dumville JC, Gray TA, Walter CJ, Sharp CA, Page T, Macefield R, et al. Dressings for the prevention of surgical site infection. Cochrane Database Syst Rev. 2016;12:CD003091.
-
10Morgan-Jones R, Bishay M, Hernández-Hermoso J, Lantis J, Murray J, Pajamaki J et al. Incision care and dressing selection in surgical wounds: finding from an international meeting of surgeons. Wounds International; 2019. Disponible en: https://www.woundsinternational.com/resources/details/incision-care-and-dressing-selection-surgical-wounds-findings-international-meeting-surgeons.
-
11Arroyo AA, Casanova PL, Soriano JV, Torra i Bou JE. Open-label clinical trial comparing the clinical and economic effectiveness of using a polyurethane film surgical dressing with gauze surgical dressings in the care of post-operative surgical wounds. Int Wound J. 2015;12(3):285-92.
-
12Lu J, Turnbull L, Burke CM, Liu M, Carter DA, Schlothauer RC, et al. Manuka-type honeys can eradicate biofilms produced by Staphylococcus aureus strains with different biofilm-forming abilities. PeerJ. 2014;2:e326.
-
13Blair SE, Cokcetin NN, Harry EJ, Carter DA. The unusual antibacterial activity of medical-grade Leptospermum honey: antibacterial spectrum, resistance and transcriptome analysis. Eur J Clin Microbiol Infect Dis. 2009 Oct;28(10):1199-208.
-
14Cooper R. Inhibition of biofilms of Pseudomonas aeruginosa by Medihoney in vitro. J Wound Care. 2014;23(3):93-104.
-
15George NM, Cutting KF. Antibacterial Honey (Medihoney™): in-vitro Activity Against Clinical Isolates of MRSA, VRE, and Other Multiresistant Gram-negative Organisms Including Pseudomonas aeruginosa. Wounds. 2007 Sep;19(9):231-6.
-
16Biglari B, Moghaddam A, Santos K, Blaser G, Buchler A, Jansen G, et al. Multicentre prospective observational study on professional wound care using honey (Medihoney™). Int Wound J. 2013;10:252-9.
-
17Horan TC, Andrus M, Dudeck MAC. DC/NHSN surveillance definition of healthcare-associated infection and criteria for specific types of infections in the acute care setting. Am J Infect Control. 2008;36(5):309-32.
-
18Stryja J, Sandy-Hodgetts K, Collier M, Moser C, Ousey K, Probst S, et al. Surgical site infection: presenting and managing surgical site infection across health care sectors. J Wound Care. 2020;29(2, Suppl 2b):S1-69.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- La necesidad de transmitir conocimiento
- Entusiasmo y renovación
- El manejo conservador de las roturas agudas de bíceps distal presenta un tiempo de baja y un coste económico menores que el tratamiento quirúrgico
- Fracturas del tercio medio de la clavícula. Tratamiento conservador vs. tratamiento quirúrgico
- Implantación del uso de la línea media en pacientes de estancias prolongadas o con procesos infecciosos
- Evaluación de un apósito posquirúrgico con <em>active Leptospermum honey</em> (ALH) en traumatología
- Aproximación al impacto económico, sanitario y sociolaboral de las amputaciones de dedos de la mano
- Utilidad de los registros objetivos en la adherencia al tratamiento fisioterapéutico, a propósito de un caso
- Osteomielitis de fémur: amputación vs. preservación de la extremidad
- Inestabilidad del extensor <em>carpi ulnaris</em> como causa poco frecuente de dolor cubital de muñeca
- Normas para el envío de casos clínicos para el I Concurso SETLA de Casos Clínicos para Residentes de Traumatología
- Normas para el envío de casos clínicos para el I Concurso SETLA de Casos Clínicos de Patología Laboral para Médicos Asistenciales
Más en PUBMED
Más en Google Scholar


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.