Diagnóstico e imágenes con enfoque práctico
Introducción de pruebas complementarias
En continuidad con los capítulos previos dedicados a la clínica, la biomecánica y la exploración funcional del pie plano adquirido del adulto (PPAA), recientemente redefinido como deformidad colapsante progresiva del pie (DCPP)(1,2,3), el presente capítulo profundiza en las técnicas de imagen orientadas al diagnóstico.
Desde el punto de vista radiológico, la imagen médica constituye uno de los ejes diagnósticos fundamentales de la DCPP, al permitir traducir en términos objetivos los mecanismos de colapso del arco medial y orientar la planificación terapéutica. La radiografía en carga continúa siendo la prueba inicial de elección, complementada por la ecografía, la tomografía computarizada (TC) y la resonancia magnética (RM), según la fase evolutiva y el objetivo clínico(1,4,5,6).
En la práctica clínica diaria surgen varias cuestiones: ¿qué secuencia de pruebas es más adecuada según la fase de la enfermedad?, ¿qué aporta cada modalidad?, ¿cuándo es necesario recurrir a técnicas avanzadas? Los apartados siguientes abordan estas preguntas desde un enfoque práctico, integrando la evidencia radiológica y su correlación clínica.
Estudio radiográfico
Introducción histórica y metodológica
Las proyecciones estándar –anteroposterior, lateral, anteroposterior de tobillo y axial del retropié– permiten valorar de forma sistemática la abducción del antepié, el hundimiento del arco medial y el valgo del retropié. Desde mediados del siglo XX, diversos autores han tratado de describir y estandarizar los parámetros angulares del pie en la radiografía simple, con el objetivo de cuantificar el colapso del arco medial y las alteraciones del retropié. Trabajos clásicos como los de Gentili et al. (1996) y Lamm et al. (2016) sentaron las bases de la evaluación geométrica mediante los principales ejes(7,8).
En la actualidad, esta base geométrica clásica incluso ha evolucionado hacia herramientas de inteligencia artificial, entre ellas Gleamer BoneMetrics (https://www.gleamer.ai/copilot/bonemetrics) e Incepto BoneMetrics (https://incepto-medical.com/product/bonemetrics), que automatizan y estandarizan las mediciones, aportando mayor precisión y reproducibilidad.
Radiografía anteroposterior
La proyección anteroposterior en carga del pie permite valorar la alineación del mediopié y el antepié, siendo fundamental para detectar la abducción del antepié y el valgo del retropié. En el marco de la clasificación DCPP, esta proyección es especialmente útil para identificar el componente de clase B(3,6).
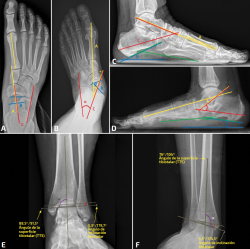
- Ángulo talo-primer metatarsiano o ángulo de Meary (Figura 1): evalúa la alineación entre el retropié y el antepié, siendo un indicador clave de la abducción del antepié en el pie plano adquirido. Se forma entre el eje longitudinal del astrágalo y el del primer metatarsiano, observándose en la proyección anteroposterior una desviación lateral del eje del primer metatarsiano con respecto al eje talar a medida que aumenta la deformidad(4,5). Los estudios muestran que, en condiciones normales, los ejes son paralelos o con ligera divergencia lateral. La divergencia entre los ejes talar y del primer metatarsiano puede graduarse en: leve > 4°, moderada > 15° y grave > 30°(1).
- Ángulo de cobertura talonavicular (TNC) (Figura 1): el TNC es uno de los parámetros más utilizados en la proyección anteroposterior en carga para valorar la abducción del antepié y la incongruencia de la articulación talonavicular. Se define como el ángulo formado entre las líneas que unen los márgenes articulares medial y lateral de la cabeza del astrágalo y del navicular(1,4,5,9).
En condiciones normales, ambas superficies son prácticamente paralelas (0°), mientras que valores superiores reflejan pérdida de congruencia y desplazamiento lateral del antepié. Los puntos de corte del TNC varían entre autores: varias series consideran patológicos los valores > 7°(1,4,5), mientras que otros autores sitúan la normalidad por debajo de 15-20°(9). A partir de esta variabilidad, puede inferirse que valores superiores a 7-20° representan una alteración significativa del alineamiento medial.
El incremento del TNC ha demostrado relación estadísticamente significativa con la rotura del tendón tibial posterior (TTP) a partir de los 26°(10) y también con el pinzamiento del seno del tarso, para el que se ha descrito un valor límite de 41,2° con un valor predictivo positivo del 100%(11). - Ángulo talocalcáneo (ángulo de Kite) (Figura 1): es una de las medidas clásicas obtenidas en la proyección anteroposterior del pie en carga y refleja la relación coronal entre el eje del astrágalo y el calcáneo. Se forma entre una línea trazada a lo largo del eje del cuello y la cabeza del astrágalo y otra paralela al borde lateral del calcáneo o al eje longitudinal del retropié, según la descripción técnica utilizada(4,7,8). Los valores normales descritos se sitúan aproximadamente entre 17 y 40° según las distintas series(4,7,8). En general, se consideran patológicos valores > 35-40°, asociados al valgo del retropié, mientras que cifras < 25° sugieren varo(4,12).
mact.1801.fs2603005-figura1.png
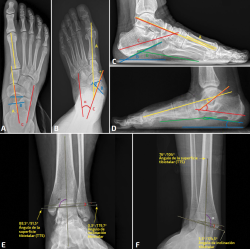
Figura 1. A: radiografía en proyección anteroposterior normal en la que se ven representados el ángulo talo-primer metatarsiano (A, en amarillo), el ángulo de la cobertura talonavicular (B, en azul) y el ángulo talo-calcáneo (C, en rojo); B: los ángulos están representados en el mismo orden y color, en una radiografía en proyección anteroposterior con la deformidad. Marcado con el asterisco (*) naranja se señalan cambios de entesopatía insercional del tendón tibial posterior como signo indirecto en la radiografía; C: radiografía en proyección lateral normal en la que se ven representados el ángulo de Meary (A, en amarillo), el calcaneal pitch o ángulo de inclinación calcánea (B, en azul), el ángulo talo-calcáneo (C, en rojo) y el ángulo calcáneo-quinto metatarsiano (D, en verde); D: los ángulos están representados en el mismo orden y color, en una radiografía en proyección lateral con la deformidad. Marcado con los asteriscos (*) morados se señalan el pico talar y el espolón calcáneo como posibles signos indirectos en la radiografía; E) radiografía en proyección anteroposterior del tobillo en carga con valores normales. Representados en morado el ángulo de superficie tibiotalar y en rojo el talar tilt o ángulo de inclinación tibiotalar; F: los ángulos están representados en el mismo orden y color, en una radiografía con la deformidad.
mact.1801.fs2603005-figura1.png

Figura 1. A: radiografía en proyección anteroposterior normal en la que se ven representados el ángulo talo-primer metatarsiano (A, en amarillo), el ángulo de la cobertura talonavicular (B, en azul) y el ángulo talo-calcáneo (C, en rojo); B: los ángulos están representados en el mismo orden y color, en una radiografía en proyección anteroposterior con la deformidad. Marcado con el asterisco (*) naranja se señalan cambios de entesopatía insercional del tendón tibial posterior como signo indirecto en la radiografía; C: radiografía en proyección lateral normal en la que se ven representados el ángulo de Meary (A, en amarillo), el calcaneal pitch o ángulo de inclinación calcánea (B, en azul), el ángulo talo-calcáneo (C, en rojo) y el ángulo calcáneo-quinto metatarsiano (D, en verde); D: los ángulos están representados en el mismo orden y color, en una radiografía en proyección lateral con la deformidad. Marcado con los asteriscos (*) morados se señalan el pico talar y el espolón calcáneo como posibles signos indirectos en la radiografía; E) radiografía en proyección anteroposterior del tobillo en carga con valores normales. Representados en morado el ángulo de superficie tibiotalar y en rojo el talar tilt o ángulo de inclinación tibiotalar; F: los ángulos están representados en el mismo orden y color, en una radiografía con la deformidad.
Radiografía lateral
Permite cuantificar de forma objetiva el comportamiento sagital del arco medial y la relación talo-primer metatarsiano mediante parámetros clásicos(4,10).
Esta proyección es especialmente útil para la valoración de la deformidad de clase C de la clasificación de la DCPP, correspondiente a la supinación del antepié o inestabilidad de la columna medial, con medidas como la disrupción del ángulo de Meary(6). Además, puede aportar información sobre la deformidad de clase D, ya que un solapamiento marcado entre la silueta del astrágalo y el calcáneo (talocalcaneal overlap –TCO–) puede sugerir subluxación subtalar con valgo del retropié y, en fases avanzadas, pinzamiento subfibular por contacto calcáneo-peronéo, reflejando en conjunto la inestabilidad subtalar dolorosa propia de la clase D(3).
- Ángulo de Meary (Figura 1): también denominado talometatarsiano del primer radio (T1MT angle), es uno de los parámetros más clásicos y reproducibles en la radiografía lateral en carga para valorar el colapso del arco longitudinal. Se forma por la intersección entre el eje longitudinal del cuerpo y el cuello del astrágalo, y el eje longitudinal del primer metatarsiano(4). Aunque en la literatura se describen valores ligeramente distintos para el ángulo de Meary(9,8,13), los criterios más recientes y repetidos son: 0° como valor normal, > 4° para deformidad leve, > 15° para moderada y > 30° para grave(1,4,5). Estudios recientes incluso sitúan el valor umbral en > 5°, muy próximo al límite inferior de esta gradación(3).
Además, el ángulo de Meary se ha descrito como una herramienta útil para detectar roturas del TTP(10), ha demostrado ser una medida fiable para evaluar la altura del arco(13) y presenta una excelente reproducibilidad diagnóstica según los estudios radiográficos recientes(12). - Ángulo de inclinación calcánea (o calcalneal pitch) (Figura 1): es otro de los parámetros más utilizados. Se define como el ángulo formado entre una línea paralela al suelo y el eje de inclinación del calcáneo, que representa la orientación del retropié respecto al plano de apoyo(4,7). Aunque existen variaciones menores entre autores(7,8,10,12), los criterios más recientes y repetidos sitúan el intervalo normal entre 20 y 30°, mientras que valores < 18-20° se consideran indicativos de colapso del arco medial o pie plano(1,4,5).
Este ángulo por debajo de los 19° se ha relacionado con las roturas del TTP y ha sido descrito como el parámetro radiográfico que mejor refleja la afectación de las estructuras de soporte del arco medial(10). Además, presenta una excelente reproducibilidad y se considera una medida fiable para el diagnóstico correcto del pie plano(12). - Otros ángulos mencionados en la literatura: se describen otras mediciones complementarias para valorar la arquitectura del arco longitudinal y la relación entre las columnas medial y lateral del pie. Algunos que pueden aportar información adicional en casos seleccionados son:
- Ángulo calcáneo-quinto metatarsiano (C5MA) (Figura 1): evalúa la orientación relativa del calcáneo y el quinto metatarsiano, ambos componentes de la columna lateral, definido entre la superficie plantar del calcáneo y la línea inferior del quinto metatarsiano. Presenta valores normales de 150-165° y se considera patológico cuando supera los 170°. Su alteración es indicativa de colapso o insuficiencia de la columna lateral(1,4).
- Distancia cuneiforme-quinto metatarsiano (MC-5MT): es una medida que, aunque no mida estrictamente el arco medial, puede dar información. Mide la distancia entre el borde inferior del cuneiforme medial y la base del quinto metatarsiano(9). Se han descrito valores normales en torno a 17-18 mm, mientras que cifras inferiores a 6 mm se consideran indicativas de deformidad o colapso lateral(9,10,13).
- Ángulo talocalcáneo (Figura 1): el ángulo talocalcáneo o de Kite, medido en la proyección lateral, se forma entre el eje longitudinal del retropié y la línea media del astrágalo; se encuentra aumentado en los pies pronados, considerándose normales los valores < 45° y patológicos aquellos > 45°(1).
- Ángulo de Costa-Bartani. Se define mediante dos líneas: una desde la tuberosidad del calcáneo al punto inferior de la articulación astragaloescafoidea y otra desde este punto al borde inferior de la cabeza del primer metatarsiano; sus valores normales oscilan entre 120 y 130°, considerándose patológicos los superiores a 130°(14).
Proyección de Saltzman
Las proyecciones axiales del retropié constituyen un pilar fundamental en la evaluación radiográfica. En la clasificación actual de la DCPP estas vistas permiten valorar la deformidad de clase A, correspondiente al valgo de retropié(3).
Entre ellas, la hindfoot alignment view (HAV) descrita por Saltzman y el-Khoury (1995) marcó un punto de inflexión al estandarizar la valoración coronal del eje tibiocalcáneo en carga, permitiendo cuantificar de forma reproducible el desplazamiento del calcáneo respecto al eje de la tibia(15).
Esta proyección permite medir el hindfoot moment arm (HMA), definido como la distancia más corta entre el eje longitudinal de la tibia –trazado mediante la bisección de la diáfisis tibial a 10 y 15 cm por encima del tobillo– y el punto más inferior del calcáneo(1,15). Consideraremos valores normales el intervalo que oscila entre −3 y +10 mm y deformidad en valgo > 10 mm(1,9). En deformidades avanzadas, se ha descrito que un HMA de 38,1 mm presenta un valor predictivo positivo del 100% para el impingement calcaneofibular, lo que resalta su utilidad clínica en la detección de sobrecarga lateral(11).
A partir del método original, se han propuesto diferentes modificaciones, aunque una de las aportaciones más relevantes fue la descripción del hindfoot alignment angle (HAA)(16). Este ángulo complementa al HMA al cuantificar el ángulo entre el eje tibial y el eje calcáneo, mostrando una alta correlación entre ambos y una buena capacidad para diferenciar defectos de la alineación(16).Se define como el ángulo entre el eje longitudinal de la tibia y el eje del tubérculo calcáneo(1). En sujetos normales, los valores medios descritos oscilan entre 5,6 ± 5,4° y valores próximos a 22,5 ± 4,9°en la deformidad(1,16).
Proyección anteroposterior del tobillo
La proyección anteroposterior del tobillo en carga permite valorar la alineación tibiotalar y detectar signos de inestabilidad o artrosis secundaria, siendo especialmente relevante en la clase E de la clasificación de la DCPP, en la que la progresión del valgo compromete el ligamento deltoideo y la radiografía en carga muestra una basculación en valgo del astrágalo(3).
El talar tilt (TT) o ángulo de inclinación astragalina (Figura 1) se define como el ángulo formado entre la línea de la superficie articular tibial y la línea de la cúpula astragalina en la proyección anteroposterior del tobillo. Muestra un rango normal estrecho, situado entre −1,5 y +1,5°(17), mientras que valores superiores a 5° se consideran patológicos y reflejan valgo tibiotalar con posible compromiso del complejo deltoideo(10), si bien en dicho estudio no se alcanzó significación estadística, probablemente por no haberse realizado la medición bajo estrés en valgo(10).
Otra medida que usar es el ángulo tibiotalar (TTS) (Figura 1), que evalúa la alineación talar en el plano coronal y se mide entre el eje longitudinal tibial –definido por la línea que atraviesa 8 y 13 cm de la superficie articular distal– y la superficie articular de la cúpula astragalina en radiografías en carga(18). Los valores normales descritos oscilan entre 87,2 ± 2,8° y 89,0 ± 2,6°, mientras que un valgo patológico se define con TTS > 94,2°, hallazgo que puede reflejar un fallo significativo del ligamento deltoideo(18).
Otros hallazgos en radiografías
La radiografía simple, además de permitir la medición de los ángulos de alineación, ofrece información valiosa sobre otros hallazgos óseos y articulares que pueden reflejar la cronicidad o las causas subyacentes de la deformidad, entre los que se destacan:
- Espolón calcáneo (Figuras 1 y 4): crecimiento exofítico óseo en la tuberosidad calcánea, en la inserción de la fascia plantar(19).
- Pico talar (Figuras 1 y 4): crecimiento exofítico u osteofitosis en el margen dorsal de la cabeza astragalina, en la inserción capsular de la articulación astragaloescafoidea(19).
- Entesopatía del hueso navicular (Figura 1): irregularidad cortical o cambios hipertróficos en el tubérculo del navicular; puede reflejar una tracción crónica del TTP o afectación tendinosa(4,19,20).
- Espolones tibiales: pueden aparecer como un signo secundario de disfunción del TTP y suelen visualizarse mejor en la proyección lateral, dado que muchos se localizan en la región retromaleolar(20).
- Os navicular accesorio: el hueso navicular –presente en el 2-14% de los adultos– comprende 3 tipos anatómicos, pero son los tipos II y III los que con mayor frecuencia se asocian a dolor y deformidad en valgo plano al alterar el ángulo de inserción del TTP e incrementar el estrés sobre la sincondrosis, siendo el tipo II el más habitualmente sintomático(4,17,20).
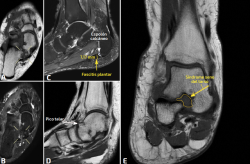
- Coaliciones y otras anomalías congénitas (Figura 4): las radiografías en carga pueden revelar signos indirectos de coalición tarsiana (C-sign, pico talar o anteater sign)(21).
Ecografía
Introducción
La ecografía es útil para evaluar la integridad del TTP y otras estructuras de las partes blandas; su trayecto superficial permite una exploración con transductores lineales de alta frecuencia, es relativamente económica y a menudo está más disponible que la RM, pero requiere un ecografista musculoesquelético experimentado. Aporta una adecuada visualización de fibras, Doppler color/Power, evaluación dinámica y permite realizar maniobras que reproduzcan el dolor durante la exploración o fenómenos de fricción y subluxación anterior en el contexto de lesión del retináculo flexor(1,4,20). Hay autores que la proponen como prueba inicial, ya que puede llegar a ser ligeramente más precisa que la RM 3T para diagnosticar disfunción del TTP, reservando la RM para estudios inconclusos o para detectar edema óseo y otros signos secundarios(22).
Tendón tibial posterior y retináculo flexor
El trayecto superficial del TTP facilita una exploración ecográfica óptima con transductores lineales de alta resolución(20).
- Tendón sano: patrón fibrilar homogéneo e hiperecogénico, bien definido y de ecogenicidad uniforme. La comparación con el lado contralateral asintomático puede ser útil para detectar cambios sutiles del calibre o la ecoestructura en fases tempranas de afectación(20).
- Tenosinovitis: líquido anecoico/hipoecoico alrededor del tendón y una vaina engrosada de más de 7 mm, que genera una imagen de estructura central hiperecogénica rodeada de un halo anecoico/hipoecoico en el plano transversal(4).
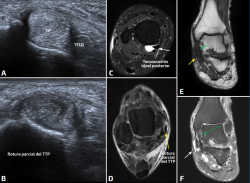
- Tendinosis (Figura 2): engrosamiento del tendón y ecoestructura heterogénea, pudiendo tener pobre definición del patrón fibrilar(17).
- Roturas: pueden ser parciales (Figura 2) cuando presentan hendiduras hipoecoicas en el patrón fibrilar o completas cuando existe una pérdida total de continuidad tendinosa(22).
mact.1801.fs2603005-figura2.png
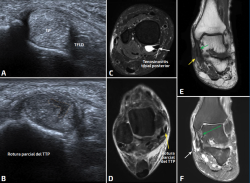
Figura 2. A: engrosamiento del tendón tibial posterior en relación con tendinosis; B: imagen lineal hipoecogénica, en el espesor del tendón tibial posterior en relación con rotura parcial; C: corte axial en secuencia sensible al líquido en relación con tenosinovitis; D: corte axial en secuencia sensible al líquido que pone de manifiesto una imagen lineal en el tendón tibial posterior en relación con rotura parcial; E y F: corte coronal en secuencia T1 y sensible al líquido, respectivamente; señaladas con las flechas (→) amarillas y moradas, se visualiza una disrupción del patrón fibrilar del tendón tibial posterior compatible con una rotura parcial. En la secuencia sensible al líquido, podemos observar que también se asocia con datos de tenosinovitis. Con la flecha verde (→) vemos señalado el ligamento deltoideo, el cual se visualiza engrosado en relación con un esguince.
mact.1801.fs2603005-figura2.png

Figura 2. A: engrosamiento del tendón tibial posterior en relación con tendinosis; B: imagen lineal hipoecogénica, en el espesor del tendón tibial posterior en relación con rotura parcial; C: corte axial en secuencia sensible al líquido en relación con tenosinovitis; D: corte axial en secuencia sensible al líquido que pone de manifiesto una imagen lineal en el tendón tibial posterior en relación con rotura parcial; E y F: corte coronal en secuencia T1 y sensible al líquido, respectivamente; señaladas con las flechas (→) amarillas y moradas, se visualiza una disrupción del patrón fibrilar del tendón tibial posterior compatible con una rotura parcial. En la secuencia sensible al líquido, podemos observar que también se asocia con datos de tenosinovitis. Con la flecha verde (→) vemos señalado el ligamento deltoideo, el cual se visualiza engrosado en relación con un esguince.
Ligamento spring, en hamaca o resorte
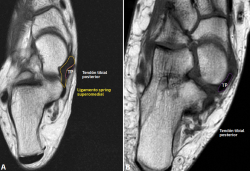
La ecografía puede ayudar en la valoración del ligamento spring, situando la sonda inferior al maléolo tibial, con un extremo sobre el sustentaculum tali y el otro ligeramente inclinado hacia la cabeza del astrágalo(23). Solo permite identificar de manera fiable las roturas del fascículo superomedial, el más relevante de los 3 componentes del complejo. Estas pueden manifestarse como engrosamiento > 4 mm con focos hipoecoicos o como adelgazamiento < 2 mm(17). La ausencia de visualización de la estructura profunda al TTP en el trayecto sobre la cabeza astragalina sugiere también una rotura (Figura 3)(20).
mact.1801.fs2603005-figura3.png
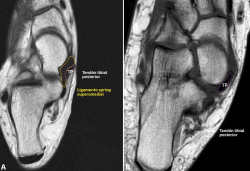
Figura 3. A: corte axial potenciado en secuencia T1. En amarillo, señalado el haz superomedial del ligamento spring y, en morado, el tendón tibial posterior. Podemos observar esa íntima relación que presentan y que se ha descrito en la revisión; B: corte axial potenciado en una secuencia de densidad protónica. Hallazgos compatibles con rotura completa del haz superomedial del ligamento spring. Debido a la rotura, el tendón tibial posterior queda en íntimo contacto con la cabeza del astrágalo sin tener como separación esta estructura. Esta segunda imagen nos ayuda a visualizar ese concepto visto en la ecografía en la que el tibial posterior queda en íntimo contacto con la cabeza astragalina.
mact.1801.fs2603005-figura3.png

Figura 3. A: corte axial potenciado en secuencia T1. En amarillo, señalado el haz superomedial del ligamento spring y, en morado, el tendón tibial posterior. Podemos observar esa íntima relación que presentan y que se ha descrito en la revisión; B: corte axial potenciado en una secuencia de densidad protónica. Hallazgos compatibles con rotura completa del haz superomedial del ligamento spring. Debido a la rotura, el tendón tibial posterior queda en íntimo contacto con la cabeza del astrágalo sin tener como separación esta estructura. Esta segunda imagen nos ayuda a visualizar ese concepto visto en la ecografía en la que el tibial posterior queda en íntimo contacto con la cabeza astragalina.
Otras estructuras de soporte del arco medial
La fascia plantar, por su localización superficial, es fácilmente evaluable en ecografía y puede mostrar engrosamiento e irregularidad en su degeneración. En cambio, el seno del tarso, por su profundidad y orientación, y el complejo deltoideo, por su complejidad anatómica y afectación tardía, tienen una valoración ecográfica limitada y se estudian con mayor precisión mediante RM(4).
Tomografía computarizada
Tomografía computarizada convencional
La TC es el método más útil para evaluar anomalías óseas en el pie plano, siendo especialmente valiosa en casos de coalición tarsal, ya que permite localizar con precisión el sitio de la coalición al evaluar la articulación en múltiples planos. Además, ayuda a detectar artrosis en fases avanzadas y es útil en la planificación preoperatoria(17).
No obstante, su principal limitación es que las imágenes se obtienen en condiciones sin carga, lo que impide valorar el efecto de la gravedad sobre el alineamiento del pie y puede ocultar determinadas deformidades(16).
Tomografía computarizada en carga
La introducción de la TC en carga (weigth bearing computed tomography –WBCT–) supuso un avance significativo, al permitir una evaluación tridimensional del esqueleto del pie en una posición fisiológica bajo los efectos de la gravedad y las fuerzas musculares. Esto ofrece una visión más completa de los desplazamientos y rotaciones óseas en carga, permitiendo analizar con mayor detalle hallazgos característicos de la DCPP(6).
El consenso internacional sobre el uso de la WBCT en la DCPP establece que, cuando esté disponible, su empleo está altamente recomendado para la planificación quirúrgica(2,5). Las principales alteraciones que valorar incluyen el pinzamiento del seno del tarso, el aumento de la inclinación en valgo de la faceta posterior de la articulación subtalar, la subluxación subtalar en la faceta posterior y/o media, y el pinzamiento subfibular(2).
La WBCT ha demostrado modificar la clasificación de la DCPP, aumentando la detección de las clases B, C y D –relacionadas con la abducción del antepié, el colapso del arco y la subluxación peritalar– en comparación con la radiografía, mientras que las clases A y E se definen mejor mediante radiografías(24). Además, se ha observado que la subluxación significativa de la articulación subtalar y el pinzamiento del seno del tarso aparecen únicamente en pies sintomáticos, lo que sugiere que estos parámetros podrían actuar como biomarcadores clave para diferenciar morfotipos planos patológicos de formas asintomáticas(25).
Resonancia magnética
Introducción
La RM es considerada la técnica más útil para evaluar la deformidad del pie plano, al ofrecer una excelente valoración de las estructuras de partes blandas de sostén y una adecuada evaluación de la anatomía ósea, incluida la detección de coaliciones tarsales(17).
Las secuencias recomendadas incluyen T1 para el estudio anatómico y secuencias sensibles al líquido (T2 o DP con supresión grasa, o STIR) para valorar el edema y cambios inflamatorios en partes blandas(1,17). Habitualmente se emplean cortes sagitales T1, sagitales STIR, axiales PD y T2 con supresión grasa, así como planos coronales adaptados al estudio del tobillo(1).
Tendón tibial posterior
En condiciones normales, el TTP es el más medial y de mayor tamaño de los 3 flexores, con una morfología ovoide y un calibre aproximadamente doble al del flexor largo de los dedos(4,17,20). Presenta una señal homogénea e hipointensa en todas las secuencias(17), con un diámetro transversal habitual entre 7 y 11 mm(4). Entre los pitfalls que deben reconocerse se incluyen el ensanchamiento fisiológico del TTP en su inserción distal y la presencia de una mínima cantidad de líquido no circunferencial (< 2 mm) en la vaina, ambos considerados hallazgos normales(17,26).
Las alteraciones patológicas se valorarán en secuencias sensibles al líquido, alcanzando la sensibilidad y la especificidad de la RM para identificar patología del TTP valores del 95 y el 100%, respectivamente, con una precisión del 96%(1,17,26).
- Tenosinovitis (Figura 2): presencia de líquido o sinovitis que distiende la vaina, rodeándola de forma circunferencial (espesor > 2 mm o > 50% de su perímetro) y pudiendo acompañarse de edema adyacente, mientras el tendón mantiene su morfología y señal hipointensa(1,4,17,26). Dado que la vaina termina 1-2 cm proximal al navicular, cualquier líquido que rodee el tendón distal a este punto debe describirse como paratenonitis(4,17,26).
- Tendinosis: engrosamiento, irregularidad superficial y una señal intratendinosa heterogénea de intensidad menor que la del líquido, pudiendo observarse también un aumento de señal aislado con preservación de la morfología tendinosa(1,4).
- Roturas. La de tipo I (rotura parcial leve) (Figura 2): tendón hipertrófico (> 2 × flexor largo de los dedos), con aumento de señal intrasustancia, hendiduras longitudinales dentro de un tendón engrosado; son difíciles de distinguir de la tendinosis avanzada(4,17,20). Las de tipo II (rotura parcial moderada): tendón atrófico, que refleja pérdida de fibras y atrición(4,17,20). La de tipo III (rotura completa): ausencia del tendón o gap lleno de líquido, pudiendo observarse vaina vacía donde el TTP está discontinuo(4,17,20).
El TTP cambia bruscamente su orientación –casi 90° alrededor del maléolo medial–, lo que puede generar alteraciones de señal en la RM responsables de falsos positivos y falsos negativos al interpretar roturas parciales o completas(21). Este fenómeno corresponde al artefacto del ángulo mágico, que aparece donde el tendón gira bajo el maléolo y simula tendinosis sin ser una alteración morfológica real(4).
Ligamento spring o en hamaca
Las alteraciones del ligamento spring, especialmente del fascículo superomedial, pueden ser aisladas o pueden asociarse frecuentemente con disfunción del TTP y colapso del arco medial(1,17,23). Los hallazgos indicativos de lesión incluyen engrosamiento > 5-6 mm o adelgazamiento < 2 mm(1,4,23,26), junto con aumento de la señal en secuencias sensibles al líquido, heterogeneidad, ondulación o discontinuidad fibrilar(1,4,17,20,23), pudiendo asociar edema periligamentoso o pérdida de continuidad de las fibras (Figura 3)(4,20).
Otros hallazgos de las diferentes estructuras
- Síndrome del seno del tarso (Figura 4): alteración o pérdida de la señal grasa del seno del tarso, sustituida por tejido edematoso, inflamatorio o fibroso, con baja señal en T1 y alta o variable en secuencias sensibles al líquido, dependiendo del estadio(4,26). Este aspecto edematoso puede enmascarar los ligamentos del seno del tarso(20).
- Complejo deltoideo: el ligamento deltoideo consta de 5 fascículos que estabilizan el tobillo frente al valgo del astrágalo(17) y la RM es la técnica de elección para su evaluación(4,17). En condiciones normales, se identifican como bandas de baja-intermedia señal que se ensanchan distalmente, mejor visibles en los planos axial y coronal. Los cambios degenerativos o desgarros muestran pérdida de las estriaciones grasas, heterogeneidad de la señal y distorsión arquitectural, y las roturas de alto grado presentan discontinuidad o brechas llenas de líquido(4).
- Fascia plantar (Figura 4): la RM muestra engrosamiento (> 4 mm), irregularidad y heterogeneidad de la señal en la inserción calcánea de la fascia, junto con edema perifascial y medular(4). Las roturas degenerativas afectan el cordón central cerca del calcáneo –a menudo tras corticoides–, mientras que las roturas traumáticas se localizan más distalmente(4).
- Edema óseo y pinzamiento: en el pinzamiento talocalcáneo se ve edema medular, cambios quísticos o esclerosis en las superficies opuestas al proceso lateral del astrágalo y la pared lateral del calcáneo. El pinzamiento subfibular se manifiesta por atrapamiento de partes blandas de baja señal en T1 y T2, o por contacto óseo directo, con o sin edema medular asociado(26). También se puede visualizar edema reactivo en el surco retromaleolar distal tibial o en la inserción navicular del TTP(20).
mact.1801.fs2603005-figura4.png
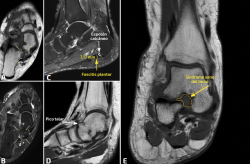
Figura 4. A y B: cortes axiales potenciados en secuencia T1 y secuencia sensible al líquido, respectivamente. Hallazgos compatibles con una coalición tarsal no ósea; C: corte sagital potenciado en secuencia sensible al líquido. Engrosamiento de la fascia plantar y presencia de espolón calcáneo como signos indirectos de la patología; D: corte sagital potenciado en secuencia T1. Otro signo indirecto como es el pico talar en la cara dorsal de la articulación astragaloescafoidea; E: corte coronal potenciado en secuencia T1. Pérdida de la señal grasa en el seno del tarso en relación con síndrome del seno del tarso.
mact.1801.fs2603005-figura4.png

Figura 4. A y B: cortes axiales potenciados en secuencia T1 y secuencia sensible al líquido, respectivamente. Hallazgos compatibles con una coalición tarsal no ósea; C: corte sagital potenciado en secuencia sensible al líquido. Engrosamiento de la fascia plantar y presencia de espolón calcáneo como signos indirectos de la patología; D: corte sagital potenciado en secuencia T1. Otro signo indirecto como es el pico talar en la cara dorsal de la articulación astragaloescafoidea; E: corte coronal potenciado en secuencia T1. Pérdida de la señal grasa en el seno del tarso en relación con síndrome del seno del tarso.
Conclusión
La evaluación por imagen de la DCPP integra técnicas complementarias que permiten objetivar el colapso del arco medial, la abducción del antepié y el valgo del retropié, correlacionando hallazgos con los distintos componentes de la clasificación actual. La radiografía en carga sigue siendo el pilar inicial para valorar la alineación global, mientras que la ecografía aporta una valoración precisa y dinámica de las estructuras tendinosas y ligamentosas. La TC, especialmente en carga, ofrece una caracterización tridimensional del esqueleto y mejora la detección de la subluxación peritalar. La RM continúa siendo la técnica más completa para integrar las alteraciones de las partes blandas con los cambios óseos asociados, guiando el diagnóstico y la planificación terapéutica.
Figuras
Figura 1. A: radiografía en proyección anteroposterior normal en la que se ven representados el ángulo talo-primer metatarsiano (A, en amarillo), el ángulo de la cobertura talonavicular (B, en azul) y el ángulo talo-calcáneo (C, en rojo); B: los ángulos están representados en el mismo orden y color, en una radiografía en proyección anteroposterior con la deformidad. Marcado con el asterisco (*) naranja se señalan cambios de entesopatía insercional del tendón tibial posterior como signo indirecto en la radiografía; C: radiografía en proyección lateral normal en la que se ven representados el ángulo de Meary (A, en amarillo), el calcaneal pitch o ángulo de inclinación calcánea (B, en azul), el ángulo talo-calcáneo (C, en rojo) y el ángulo calcáneo-quinto metatarsiano (D, en verde); D: los ángulos están representados en el mismo orden y color, en una radiografía en proyección lateral con la deformidad. Marcado con los asteriscos (*) morados se señalan el pico talar y el espolón calcáneo como posibles signos indirectos en la radiografía; E) radiografía en proyección anteroposterior del tobillo en carga con valores normales. Representados en morado el ángulo de superficie tibiotalar y en rojo el talar tilt o ángulo de inclinación tibiotalar; F: los ángulos están representados en el mismo orden y color, en una radiografía con la deformidad.
Figura 2. A: engrosamiento del tendón tibial posterior en relación con tendinosis; B: imagen lineal hipoecogénica, en el espesor del tendón tibial posterior en relación con rotura parcial; C: corte axial en secuencia sensible al líquido en relación con tenosinovitis; D: corte axial en secuencia sensible al líquido que pone de manifiesto una imagen lineal en el tendón tibial posterior en relación con rotura parcial; E y F: corte coronal en secuencia T1 y sensible al líquido, respectivamente; señaladas con las flechas (→) amarillas y moradas, se visualiza una disrupción del patrón fibrilar del tendón tibial posterior compatible con una rotura parcial. En la secuencia sensible al líquido, podemos observar que también se asocia con datos de tenosinovitis. Con la flecha verde (→) vemos señalado el ligamento deltoideo, el cual se visualiza engrosado en relación con un esguince.
Figura 3. A: corte axial potenciado en secuencia T1. En amarillo, señalado el haz superomedial del ligamento spring y, en morado, el tendón tibial posterior. Podemos observar esa íntima relación que presentan y que se ha descrito en la revisión; B: corte axial potenciado en una secuencia de densidad protónica. Hallazgos compatibles con rotura completa del haz superomedial del ligamento spring. Debido a la rotura, el tendón tibial posterior queda en íntimo contacto con la cabeza del astrágalo sin tener como separación esta estructura. Esta segunda imagen nos ayuda a visualizar ese concepto visto en la ecografía en la que el tibial posterior queda en íntimo contacto con la cabeza astragalina.
Figura 4. A y B: cortes axiales potenciados en secuencia T1 y secuencia sensible al líquido, respectivamente. Hallazgos compatibles con una coalición tarsal no ósea; C: corte sagital potenciado en secuencia sensible al líquido. Engrosamiento de la fascia plantar y presencia de espolón calcáneo como signos indirectos de la patología; D: corte sagital potenciado en secuencia T1. Otro signo indirecto como es el pico talar en la cara dorsal de la articulación astragaloescafoidea; E: corte coronal potenciado en secuencia T1. Pérdida de la señal grasa en el seno del tarso en relación con síndrome del seno del tarso.
Cita bibliográfica
Autores
Alex Esnaola Braceras
Unidad de Radiodiagnóstico. Hospital Universitario de Galdakao-Usansolo
Javier Fernández Jara
Unidad de Radiodiagnóstico. Sección de Radiología Musculoesquelética. Hospital Universitario Fundación Jiménez Díaz. Madrid
Alfonso Enrique Maldonado Morillo
Unidad de Radiodiagnóstico. Sección de Radiología Musculoesquelética. Hospital Universitario Fundación Jiménez Díaz. Madrid
Danilo Eduardo Salazar Chiriboga
Unidad de Radiodiagnóstico. Sección de Radiología Musculoesquelética. Hospital Universitario Fundación Jiménez Díaz. Madrid
Gonzalo Moreno Zamarro
Unidad de Radiodiagnóstico. Sección de Radiología Musculoesquelética. Hospital Universitario Fundación Jiménez Díaz. Madrid
Referencias bibliográficas
-
1Polichetti C, Borruto MI, Lauriero F, Caravelli S, Mosca M, Maccauro G, et al. Adult Acquired Flatfoot Deformity: A Narrative Review about Imaging Findings. Diagnostics (Basel). 2023;13(2):225.
-
2De César Netto C, Myerson MS, Day J, Williams BR, Wukich DK, DiGiovanni CW, et al. Consensus for the use of weightbearing CT in the assessment of progressive collapsing foot deformity. Foot Ankle Int. 2020;41(10):1277-82.
-
3Hong VY, Lee DC, Smith RW, Harris TG. So What Exactly Is Progressive Collapsing Foot Deformity? J Am Acad Orthop Surg. 2025;33(16):e940-e948.
-
4Flores DV, Mejía Gómez C, Fernández Hernando M, Davis MA, Pathria MN. Adult Acquired Flatfoot Deformity: Anatomy, Biomechanics, Staging, and Imaging Findings. Radiographics. 2019;39(5):1437-60.
-
5Lôbo CFT, Pires EA, Bordalo-Rodrigues M, de Cesar Netto C, Godoy-Santos AL. Imaging of progressive collapsing foot deformity with emphasis on the role of weightbearing cone beam CT. Skeletal Radiol. 2022;51(6):1127-41.
-
6Lalevée M, Dagneaux L, Lintz F, de César Netto C. Flatfoot: New diagnostic modalities. Orthop Traumatol Surg Res. 2025;111(2):104415.
-
7Gentili A, Masih S, Yao L, Seeger LL. Foot axes and angles: radiographic and MR imaging correlation. Br J Radiol. 1996;69(827):968-74.
-
8Lamm BM, Paley D, Herzenberg JE. Normal foot and ankle radiographic angles, axes, and measurements in adults: a reference guide. J Foot Ankle Surg. 2016;55(6):1304-12.
-
9Henry JK, Shakked R, Ellis SJ. Adult-acquired flatfoot deformity. Curr Rev Musculoskelet Med. 2019;12(4):457-66.
-
10Lin YC, Mhuircheartaigh JN, Lamb J, Corcoran-Schwartz I, Wu JS, Schweitzer ME. Imaging of adult flatfoot: correlation of radiographic measurements with MRI. AJR Am J Roentgenol. 2015;204(2):354-9.
-
11Kim J, Rajan L, Fuller R, O’Malley MJ, Deland JT, Ellis SJ. Radiographic cutoff values for predicting lateral bony impingement in progressive collapsing foot deformity. Foot Ankle Int. 2022;43(9):1219-26.
-
12Yildiz K, Cetin T. Interobserver reliability in the radiological evaluation of flatfoot (Pes planus) deformity: A cross-sectional study. J Foot Ankle Surg. 2022;61(5):1065-70.
-
13Younger AS, Sawatzky B, Dryden P. Radiographic assessment of adult flatfoot. Foot Ankle Int. 2005;26(10):820-5.
-
14Flores DV, Mejía Gómez C, Fernández Hernando M, Davis MA, Pathria MN. Adult Acquired Flatfoot Deformity: Anatomy, Biomechanics, Staging, and Imaging Findings. Radiographics. 2019;39(5):1437-60.
-
15Saltzman CL, El-Khoury GY. The hindfoot alignment view. Foot Ankle Int. 1995;16(9):572-6.
-
16Williamson ER, Chan JY, Burket JC, Deland JT, Ellis SJ. New radiographic parameter assessing hindfoot alignment in stage II adult-acquired flatfoot deformity. Foot Ankle Int. 2015;36(4):417-23.
-
17Lin YC, Kwon JY, Ghorbanhoseini M, Wu JS. The hindfoot arch: What role does the imager play? Radiol Clin North Am. 2016;54(5):951-68.
-
18Sripanich Y, Barg A. Imaging of peritalar instability. Foot Ankle Clin. 2021;26(2):269-89.
-
19Arnoldner MA, Gruber M, Syré S, Kristen KH, Trnka HJ, Kainberger F, et al. Imaging of posterior tibial tendon dysfunction--Comparison of high-resolution ultrasound and 3T MRI. Eur J Radiol. 2015;84(9):1777-81.
-
20Kong A, Van Der Vliet A. Imaging of tibialis posterior dysfunction. Br J Radiol. 2008;81(970):826-36.
-
21Monteagudo M, Martínez-de-Albornoz P. Progressive collapsing foot deformity. Is there really a Johnson and Strom stage I? Foot Ankle Clin. 2021;26(3):443-63.
-
22Arnoldner MA, Gruber M, Syré S, Kristen KH, Trnka HJ, Kainberger F, et al. Imaging of posterior tibial tendon dysfunction--Comparison of high-resolution ultrasound and 3T MRI. Eur J Radiol. 2015;84(9):1777-81.
-
23Bastias GF, Dalmau-Pastor M, Astudillo C, Pellegrini MJ. Spring ligament instability. Foot Ankle Clin. 2018;23(4):659-78.
-
24Barbachan Mansur NS, Lalevée M, Lee HY, Ehret A, Fayed A, Mann TS, et al. Influence of weightbearing computed tomography in the progressive collapsing foot deformity classification system. Foot Ankle Int. 2023;44(2):125-9.
-
25De César Netto C, Barbachan Mansur NS, Talaski G, Jasper RP, Schmidt E, de Carvalho KAM, et al. From asymptomatic flatfoot to progressive collapsing foot deformity: Peritalar subluxation is the main driver of symptoms: Peritalar subluxation is the main driver of symptoms. J Bone Joint Surg Am. 2025;107(18):2060-8.
-
26Mengiardi B, Pinto C, Zanetti M. Spring ligament complex and posterior tibial tendon: MR anatomy and findings in acquired adult flatfoot deformity. Semin Musculoskelet Radiol. 2016;20(1):104-15.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Prefacio
- Introducción y clasificación
- Etiología y Patomecánica
- Exploración física con enfoque práctico
- Diagnóstico e imágenes con enfoque práctico
- Tratamiento conservador
- Tratamiento quirúrgico desde el punto de vista de la preservación articular
- Papel de las partes blandas en el tratamiento quirúrgico
- Artrodesis en el tratamiento de la deformidad colapsante progresiva del pie
- Tratamiento en estadio avanzado con afectación del tobillo
- Relación entre el <em>hallux valgus</em> y la deformidad colapsante progresiva del pie
- Conclusiones. Tratamiento a la carta del pie plano (deformidad colapsante progresiva del pie)
Más en PUBMED
Más en Google Scholar


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.