Introducción
Las fracturas de patela representan un 1% del total(1), siendo el 30-35%(2) de ellas conminutas. Sus complicaciones son: rigidez, debilidad de extensión, osteoartritis femoropatelar y la no consolidación o retraso (tasa: 1-2 a 12,5%). La intervención más habitual es la reducción abierta y fijación interna (cerclaje y agujas de Kirschner –AK–) con abordaje a lo largo de la línea media centrado sobre la rótula(1). La incapacidad funcional, el dolor y la debilidad del cuádriceps pueden persistir más de 12 meses tras la operación(1) y los factores del paciente, clínicos (por ejemplo, diabetes) y de personalidad, tienen un impacto directo sobre los resultados.
Existen diversos protocolos de fisioterapia, condicionados por el tipo de fractura y cirugía, recomendándose generalmente la movilización precoz limitando la flexión a 30°, 2 a 4 semanas(1), progresando posteriormente en rango de movimiento (ROM) y fuerza, y desaconsejándose la inmovilización prolongada. Las técnicas empleadas (movilización progresiva, estimulación eléctrica neuromuscular y rehabilitación supervisada) tienen un grado de evidencia apoyado por revisiones sistemáticas y estudios aleatorizados de nivel II y el ejercicio terapéutico está avalado por estudios aleatorizados de alta calidad (nivel I)(3).
La alianza terapéutica condiciona la percepción del paciente acerca del terapeuta como alguien que le ayuda y cuánto invertirá en trabajar con él para cumplir las tareas requeridas; asimismo, la motivación es un predictor de la adherencia al tratamiento (definida como: “la medida en que el comportamiento de una persona se corresponde con las recomendaciones acordadas con un profesional sanitario”)(4). Dirigiendo el tratamiento al proceso clínico, enfocándolo en la superación personal y centrando las metas en la tarea (no en el objetivo final), se obtendrá: mayor esfuerzo, interés, competencia, actitudes positivas, disfrute e intención de cumplir el tratamiento, potenciando así la motivación del paciente. También las necesidades de autonomía y competencia influyen en su motivación intrínseca y la desmotivación en el abandono(5). La literatura describe diversas barreras que dificultan la adherencia al tratamiento; 3 de ellas (larga duración de este, afectación articular y bajo nivel de automotivación)(6) conciernen directamente a este caso.
La falta de adherencia en terapias de larga duración provoca resultados pobres e insatisfactorios, repercutiendo en el estado anímico del paciente y en la alianza terapéutica. Realizar procedimientos largos y diarios puede conllevar: incumplimiento, desinterés y escasa colaboración (ausencias del tratamiento por motivos triviales, falta de esfuerzo, quejas respecto a la evolución y la resistencia a la participación activa). La mayoría de los estudios sobre estrategias de mejora de la adherencia terapéutica se circunscriben al ámbito farmacológico y, aunque se han hallado trabajos referidos al tratamiento de fisioterapia y a la influencia de los factores de autoeficacia, motivación y alianza terapéutica(7,8), ninguno propone la posibilidad de potenciar estos factores y, con ello, la adherencia empleando registros objetivos de valoración funcional. Concretamente, no se ha hallado ningún trabajo similar desarrollado en el ámbito de las lesiones musculoesqueléticas ni en el entorno de mutuas de accidentes de trabajo.
Aunque las técnicas de retroalimentación sí han sido empleadas con éxito en fisioterapia, se orientan a la mejoría del resultado clínico mediante el perfeccionamiento del control del ejercicio indicado(9) y no a la adherencia al tratamiento, que es el objetivo buscado en el caso expuesto. Sabemos también, por estudios en el ámbito deportivo, que existen estrategias probadas para potenciar la autonomía, como el feedback positivo, las metas orientadas al proceso y el establecimiento de objetivos moderados(10), etc.
Presentamos el caso de una fractura conminuta de rótula con retraso de consolidación tratada en Mutua Universal de A Coruña, con cuya descripción se pretende demostrar la importancia de la adherencia al tratamiento y cómo las pruebas de evaluación objetivas pueden servir como refuerzo positivo y ser motivadoras del logro (mediante retroalimentación de los resultados), siendo útiles para establecer la progresión del proceso y los objetivos a corto plazo.
Caso clínico
Se trata de una mujer de 43 años, jefa de área comercial, sin patología crónica. Al bajar de un taxi resbala en suelo mojado, cae hacia delante con la rodilla izquierda retrasada y nota un chasquido con aparición inmediata de dolor y bloqueo; permanece consciente, orientada y colaboradora. Presenta deformación de la región patelar izquierda, dolor, impotencia funcional, rodilla ligeramente edematosa y erosión superficial, con tumoración de consistencia ósea en la parte anterior de muslo, trofismo neurovascular distal conservado y pulsos pedios presentes. Las radiografías (Rx) –anteroposterior y lateral– evidencian fractura multifragmentaria de rótula izquierda, con gran separación del fragmento proximal.
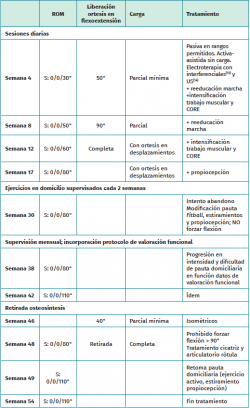
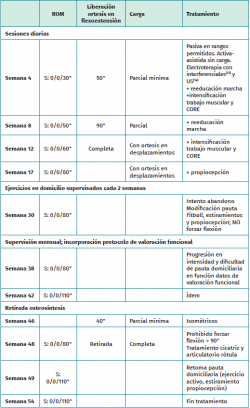
Se realiza, a los 4 días, reducción abierta y estabilización mediante cerclaje en 8 y 2 AK. Permanece ingresada para tratamiento analgésico, antiinflamatorio intravenoso y vigilancia neurovascular. Se coloca una ortesis estabilizadora lateral bloqueada en extensión. Se indica: hielo local 3-4 veces al día 15-20 minutos, descarga absoluta y traslados en silla de ruedas con elevación del miembro operado. A las 6 semanas, con un ROM S: 0/0/30°, se explican isométricos de cuádriceps para realizar en el domicilio y se permite la carga parcial.
A las 11 semanas, la Rx muestra continuidad del aparato extensor y escalón articular. Se procede a realizar una nueva osteosíntesis, con 3 AK y cerclaje con alambre por persistencia del dolor en el polo superior de la rótula por intolerancia a las AK e impotencia para una flexión > 30°. Se le da el alta hospitalaria con las mismas indicaciones que en la primera cirugía, pero se permite flexoextensión con ortesis bloqueada a una flexión de 40°, prohibiéndose la extensión activa. La Tabla 1 detalla el tratamiento realizado.
A las 4 semanas se indica carga mínima con muletas y fisioterapia, realizándose esta en sesiones diarias con cumplimiento irregular (tanto de la asistencia al tratamiento como de las indicaciones clínicas) e inadecuada evolución. En la semana 30 la paciente solicita abandonar, desanimada por el déficit de movilidad y el retardo de la consolidación; a fin de evitarlo, se replantea el tratamiento, indicándose ejercicios domiciliarios que son supervisados por el fisioterapeuta del centro asistencial cada 2 semanas (Figuras 1 a 4).
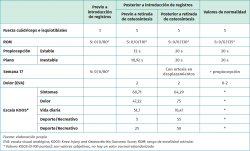
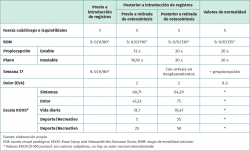
La tomografía axial computarizada (TAC) a las 33 semanas muestra consolidación parcial con imagen dudosa de retardo de la consolidación. En la semana 38 se modifica la pauta de tratamiento, estableciéndose supervisión cada 4 semanas con un protocolo de valoración evolutiva de la fuerza (escala de Daniels et al.)(11), movilidad (goniometría), propiocepción (equilibrio monopodal con ojos cerrados en plano estable e inestable), dolor (escala visual analógica –EVA–) y función global de la rodilla (Knee Injury and Osteoarthritis Outcome Score –KOOS–)(12).
A las 46 semanas, tras la realización de Rx, se retira la osteosíntesis, lográndose en 8 semanas un ROM S: 0/0/130°. Los resultados finales muestran valores de normalidad en cuanto a la fuerza, el ROM, la propiocepción y el dolor, y una progresión favorable en la escala KOOS en cuanto a la percepción subjetiva de la función. La Tabla 2 muestra la progresión de dichos indicadores y el valor considerado como referencia de la normalidad.
Discusión y conclusiones
Replantear la dinámica de la terapia, fortaleciendo la alianza terapéutica y distanciando las sesiones, demuestra confianza en el compromiso del paciente y potencia su autonomía e implicación (responsabilizándole del cumplimiento del trabajo pautado). Mediante este caso se ilustra cómo la valoración periódica mediante escalas e instrumentos objetivos y la graduación progresiva del ejercicio pueden servir para motivar al paciente (mediante retroalimentación de sus resultados), monitorizar la eficacia y el seguimiento de las pautas indicadas y establecer metas de tratamiento.
Los resultados coinciden con estudios previos que muestran que la retroalimentación objetiva funciona como refuerzo positivo favoreciendo la adherencia(6). También la potenciación de la relación de confianza (distanciando seguimientos) facilitó la autonomía, la responsabilidad y la involucración activa del sujeto, en la línea de ensayos realizados en medicina del deporte y psicología, mostrando un efecto beneficioso en los resultados(6).
Los trabajos sobre la eficacia de las intervenciones de fisioterapia suelen ignorar la importancia de la adherencia al tratamiento en los resultados, enfatizando los aspectos estructurales (tiempos, repeticiones, cargas…) e ignorando las repercusiones de la falta de motivación e implicación del paciente. Este caso ilustra la importancia de la adherencia para la efectividad terapéutica y cómo, mediante pautas sencillas y apoyándonos en el uso de instrumentos objetivos de valoración funcional, podemos potenciarla (incidiendo en la implicación del sujeto) y reencauzar un tratamiento con resultados satisfactorios.
Este trabajo tiene las limitaciones propias de los estudios de caso: sesgo del profesional tratante, dificultad de control de las variables intervinientes y dificultad de generalización de las conclusiones, al tratarse del análisis de un solo sujeto. Aun así, al desarrollarse a partir de una experiencia real se considera útil para la práctica fisioterapéutica en el ámbito laboral. Proponemos profundizar en la posibilidad de mejora de la adherencia al tratamiento mediante el uso dirigido de escalas u otros instrumentos objetivos. Como sugerencia para futuros trabajos similares, sería útil llevar un registro de la realización de la terapia en el domicilio (por ejemplo, mediante una aplicación desarrollada a tal efecto) y la medición de la fuerza y la goniometría mediante prueba biomecánica (si bien el coste de estos medios dificulta su implementación).