Relación entre el hallux valgus y la deformidad colapsante progresiva del pie
Introducción y biomecánica
El hallux valgus (HV) es la deformidad más frecuente del pie, con una prevalencia estimada del 23% en la población adulta y del 35,7% en mayores de 65 años(1,2). Se define como una deformidad angular del primer radio en los 3 planos del espacio (anteroposterior, sagital y frontal-rotacional), que acontece a nivel de las articulaciones metatarsofalángica (MTF) y cuneometatarsiana (CMT).
La etiología del HV es multifactorial. Clásicamente, se ha atribuido a diferentes factores extrínsecos, como el empleo de calzado estrecho y de tacón(1), e intrínsecos, entre los que se encuentran la predisposición genética, el sexo femenino, la edad, así como ciertas condiciones anatómicas, que incluyen el metatarso aducto, la hipermovilidad del primer radio, la laxitud ligamentosa, la longitud del primer metatarsiano (M1) y el pie plano o deformidad colapsante progresiva del pie (DCPP)(3,4).
Existe gran controversia en la literatura sobre la relación entre el HV y la DCPP como causal o casual (Figura 1). Hay una estrecha relación biomecánica entre estas dos deformidades del pie, que se puede resumir en los siguientes puntos:
- En el pie plano se produce un aumento del momento pronador durante la fase propulsiva de la marcha. La pronación o valgo persistente del retropié impide el bloqueo de las articulaciones en el mediopié, con consecuencias biomecánicas en el antepié, como son el aumento del ángulo intermetatarsiano (AIM) y la inestabilidad rotacional del primer radio(5,6).
- La anatomía de la primera articulación CMT (estrecha, alargada y aplanada) es capaz de resistir fuerzas de compresión axial, pero incapaz de absorber fuerzas rotacionales. Ante un colapso del arco interno, los vectores de fuerzas inciden la articulación CMT de forma menos vertical, creando un par de fuerzas de rotación que desencadenan una hipermovilidad en el plano coronal que influye en el desarrollo del HV(4,7).
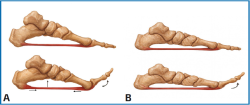
- Otra de las piedras angulares de la DCPP es el fallo en el mecanismo de cabrestante o windlass, fundamental sistema anticolapso del pie. Este mecanismo fracasa gradualmente debido a la sobrecarga que soporta la fascia plantar por un incremento de la tensión como consecuencia del aumento del momento pronador. El fallo del mecanismo de cabrestante disminuye la dorsiflexión de la primera articulación MTF, surgiendo así los mecanismos de escape del HV(8) (Figura 2).
- En la DCPP, el peroneo lateral largo pierde su capacidad de varizar la articulación subastragalina en cadena cinética cerrada y, además, no logra estabilizar el primer radio, pudiendo esta insuficiencia favorecer el HV. Tanto el peroneo lateral largo como el tendón de Aquiles se hacen cada vez más eversores del retropié. A medida que el retropié se evierte o valguiza, aumenta la fuerza de abducción cuando el hallux se dorsiflexiona en la fase de propulsión de la marcha. Estos cambios biomecánicos también contribuyen a la transferencia anormal de fuerzas a través de la columna medial, factor clave en la aparición del HV(7,9).
Varios autores han descrito una asociación entre el HV y la DCPP de hasta el 50%(10,11,12). Se ha determinado que la fuerza máxima a través del hallux durante la marcha aumenta significativamente (1,3 veces) en los pacientes con pie plano(13). Este aumento de presión sobre el hallux ocurre especialmente durante la fase de propulsión de la marcha, donde las cargas soportadas se acercan al 40% del peso corporal(12).
Asimismo, se ha reportado en la literatura una asociación entre la gravedad de la DCPP y el ángulo del HV, con una correlación significativa entre el aumento del ángulo de Meary y el ángulo HV(10), ya que en los pacientes con DCPP leves y flexibles no se evidencian las alteraciones biomecánicas descritas previamente, dado que siguen activos los mecanismos de compensación.
La toma de decisiones del cirujano de pie y tobillo ante un paciente que consulta por HV y que presenta en la exploración física un pie plano es compleja, pues carece de un algoritmo ampliamente aceptado.
Asociación entre el hallux valgus y la deformidad colapsante progresiva del pie. El papel de la deformidad rotacional del hallux
La rotación axial o pronación de M1 se ha descrito como un componente clínicamente relevante de la deformidad del HV, así como un factor pronóstico tanto en la satisfacción del resultado quirúrgico como en el índice de recurrencia(14,15,16,17,18,19).
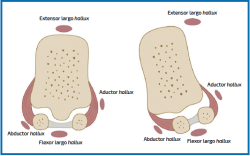
Se logró una mayor comprensión de la relación entre la aparente forma redonda de la cabeza de M1 y la pronación después de los estudios de Wagner(16). Durante la pronación inicial, el complejo sesamoideo rota siguiendo a M1, sin luxarse de sus facetas. En el HV más grave, puede ocurrir la luxación del complejo sesamoideo de las facetas, dada una contractura del ligamento intermetatarsiano y del tendón aductor, una cápsula medial laxa y la tracción lateral constante del tendón flexor largo del dedo gordo (flexor hallucis longus –FHL–), que aumenta progresivamente la deformidad (Figura 3).
En la cirugía del HV debemos abordar tanto el plano transversal como el plano sagital y, especialmente, el frontal o coronal. Parece lógico pensar que, si estamos tratando una deformidad tridimensional, realicemos una corrección triplanar; por lo tanto, se debe tener en cuenta el componente de pronación, la hipermovilidad del primer radio, la oblicuidad de la carilla articular CMT y la posición de los sesamoideos(18). El restablecimiento anatómico del complejo sesamoideo es uno de los pilares en la corrección del HV. Si los sesamoideos están pronados y lateralizados, el tendón FHL tracciona constantemente del hallux en valgo, lo que contribuye a la recidiva. Por ello, nuestro objetivo quirúrgico es devolver la cabeza a su lugar sobre los sesamoideos.
Esta corrección tridimensional tiene más importancia, si cabe, en aquellos HV que ocurren simultáneamente con un pie plano. En estos casos, el aumento de la pronación produce una sobrecarga medial y una inestabilidad rotacional del primer radio, así como una hipermovilidad patológica que se ve agravada por la incompetencia del peroneo largo. La corrección de la pronación y el restablecimiento del complejo sesamoideo son esenciales para neutralizar las fuerzas deformantes y disminuir la progresión del HV y, por consiguiente, su recurrencia.
En lo que concierne a la recidiva radiológica tras la cirugía de HV, varios autores resaltan la asociación entre el pie plano y la recurrencia(5,9,10,20,21,22,23), estableciéndose una correlación entre la tasa de recidiva y la gravedad de la DCPP(9). Se ha postulado que una línea de Meary alterada puede considerarse un factor de riesgo para la recurrencia del HV, ya que la patología intrínseca subyacente persiste incluso después de una osteotomía correctora(23), con una probabilidad de recurrencia de 5,2 veces(5). Sin embargo, cabe recordar que la recidiva radiológica no refleja necesariamente una recurrencia del dolor ni una limitación funcional(20,21).
La corrección simultánea de ambas deformidades es un procedimiento eficaz y seguro que mejora la alineación del retropié, lo que asegura un resultado duradero de la cirugía del antepié en pacientes con ambas patologías. Esta combinación de técnicas mejora la función y reduce la recurrencia del HV, obteniendo mejores puntuaciones en la escala de la American Orthopaedic Foot and Ankle Society (AOFAS) del retropié y el antepié(6,10,22) (Figura 4). La corrección se puede llevar a cabo mediante diferentes procedimientos, siendo preciso realizar una valoración individualizada(6,10,12,23).
mact.1801.fs2603011-figura4.png
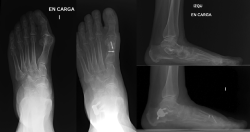
Figura 4. Imágenes radiográficas pre- y posquirúrgicas de un paciente intervenido quirúrgicamente de forma simultánea de hallux valgus y deformidad colapsante progresiva del pie mediante osteotomía medializante de calcáneo y osteotomía scarf del primer metatarsiano (M1) con descenso de la cabeza de M1.
Consideraciones quirúrgicas del hallux valgus en la deformidad colapsante progresiva del pie
A pesar de que existen más de cien técnicas quirúrgicas descritas para la corrección del HV, no se ha publicado un procedimiento gold standard ni existe un algoritmo actualizado para su tratamiento. Múltiples estudios han comparado las tasas de complicaciones y los resultados entre varios procedimientos para el tratamiento del HV. Recientes revisiones sistemáticas(19,24) evidencian resultados similares en términos de puntuación de la AOFAS, recurrencia del HV, reintervención, daño nervioso y persistencia del dolor postoperatorio.
Osteotomías diafisarias: chevron largo/scarf
Las osteotomías de extensión diafisaria son las más indicadas en los casos de HV y DCPP, ya que mejoran la entrada de fuerzas en M1 hacia la articulación CMT de forma más vertical, corrigiendo la inestabilidad inherente y, por tanto, disminuyendo la tasa de recidiva.
La osteotomía scarf es enormemente versátil con una adecuada planificación. Presenta potencial de traslación lateral, desplazamiento plantar de la cabeza, acortamiento del metatarsiano, así como cierto grado de corrección rotacional, permitiendo la corrección multiplanar de la deformidad(18). Produce un efecto de supinación en el fragmento distal de M1 y de los sesamoideos mediante la traslación lateral de la cabeza(19).
Lapidus
El procedimiento Lapidus, la artrodesis de la primera articulación CMT, se emplea para corregir el HV y estabilizar el primer radio, eliminando la hipermovilidad. La corrección de la deformidad se realiza en las 3 dimensiones, con especial énfasis en la rotación de M1 y en lograr la normoposición de los sesamoideos(25,26).
Las indicaciones actuales para la corrección del HV con un procedimiento de Lapidus son: hipermovilidad del primer radio, deformidades graves > 20° de AIM, artrosis de la articulación tarsometatarsiana y como procedimiento de revisión(5).
Según algunos autores, el procedimiento de Lapidus aborda más directamente el HV presente en la DCPP y, además, estabiliza el arco medial(15). Por el contrario, otros autores no encontraron superioridad en el Lapidus frente a osteotomías con extensión diafisaria de M1, incluso en presencia de hipermovilidad del primer radio. Por ello, se deben considerar las posibles complicaciones del Lapidus, con una tasa de pseudoartrosis del 3-12%, una recurrencia de alrededor del 8% (comparable a osteotomías scarf o chevron) y la potencial metatarsalgia por transferencia por un acortamiento excesivo del primer radio(5,24,27).
El Lapicotton es una modificación quirúrgica descrita por De César Netto(28) que aúna los beneficios de la osteotomía de Cotton (cuña de base dorsal en el cuneiforme medial) y la artrodesis CMT de Lapidus, añadiendo una cuña dorsal en la fusión CMT. Mediante esta técnica, se consigue la flexión plantar del primer radio y la compensación de la supinación residual del antepié en la corrección de la DCPP. Además, se evita la complicación de acortamiento de la columna medial que puede producirse en la artrodesis de Lapidus.
Recomendaciones de tratamiento
La DCPP y el HV sintomático pueden presentarse de diversas formas y no existe un único procedimiento quirúrgico para corregirlos. El tipo preciso de deformidad, la exploración física y los hallazgos radiográficos constituyen la base para tomar decisiones sobre el tratamiento quirúrgico.
Hay que tener en cuenta que no todos los pacientes con HV que presentan hallazgos radiográficos de DCPP manifiestan síntomas asociados al pie plano y, como se ha planteado previamente, existe un gran debate sobre si se deben corregir de forma simultánea ambas deformidades en estos casos. Es esencial realizar una adecuada y completa exploración física para discernir si la DCPP es o no sintomática.
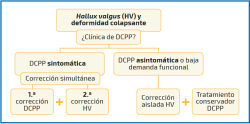
El protocolo de tratamiento para la corrección quirúrgica simultánea de ambas deformidades no ha sido descrito en la literatura y nos encontramos por lo tanto ante una compleja estrategia terapéutica. A continuación, proponemos nuestro protocolo de actuación (Figura 5):
- En pacientes que presentan de forma concomitante HV y DCPP sintomáticos (generalmente deformidades moderadas o graves, así como DCPP rápidamente progresiva), consideramos indicada la corrección simultánea de ambas patologías, con el fin de disminuir la tasa de recidiva del HV y tratar los síntomas inherentes a la DCPP, tal como defienden un grupo importante de autores(5,9,10,20,21,22,23), así como nuestra propia experiencia clínica, sin haber objetivado recidiva de HV en pacientes con corrección simultánea.
En primer lugar, se realiza la corrección de la DCPP, empleando las técnicas quirúrgicas indicadas dentro del gran arsenal terapéutico descrito con anterioridad, en función del estadio de DCPP que nos encontremos. Una vez que se ha corregido el retropié y el mediopié, se procede a realizar la corrección del antepié. - En pacientes con DCPP no sintomática, diagnosticada como hallazgo casual en la exploración física o en las pruebas de imagen, recomendamos la corrección aislada del HV mediante la técnica predilecta por cada cirujano. Estaremos en la mayoría de casos ante una deformidad de pie plano leve, ya que presuponemos que las deformidades moderadas o graves producirán sintomatología evidenciable en la exploración clínica. Cobra especial importancia en estos pacientes realizar una corrección tridimensional de la deformidad del HV, tratando de restaurar tanto la anatomía del complejo sesamoideo como la estabilidad de la articulación CMT, insistiendo en la importancia de realizar una plantarización adecuada de M1. Es esencial plantear un tratamiento individualizado, tomando la decisión de realizar la corrección o no del pie plano de forma conjunta con el paciente, teniendo en cuenta tanto los beneficios como los contras, destacando el aumento del riesgo de recidiva del HV si no se corrige la DCCP.
- En pacientes ancianos o con baja demanda funcional, se puede considerar el tratamiento aislado del HV, asumiendo el riesgo potencial de recidiva, en aras de un postoperatorio más sencillo. En estos pacientes se recomienda el tratamiento conservador de la DCPP, mediante ortesis con cuña varizante en el retropié.
Conclusión
Consideramos que corregir el HV sin abordar el vector de fuerza anormal causado por la DCPP puede constituir un factor de riesgo de peores resultados quirúrgicos y mayor tasa de recidiva del HV.
Figuras
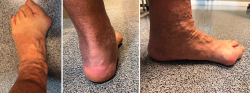
Figura 1. Imagen clínica de paciente con hallux valgus grave y deformidad colapsante progresiva del pie.
Figura 2. Esquema que refleja el mecanismo de cabrestante o windlass en pie normal (A) frente a deformidad colapsante progresiva del pie (B).
Figura 3. Esquema que muestra la rotación y las fuerzas deformantes responsables de la etiopatogenia del hallux valgus.
Figura 4. Imágenes radiográficas pre- y posquirúrgicas de un paciente intervenido quirúrgicamente de forma simultánea de hallux valgus y deformidad colapsante progresiva del pie mediante osteotomía medializante de calcáneo y osteotomía scarf del primer metatarsiano (M1) con descenso de la cabeza de M1.
Cita bibliográfica
Autores
Ana Rosa Trapote Cubillas
Unidad de Pie y Tobillo. Complejo Asistencial Universitario de León
Servicio de Cirugía Ortopédica y Traumatología. Complejo Asistencial Universitario de León
Jaime Antonio Sánchez Lázaro
Servicio de Cirugía Ortopédica y Traumatología. Complejo Asistencial Universitario de León.
Hospital San Juan de Dios. León
Universidad de Salamanca
Unidad de Pie y Tobillo. Complejo Asistencial Universitario de León
Francisco José Madera González
Servicio de Cirugía Ortopédica y Traumatología, Complejo Asistencial Universitario de León.
Unidad de Pie y Tobillo. Complejo Asistencial Universitario de León
Ana Núñez García
Unidad de Cirugía de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Quirónsalud Madrid. IOTAM.
Servicio de Cirugía Ortopédica y Traumatología. Centro Médico-Quirúrgico Olympia. Madrid
Óscar Fernández Hernández
Servicio de Cirugía Ortopédica y Traumatología, Complejo Asistencial Universitario de León.
Unidad de Pie y Tobillo. Complejo Asistencial Universitario de León
Referencias bibliográficas
-
1Ray JJ, Friedmann AJ, Hanselman AE, Vaida J, Dayton PD, Hatch DJ, et al. Hallux Valgus. Foot Ankle Orthop. 2019;4(2):2473011419838500.
-
2Fernández 0, Sánchez J, Maderuelo JA, Benito E, Ramos LR. Resultados del tratamiento quirúrgico del hallux valgus. Análisis de su influencia sobre la calidad de vida de los pacientes. Rev Pie Tobillo. 2017;31(1):22-33.
-
3Barouk LS. The effect of gastrocnemius tightness on the pathogenesis of juvenile hallux valgus: a preliminary study. Foot Ankle Clin. 2014;19(4):807-22.
-
4Perera AM, Mason L, Stephens MM. The pathogenesis of hallux valgus. J Bone Joint Surg Am. 2011;93(17):1650-61.
-
5Faroug R, Bagshaw O, Conway L, Ballester JS. Increased recurrence in Scarf osteotomy for mild & moderate hallux valgus with Meary's line disruption. Foot Ankle Surg. 2019;25(5):608-11.
-
6Choi JY, Yoon HH, Suh YM, Suh JS. Surgical correction of hallux valgus complicated with adult-type pes plano-valgus. J Orthop Surg (Hong Kong). 2017;25(1):2309499016684320.
-
7Rodríguez Reyes C, Borda Sánchez DA, Bustamante Rubio MA, García F, Mejía LS. Etiología y fisopatología del hallux valgus. Rev Colomb Ortop Traumatol. 2019;33(S3):2-12.
-
8Cano DP, Lagos MA, Baduell A, González JTA, Torre CM, Rios J. Immediate effect of hallux valgus surgery on the biomechanical behavior of the first ray. Foot Ankle Surg. 2024;30(6):457-64.
-
9Heyes GJ, Vosoughi AR, Weigelt L, Mason L, Molloy A. Pes Planus Deformity and Its Association With Hallux Valgus Recurrence Following Scarf Osteotomy. Foot Ankle Int. 2020;41(10):1212-8.
-
10Yang F, Wu C, Wang J, Mei G, Zou J, Xue J, et al. Subtalar arthroereisis for simultaneous treatment of flexible pes planus during surgical correction of hallux valgus. Eur J Med Res. 2025;30(1):44.
-
11Cacace LA, Hillstrom H, Dufour AB, Hannan MT. The association between pes planus foot type and the prevalence of foot disorders: the Framingham foot study. Osteoarthritis Cartilage. 2013;21:S166-7.
-
12Gu W, Fu S, Wang C, Song G, Shi Z, Zhang H. Outcomes of Simultaneous Correction of Adult Hallux Valgus and Flexible Pes Planus Deformities. Orthopedics. 2025;48(1):37-43.
-
13Ledoux WR, Hillstrom HJ. The distributed plantar vertical force of neutrally aligned and pes planus feet. Gait Posture. 2002;15:1-9.
-
14Shibuya N, Kitterman RT, LaFontaine J, Jupiter DC. Demographic, physical, and radiographic factors associated with functional flatfoot deformity. J Foot Ankle Surg. 2014;53(2):168-72.
-
15Blackwood S, Gossett L. Hallux Valgus/Medial Column Instability and Their Relationship with Posterior Tibial Tendon Dysfunction. Foot Ankle Clin. 2018;23(2):297-313.
-
16Wagner E, Wagner P. Metatarsal Pronation in Hallux Valgus Deformity: A Review. J Am Acad Orthop Surg Glob Res Rev. 2020;4(6):e20.00091.
-
17Viladot R, Núñez-Samper M, Ferreyra M, Isidro A, Ruiz Escobar J. Reflexiones y controversias sobre el hallux valgus. Actualización de Conceptos. Rev Pie Tobillo. 2020;34(2):3-18.
-
18Najefi AA, Alsafi MK, Katmeh R, Zaveri AK, Cullen N, Patel S, et al. First Metatarsal Rotation After Scarf Osteotomy for Hallux Valgus. Foot Ankle Spec. 2024;17(4):399-405.
-
19Peng YN, Peng YH, Chen CPC. Chevron osteotomy and Scarf osteotomy for hallux valgus angle and intermetatarsal angle correction: a systematic review and meta-analysis of randomized controlled trials. J Orthop Surg Res. 2024;19(1):566.
-
20Rajan L, Kim J, Fuller R, Cororaton A, Mizher R, Srikumar S, Ellis SJ. Impact of Asymptomatic Flatfoot on Clinical and Radiographic Outcomes of the Modified Lapidus Procedure in Patients With Hallux Valgus. Foot Ankle Orthop. 2022;7(2):24730114221099922.
-
21Tay AYW, Goh GS, Thever Y, Yeo NEM, Koo K. Impact of pes planus on clinical outcomes of hallux valgus surgery. Foot Ankle Surg. 2022;28(3):331-7.
-
22Catani O, Fusini F, Zanchini F, Sergio F, Cautiero G, Villafañe JH, Langella F. Functional outcomes of percutaneous correction of hallux valgus in not symptomatic flatfoot: a case series study. Acta Biomed. 2020;91(3):e2020065.
-
23Thomas T, Faroug R, Khan S, Morgan S, Ballester JS. Comparison of Scarf-Akin osteotomy with Lapidus-Akin fusion in cases of Hallux Valgus with a disrupted Meary's line: A case series study. Foot (Edinb). 2021;49:101747.
-
24Reilly ME, Conti MS, Day J, MacMahon A, Chrea B, Caolo KC, et al. Modified Lapidus vs Scarf Osteotomy Outcomes for Treatment of Hallux Valgus Deformity. Foot Ankle Int. 2021;42(11):1454-62.
-
25Steadman J, Barg A, Saltzman CL. First Metatarsal Rotation in Hallux Valgus Deformity. Foot Ankle Int. 2021;42(4):510-22.
-
26Ferreyra M, Viladot Pericé R, Núñez-Samper M, Ibáñez L, Ibarra M, Vilá-Rico J, Can we correct first metatarsal rotation and sesamoid position with the 3D Lapidus procedure? Foot Ankle Surg. 2022;28(3):313-8.
-
27Faber FW, Van Kampen PM, Bloembergen MW. Long-term results of the Hohmann and Lapidus procedure for the correction of hallux valgus: a prospective, randomised trial with eight- to 11-year follow up involving 101 feet. Bone Joint J. 2013;95-B(9):1222-6.
-
28De César Netto C, Ehret A, Walt J, Chinelati RMK, Dibbern K, de Carvalho KAM, et al. Early results and complication rate of the LapiCotton procedure in the treatment of medial longitudinal arch collapse: a prospective cohort study. Arch Orthop Trauma Surg. 2023;143(5):2283-95.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Prefacio
- Introducción y clasificación
- Etiología y Patomecánica
- Exploración física con enfoque práctico
- Diagnóstico e imágenes con enfoque práctico
- Tratamiento conservador
- Tratamiento quirúrgico desde el punto de vista de la preservación articular
- Papel de las partes blandas en el tratamiento quirúrgico
- Artrodesis en el tratamiento de la deformidad colapsante progresiva del pie
- Tratamiento en estadio avanzado con afectación del tobillo
- Relación entre el <em>hallux valgus</em> y la deformidad colapsante progresiva del pie
- Conclusiones. Tratamiento a la carta del pie plano (deformidad colapsante progresiva del pie)
Más en PUBMED
Más en Google Scholar
Más en ORCID


La Monografía de Actualización de la SEMCPT está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.