¿Existe una relación entre la primera articulación tarsometatarsiana y el hallux valgus?
Is there a relationship between the first tarsometatarsal joint and the hallux valgus?
Resumen:
Hueter en 1870 fue el primero en introducir el término hallux valgus y, a pesar de que han pasado 150 años, aún existen muchos interrogantes acerca de esta deformidad tan frecuente en ortopedia.
Existen innumerables tratados y estudios sobre su etiología (factores intrínsecos y extrínsecos), clasificación y tratamiento.
En la actualidad, el paradigma de la tridimensionalidad de la deformidad promulgado por Dayton et al. nos acerca a comprender muchos de esos interrogantes, aunque quedan muchos por resolver.
Creemos que la primera articulación tarsometatarsiana (1.ª ATMT) desempeña un papel importante en la génesis de la deformidad y es el lugar indicado para la corrección del hallux valgus cuando esté presente una rotación del primer metatarsiano (M1).
Abstract:
Hueter in 1870 was the first to introduce the term hallux valgus and, although 150 years have passed, there are still many questions about this frequent deformity in orthopedics. There are countless treatises and studies on etiology (intrinsic and extrinsic factors), classification and treatment. Today the paradigm of the three-dimensionality of deformity promulgated by Dayton et al. brings us closer to understanding many of these questions, although many remain to be resolved. We believe that the first tarsometatarsian joint plays an important role both in the genesis of deformity and is the right place for hallux valgus correction when a rotation of the first MTT is present.
Introducción
Para poder comprender y establecer si existe una relación evidente entre la primera articulación tarsometatarsiana (1.ª ATMT) y el hallux valgus, evaluaremos los siguientes conceptos: 1) CORA (center of rotation of angulation); 2) inestabilidad o hipermovilidad de la 1.ª ATMT; y 3) atavismo e inclinación de la 1.ª ATMT.
CORA
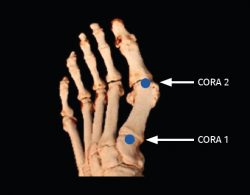
Consideramos que al nivel de la 1.ª ATMT se encontraría el centro de rotación angular (CORA), donde se iniciaría la deformidad primaria del hallux valgus. Como sucede con la escoliosis, donde hay una curva o deformidad primaria aparece otra deformidad compensatoria. Podríamos decir que en el hallux valgus la deformidad primaria se produciría en la 1.ª ATMT y la secundaria en la primera articulación metatarsofalángica (1.ª AMTF).
Truslow(1) en 1925 concluye “que cualquier procedimiento quirúrgico que no incluya la corrección de la deformidad en su foco próximo es poco científico e inadecuado”.
Lapidus(2) se refiere al concepto que más tarde se denominaría CORA y manifiesta que la única forma de hacer una línea recta de 2 líneas que forman un ángulo menor de 180° sería moviendo el extremo libre de una de las líneas alrededor del punto de su sección transversal como un centro, hasta que las 2 líneas formen un ángulo de 180°. También utiliza el término ápex de la angulación y hace referencia a que cualquier angulación ósea podría ser corregida siguiendo estos conceptos y localiza el ápex de la deformidad en la 1.ª ATMT, concepto que fuera ya expresado años antes por LeBoucq(3) en 1882 y Picque(4) en 1902.
Mashima et al.(5), en un trabajo publicado en 2009, proponen corregir la deformidad del hallux valgus a nivel del CORA; sin embargo, solo consideran el plano transversal en el momento de realizar el planteamiento quirúrgico.
Takana et al.(6) concluyen que el origen del metatarsus primus varus en los pacientes con hallux valgus está situado al nivel de la 1.ª ATMT.
En nuestra experiencia, creemos que el hallux valgus presenta una deformidad triplanar, por lo que, independientemente de la magnitud del ángulo intermetatarsiano (AIMT), podremos corregir su deformidad actuando principalmente sobre la deformidad primaria (1.ª ATMT) y en menor medida sobre la deformidad secundaria (1.ª AMTF), llevando ambas a su posición correcta. Para ello, es indispensable restablecer desde la 1.ª ATMT los 3 planos del espacio de forma adecuada(7).
Esto nos lleva a comprender que existiría un CORA 1.0 (primario) y un CORA 2.0 (secundario), que se encontrarían ubicados en la 1.ª ATMT y en la AMTF, respectivamente, y podría decirse que la corrección tridimensional al nivel del CORA 1.0 es siempre prioritaria, ya que a este nivel es donde se originaría la deformidad, y la corrección del CORA 2.0 es secundaria.
Por lo tanto, el CORA lo debemos entender desde una visión tridimensional, ya que si analizamos solo el plano transverso para su corrección caeríamos en una interpretación simplista de un problema complejo(8,9,10) (Figura 1).
Inestabilidad o hipermovilidad de la primera articulación tarsometatarsiana
El concepto de hipermovilidad de la 1.a ATMT durante años estuvo centrado en el plano sagital, pero, en nuestra opinión, debería valorarse dicha inestabilidad también en los planos transversal y coronal (pronación) como contribuyentes al desarrollo del hallux valgus.
A Courriades(11) fue el primero que consideró la hipermovilidad del primer radio como una entidad clínica distinta.
Swanson et al.(12), en un estudio comparativo de mediciones 2D-3D de hallux valgus y primer radio en paciente con o sin hallux valgus, concluyen que las mediciones del movimiento articular pueden aumentar la toma de decisiones clínicas. Estos resultados sugieren que un enfoque basado en imágenes 2D puede ser adecuado para estimar el movimiento del primer radio y del hallux, aunque la deformidad del hallux valgus crea movimientos que pueden requerir métodos 3D para cuantificar con precisión.
Geng X et al.(13), en un trabajo donde valora la movilidad tridimensional analizada con tomografía computarizada (TC), concluyen que, durante el proceso de carga de peso, la 1.ª ATMT gira en dorsiflexión, supinación y rotación interna. Para los pies con hallux valgus, la hipermovilidad de la 1.ª ATMT se puede observar en múltiples planos. Este estudio promueve una mayor comprensión de la movilidad fisiológica y patológica de la 1.ª ATMT.
Kimura et al.(14) comparan y evalúan la movilidad del primer radio en hallux valgus y pies normales usando TC en carga y análisis tridimensional de la misma. Los resultados de este estudio sugieren que la carga del pie provoca un desplazamiento tridimensional significativo no solo en la 1.ª ATMT, sino también en las otras articulaciones del primer radio. Hay una mayor movilidad en el primer radio en pacientes con hallux valgus.
Shibuya et al.(15) encontraron que los pacientes con hallux valgus mostraron un incremento significativo en el rango de la movilidad de 3,62 mm en comparación con pies normales.
Aún existe controversia sobre si la hipermovilidad de la 1.ª ATMT constituye una patología por sí misma o bien es secundaria al hallux valgus, ya que para algunos autores es una causa y para otros una consecuencia de la progresión de la deformidad del hallux valgus.
Algunos autores como Lapidus(16) y Morton(17) describieron la hipermovilidad de esta articulación como el factor más importante en la causa del hallux valgus “severo”. En consecuencia, abogaron por realizar una artrodesis de la 1.ª ATMT para corregir el hallux valgus (procedimiento de Lapidus).
En trabajos más actuales, estos conceptos fueron apoyados por Lee(18), Klaue(19), Faber(20), Klos(21), Hatch(22) y Dayton(23), entre otros autores (Figura 2).
Sin embargo, otros autores como Coughlin(24), Doty(25), Grebing(26) o Roukis(27), entre otros autores, cuestionan la importancia de la hipermovilidad del primer radio como causa del hallux valgus.
La reducción a niveles normales del ángulo entre los metatarsianos I-II tras haber realizado una realineación distal quirúrgica o una osteotomía proximal del primer metatarsiano respetando la 1.ª ATMT lleva a estos autores a la conclusión de que la movilidad del primer radio sería una causa secundaria y no primaria. La estabilidad del primer radio estaría en función de la alineación del mismo y de la efectividad de la musculatura intrínseca y extrínseca, así como de la aponeurosis plantar, para estos autores.
¿En qué planos del espacio se produce la hipermovilidad del primer radio?
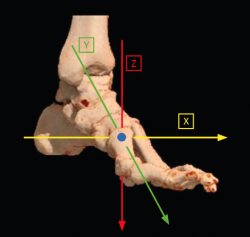
Históricamente, la etiología del hallux valgus con respecto a la estabilidad de la 1.ª ATMT ha sido objeto de mucho debate. La movilidad en el plano sagital fue sin duda lo que llamó la atención en las primeras investigaciones al respecto. Se han establecido asociaciones en el plano transverso entre la magnitud del AIMT y el ángulo del hallux valgus. La movilidad del plano coronal o frontal de la ATMT, presente en más del 80% de los hallux valgus, es necesaria para un aumento concomitante de ambos ángulos. Sin embargo, la inestabilidad aislada en el plano sagital de la ATMT no se ha podido demostrar como causa definitiva (Figura 3).
¿Cómo evaluar la hipermovilidad del primer radio?
El primero en describir el concepto y el examen manual de la hipermovilidad del primer radio fue Morton(17) en 1928 (Figura 4).
rpt.3502.fs2105019-figura4.png
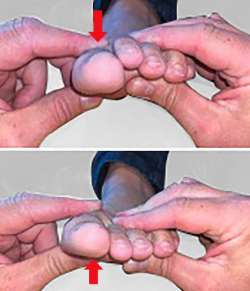
Figura 4. Método manual para evaluar la movilidad de la primera articulación tarsometatarsiana. Con el tobillo en posición neutra y la rodilla a 90° de flexión, se toma con una mano los metatarsianos laterales entre el pulgar y el índice, y con la otra mano se toma la cabeza del primer metatarsiano con el pulgar y el índice y se mueve en dirección sagital. La movilidad dorsal normal tiene un promedio de 5 mm, mientras que la movilidad patológica (o hipermovilidad) es superior a 8 mm.
Dicho examen se realiza con el tobillo colocado en posición neutra. Se coloca una mano en la cara lateral del antepié a nivel los metatarsianos laterales y la otra en el primer radio. El primer metatarsiano se moviliza en dirección dorsoplantar. Este examen nos permite estimar y valorar subjetivamente la presencia de hipermovilidad (leve, moderada o severa), aunque es dependiente del examinador, como estudiaron Glasoe et al.(28), lo que le daría una escasa fiabilidad.
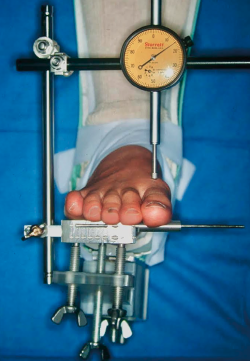
Un dispositivo de medición fue descrito por Klaue(29). Se trata de una ortesis tobillo-pie con un calibrador externo que proporciona fuerzas dorsales y plantares (Figura 5). Klaue et al. concluyen que, en pacientes sin deformidad de hallux valgus, el movimiento era de 5 mm y, en pacientes que presentaban la deformidad del hallux valgus, tenía 8 mm de movilidad.
Jones et al.(30) validan dicho trabajo en un estudio cadavérico.
Otro dispositivo para tal fin fue presentado por Glasoe(31), con una diferencia sustancial en la forma de medir, ya que la fuerza del dispositivo se contrapone con la ejercida por el examinador.
Estos dispositivos, si bien permiten cuantificar de forma objetiva la movilidad del primer radio, resultan dificultosos para poder medir de forma aislada y específica la movilidad de la 1.ª ATMT.
Coughlin et al.(32), en trabajos sobre pies de cadáver con hallux valgus, observaron que la movilidad de la ATMT disminuía cuando se alineaba el primer radio al realizar una crescentic osteotomy.
Grebing y Coughlin(26), en relación con la posición del tobillo durante el examen, utilizando el dispositivo de Klaue para las mediciones, llegaron a la conclusión de que es necesario realizarlo en flexión neutra del tobillo, ya que la hiperflexión dorsal tensa la fascia plantar y disminuye el movimiento sagital del primer radio; por el contrario, la flexión plantar relaja dicha fascia plantar y aumenta la movilidad. Recomiendan además flexionar la rodilla durante el examen.
¿Qué importancia tiene la anatomía del primer radio en el desarrollo de la hipermovilidad?
Las falanges del hallux, el primer metatarsiano y el cuneiforme medial son los 3 componentes, junto con sus articulaciones, que conforman el primer radio. Si a eso le sumamos la articulación naviculocuneiforme y la talonavicular, completamos lo que se llama columna medial.
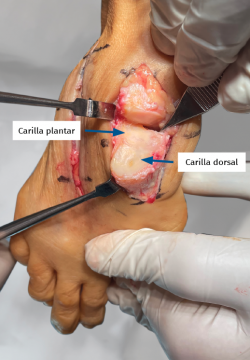
Doty et al.(33) refieren que la 1.ª ATMT tiene un promedio de altura de 28,3 mm y de ancho de 13,1 mm, lo que da como consecuencia una relación 2:1, pudiendo diferenciar 2 caras, una plantar y otra dorsal.
La faceta dorsal es cóncava-convexa en el 95%, mientras que la faceta plantar es plana en el 77%.
Dichas diferencias del contorno de las facetas no se correlacionan con la hipermovilidad o la presencia de hallux valgus (Figura 6).
Sin embargo, existe una variabilidad, como lo describieran Doty et al.(33) y Wanivenhaus et al.(34), quienes encontraron que en un 59% la faceta dorsal y plantar eran continuas, en un 38% presentaban una superficie cartilaginosa bilobulada y solo un 3% presentaban las carillas articulares completamente separadas.
También en un 15-29% se encontró una faceta o carilla articular entre el primer y el segundo metatarsianos, lo cual Hyer et al.(35) correlacionaron con una mayor inclinación medial de dicha articulación.
Doty et al.(33) refieren que así podríamos suponer que tener facetas articulares continuas aumenta la incidencia de hallux valgus; sin embargo, no hay correlación entre la magnitud del hallux valgus y la presencia de facetas continuas.
A diferencia de los primates, la 1.ª ATMT es más distal que la segunda.
La desviación medial es la orientación descrita más común, la cual tiene una alta variabilidad en sus mediciones en relación con cada paciente, con la posición radiográfica, así como con los métodos de medición utilizados.
Según Lapidus(36) ,el tipo de pie atávico con metatarsus primus varus y un primer metatarso corto sería propenso a desarrollar la deformidad del hallux valgus.
Sin embargo, Faber et al.(37) no encontraron correlación entre el desplazamiento angular de la 1.ª ATMT y la longitud del primer metatarsiano, ni tampoco con el ángulo del hallux valgus, ni con la altura o amplitud de la 1.ª ATMT. Tampoco se encontró relación entre el desplazamiento angular de la 1.ª ATMT y su morfología, la artrosis de la 1.ª ATMT y la AMTF, el número de facetas de la 1.ª ATMT y la existencia de una articulación entre los metatarsianos primero y segundo.
Lee et al.(38), en un trabajo comparativo de paciente con y sin hallux valgus en donde midieron la movilidad del primer radio, concluyen que no hubo correlación entre la hipermovilidad de dicho radio y el ángulo del hallux valgus o el AIMT.
¿De qué forma actúan los elementos musculotendinosos sobre la primera articulación tarsometatarsiana?
El tibial anterior no desempeña un papel en el plano transversal. Sin embargo, funcionalmente dorsiflexiona el primer radio al nivel de la 1.ª ATMT a través de un vector de tracción.
Bohne et al.(39) afirman que el peroneo lateral largo desempeña una importante acción para mantener la estabilidad, tanto en el plano sagital como transversal de la primera articulación metatarsocuneiforme, siendo más notoria su acción en el plano sagital.
En contraposición, Faber et al.(40) no encontraron un papel significativo en la estabilidad medial, pero sí en la sagital, la cual actúa al contraponerse a la fuerza de dorsiflexión del primer radio.
El flexor hallucis longus contribuye a la estabilidad tanto sagital como transversal, siendo la primera la más trascendente. Sin embargo, este tendón podría tener un efecto negativo, al incrementar el hallux valgus y provocar la desviación medial del primer metatarsiano, pero para que esto suceda el primer metatarsiano debe sufrir una rotación-pronación sobre su eje.
Atavismo e inclinación de la primera articulación tarsometatarsiana
Entendemos por atavismo “la reaparición en los seres vivos de caracteres regresivos propios de sus ascendientes dentro de la línea evolutiva”.
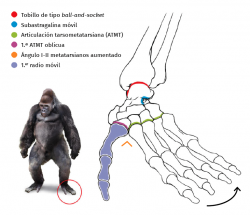
Nuestros parientes en la escala filogenética tenían un pie con una estructura tridimensional bastante similar a la de nuestras manos, donde el primer radio estaba separado del resto y se encontraba pronado. En la 1.ª ATMT también es mayor la movilidad en los primates, ya que en la especie humana, al tener encajada la base del segundo metatarsiano en la mortaja que forman las 3 cuñas, el pie gana la estabilidad necesaria para la bipedestación, pero disminuye la movilidad y, con ello, la capacidad de prensión del pie. El hombre actual presenta una 1.ª ATMT en la que pueden observarse ligeras variantes. Algunas de ellas se han relacionado con el metatarsus primus varus y el hallux valgus, y van a favor de una regresión atávica de la morfología del primer radio como lo describiera Morton(41).
En su libro Patología del antepié A. Viladot(42), al estudiar las alteraciones del metatarsiano en la anatomía patológica del antepié del hallux valgus, dice: “el metatarsiano aparece acortado, desviado en varo y en pronación, características todas ellas de tipo atávico”.
No todos los autores están de acuerdo con la patogenia atávica. Klaue(43) opina que el hallux valgus no puede considerarse como un atavismo, sino que está en relación con una insuficiencia al nivel de la 1.ª ATMT de origen ligamentoso entre los metatarsianos primero y segundo, lo que puede originar secundariamente una sobrecarga mecánica.
Kilmartin y Wallace(44) se preguntan por qué los primates no tienen hallux valgus. Nosotros creemos que quizás no tienen hallux valgus porque nunca han llevado ningún tipo de calzado. Sin embargo, encontramos en ocasiones hallux valgus congénitos en la especie humana, lo que no sucede con los primates. Concluyen su trabajo estos autores diciendo que la patogenia atávica no puede, en su opinión, ser confirmada o rechazada. Esta opinión es compartida por Perera et al.(45).
Sin embargo, la mayor parte de autores creen que un factor atávico en la patogenia del hallux valgus debe ser tenido en cuenta. Lake(46), en 1956, en una conferencia sobre “El problema del hallux valgus” a la que antes hemos hecho mención, aborda el tema del atavismo: “[…] la divergencia del metatarsiano con la rotación asociada lo lleva a una posición que recuerda al dígito prensil de los simios antropoides […]” y dice más adelante: “[…] en los simios, la rotación se produce en la articulación tarsometatarsiana y no en la articulación metatarsofalángica” (Figura 7)(8).
¿Cómo medimos la inclinación de la primera articulación tarsometatarsiana?
En una radiografía dorsoplantar en carga se mide el ángulo formado por una línea (A) que se traza al nivel de la base del primer metatarsiano y la línea perpendicular (B) al eje mayor del primer cuneiforme sobre la cortical interna del mismo (C). Su valor normal es de 0 a 8°, aunque puede encontrarse una gran variabilidad en relación con la incidencia radiológica utilizada(47) (Figura 8).
rpt.3502.fs2105019-figura8.png
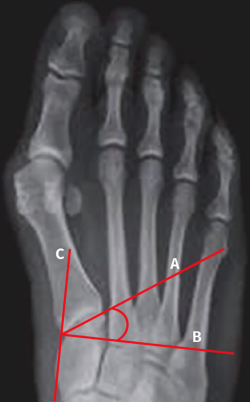
Figura 8. Medición del ángulo de inclinación de la primera articulación tarsometatarsiana. Se obtiene en una radiografía dorsoplantar en carga. Se mide el ángulo formado por una línea que se traza al nivel de la base del primer metatarsiano (A) y la línea perpendicular (B) al eje mayor del primer cuneiforme en la cortical interna del mismo (C).
En un trabajo reciente(48), evaluamos la relación existente entre el grado de inclinación de la 1.ª ATMT y el valor angular entre el metatarsiano primero y el segundo. Por lo general, cuando la oblicuidad de la articulación es importante, el valor angular está aumentado. Sin embargo, no hemos encontrado una relación directamente proporcional entre el aumento del AIMT y la inclinación de la 1.ª ATMT.
Conclusiones
La disyuntiva del papel que desempeña la 1.ª ATMT en el origen o en la evolución del hallux valgus aún no está resuelta. Sin embargo, podríamos atrevernos a decir que la 1.ª ATMT constituye el punto o la base desde donde podemos corregir dicha deformidad, ya que desde este sitio las 3 dimensiones de la deformidad pueden ser perfectamente manipuladas y lograr resolver una patología que sin duda tiene un componente tridimensional en más del 80% de los pacientes.
Figuras
Figura 1. Representación de la ubicación del center of rotation of angulation (CORA) 1 (primera articulación tarsometatarsiana) y del CORA 2 (primera articulación metatarsofalángica).
Figura 3. Representación de los ejes cartesianos de la primera articulación tarsometatarsiana y su capacidad de corregirse en los planos del espacio.
Figura 4. Método manual para evaluar la movilidad de la primera articulación tarsometatarsiana. Con el tobillo en posición neutra y la rodilla a 90° de flexión, se toma con una mano los metatarsianos laterales entre el pulgar y el índice, y con la otra mano se toma la cabeza del primer metatarsiano con el pulgar y el índice y se mueve en dirección sagital. La movilidad dorsal normal tiene un promedio de 5 mm, mientras que la movilidad patológica (o hipermovilidad) es superior a 8 mm.
Figura 5. Dispositivo de Klaue para la medición objetiva de la movilidad sagital de la primera articulación tarsometatarsiana. Imagen cedida por cortesía de K. Klaue.
Figura 6. Carillas articulares de la base del primer metatarsiano en relación con la primera articulación tarsometatarsiana.
Figura 7. Pie de un gorila. Representación esquemática de la articulación tarsometatarsiana, el tobillo y la articulación subtalar. Adaptado de Viladot et al.(8).
Figura 8. Medición del ángulo de inclinación de la primera articulación tarsometatarsiana. Se obtiene en una radiografía dorsoplantar en carga. Se mide el ángulo formado por una línea que se traza al nivel de la base del primer metatarsiano (A) y la línea perpendicular (B) al eje mayor del primer cuneiforme en la cortical interna del mismo (C).
Información del artículo
Cita bibliográfica
Autores
Martín Luis Ferreyra
Instituto Oulton. Córdoba, Argentina
Ramón Viladot Pericé
Servicio de Cirugía Ortopédica y Traumatología. Clínica Tres Torres. Barcelona. España.
Expresidente de la SEMCPT. Expresidente del CIP-IFFAS
Luis Ibañez
Instituto Modelo de Cardiología. Córdoba. Argentina
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Truslow W. Metatarsus primus varus or hallux valgus. J Bone Joint Surg Am. 1925;7:98-108.
-
2Lapidus PW. The author's bunion operation from 1931 to 1959. Clin Orthop. 1960;16:119-35.
-
3LeBoucq H. Le développement du premier merarasien et de son articulation arsienne chez l'homme. Arch Biol. 1882;3:335.
-
4Picque L. Note sur une cas d'hallux valgus. Bull Mem Soc Chir. 1902;28:518-25.
-
5Mashima N, Yamamoto H, Tsuboi I, Tsuchiya H, Tanaka Y, Watanabe S. Correction of hallux valgus deformity using the center of rotation of angulation method. J Orthop Sci. 2009 Jul;14(4):377-84.
-
6Tanaka Y, Takakura Y, Sugimoto K, Kumai T, Sakamoto T, Kadono K. Precise anatomic configuration changes in the first ray of the hallux valgus foot. Foot Ankle Int. 2000 Aug;21(8):651-6.
-
7Ferreyra M, Núñez-Samper M, Viladot R, Ruiz J, Isidro A, Ibáñez L. What do we know about hallux valgus pathogenesis? Review of the different theories. J Foot Ankle. 2020;14(3):223-30.
-
8Viladot R, Núñez-Samper M, Ferreyra M, Llorens AI, Ruiz Escobar J. Reflexiones y controversias sobre el hallux valgus. Actualización de conceptos. Rev Pie Tobillo. 2020 Jul-Dic;34(2):85-100.
-
9Hatch DJ, Santrock RD, Smith B, Dayton P, Weil L Jr. Triplane Hallux Abducto Valgus Classification. J Foot Ankle Surg. 2018 Sep-Oct;57(5):972-81.
-
10Puccinelli A, Feldman K, Green D, Waalen J. Weight-bearing CT evaluation of first metatarsal frontal plane rotation in hallux abducto valgus deformity. En: Update 2017: The Proceedings of the Annual Meeting of the Podiatry Institute. Decatur, GA: The Podiatry Institute; 2017.
-
11Courriades H. L'hypermobilite du premier rayon [Hypermobility of the first ray]. Polologie. 1971;6:146-53.
-
12Swanson JE, Stoltman MG, Oyen CR, Mohrbacher JA, Orandi A, Olson JM, Glasoe WM. Comparison of 2D-3D Measurements of Hallux and First Ray Sagittal Motion in Patients With and Without Hallux Valgus. Foot Ankle Int. 2016 Feb;37(2):227-32.
-
13Geng X, Wang C, Ma X, Wang X, Huang J, Zhang C, et al. Mobility of the first metatarsal-cuneiform joint in patients with and without hallux valgus: in vivo three-dimensional analysis using computerized tomography scan. J Orthop Surg Res. 2015 Sep 15;10:140.
-
14Kimura T, Kubota M, Taguchi T, Suzuki N, Hattori A, Marumo K. Evaluation of First-Ray Mobility in Patients with Hallux Valgus Using Weight-Bearing CT and a 3-D Analysis System: A Comparison with Normal Feet. J Bone Joint Surg Am. 2017 Feb 1;99(3):247-55.
-
15Shibuya N, Roukis TS, Jupiter DC. Mobility of the First Ray in Patients With or Without Hallux Valgus Deformity: Systematic Review and Meta-Analysis. J Foot Ankle Surg. 2017 Sep-Oct;56(5):1070-5.
-
16Lapidus PW. The Author’s bunion operation from 1931 to 1959. Clin Orthop. 1960;16:119-35.
-
17Morton DJ. Hypermobility of the first metatarsal bone: the interlinking factor between metatarsalgia and longitudinal arch strains. J Bone Joint Surg. 1928;10:187-9.
-
18Lee KT, Young K. Measurement of First-Ray Mobility in Normal vs. Hallux Valgus Patients. Foot Ankle Int. 2001;22(12):960-4.
-
19Klaue K, Hansen ST, Masquelet AC. Clinical, quantitative assessment of first tarsometatarsal mobility in the sagittal plane and its relation to hallux valgus deformity. Foot Ankle Int. 1994 Jan;15(1):9-13.
-
20Faber FW, Kleinrensink GJ, Verhoog MW, Vijn AH, Snijders CJ, Mulder PG, Verhaar JA. Mobility of the first tarsometatarsal joint in relation to hallux valgus deformity: anatomical and biomechanical aspects. Foot Ankle Int. 1999 Oct;20(10):651-6.
-
21Klos K, Wilde CH, Lange A, Wagner A, Gras F, Skulev HK, et al. Modified Lapidus arthrodesis with plantar plate and compression screw for treatment of hallux valgus with hypermobility of the first ray: a preliminary report. Foot Ankle Surg. 2013 Dec;19(4):239-44.
-
22Hatch DJ, Santrock RD, Smith B, Dayton P, Weil L Jr. Triplane Hallux Abducto Valgus Classification. J Foot Ankle Surg. 2018 Sep-Oct;57(5):972-81.
-
23Dayton P, Feilmeier M, Kauwe M, Hirschi J. Relationship of frontal plane rotation of first metatarsal to proximal articular set angle and hallux alignment in patients undergoing tarsometatarsal arthrodesis for hallux abducto valgus: a case series and critical review of the literature. J Foot Ankle Surg. 2013 May-Jun;52(3):348-54.
-
24Coughlin MJ, Jones CP. Hallux valgus and first ray mobility. A prospective study. J Bone Joint Surg Am. 2007 Sep;89(9):1887-98.
-
25Doty JF, Coughlin MJ. Hallux valgus and hypermobility of the first ray: facts and fiction. Int Orthop. 2013 Sep;37(9):1655-60.
-
26Grebing R, Coughlin M. Evaluation of Morton's theory of second metatarsal hypertrophy. J Bone Joint Surg. 2004;86A:1375-85.
-
27Roukis TS, Landsman AS. Hypermobility of the first ray: a critical review of the literature. J Foot Ankle Surg. 2003 Nov-Dec;42(6):377-90.
-
28Glasoe WM, Allen MK, Saltzman CL. First ray dorsal mobility in relation to hallux valgus deformity and first intermetatarsal angle. Foot Ankle Int. 2001 Feb;22(2):98-101.
-
29Klaue K, Hansen ST, Masquelet AC. Clinical, Quantitative Assessment of First Tarsometatarsal Mobility in the Sagittal Plane and Its Relation to Hallux Valgus Deformity. Foot Ankle Int. 1994 Jan 17;15(1):9-13.
-
30Jones CP, Coughlin MJ, Pierce-Villadot R, Golano P, Kennedy MP, Shurnas PS, et al. The validity and reliability of the Klaue device. Foot Ankle Int. 2005 Nov;26(11):951-6.
-
31Glasoe WM, Allen MK, Yack HJ. Measurement of Dorsal Mobility in the First Ray: Elimination of Fat Pad Compression as a Variable. Foot Ankle Int. 1998 Aug 17;19(8).
-
32Coughlin MJ, Jones CP, Viladot R, Golanó P, Grebing BR, Kennedy MJ, et al. Hallux Valgus and First Ray Mobility: A Cadaveric Study. Foot Ankle Int. 2004 Aug;25(8):537-44.
-
33Doty JF, Coughlin MJ, Hirose C, Stevens F, Schutt S, Kennedy M, et al. First metatarsocuneiform joint mobility: radiographic, anatomic, and clinical characteristics of the articular surface. Foot Ankle Int. 2014 May;35(5):504-11.
-
34Wanivenhaus A, Pretterklieber M. First Tarsometatarsal Joint: Anatomical Biomechanical Study. Foot Ankle. 1989;9(4):153-7.
-
35Hyer CF, Philbin TM, Berlet GC, Lee TH. The incidence of the intermetatarsal facet of the first metatarsal and its relationship to metatarsus primus varus: a cadaveric study. J Foot Ankle Surg. 2005 May-Jun;44(3):200-2.
-
36Lapidus PW. A quarter of a century of experience with the operative correction of the metatarsus varus primus in hallux valgus. Bull Hosp Joint Dis. 1956;17:404-21.
-
37Faber FW, Kleinrensink GJ, Mulder PG, Verhaar JA. Mobility of the first tarsometatarsal joint in hallux valgus patients: a radiographic analysis. Foot Ankle Int. 2001 Dec;22(12):965-9.
-
38Lee KT, Young K. Measurement of first-ray mobility in normal vs. hallux valgus patients. Foot Ankle Int. 2001 Dec;22(12):960-4.
-
39Bohne WH, Lee KT, Peterson MG. Action of the peroneus longus tendon on the first metatarsal against metatarsus primus varus force. Foot Ankle Int. 1997 Aug;18(8):510-2.
-
40Faber FW, Kleinrensink GJ, Verhoog MW, Vijn AH, Snijders CJ, Mulder PG, Verhaar JA. Mobility of the first tarsometatarsal joint in relation to hallux valgus deformity: anatomical and biomechanical aspects. Foot Ankle Int. 1999 Oct;20(10):651-6.
-
41Viladot A. Patología del antepié. 4.ª ed. Barcelona: Springer Verlag Ibérica; 2001.
-
42Morton D. Metatarsus atavicus: the identification of distinctive type of foot disorder. J Bone Joint Surg. 1927;9:531-44.
-
43Klaue K. Hallux valgus - ein Atavismus? Therapeutische Umschau. 2004;61:407-12.
-
44Kilmartin TE, Wallace WA. The aetiology of hallux valgus: a critical review of the literature. The Foot. 1993;3:157-67.
-
45Perera AM, Mason L, Stephens MM. The Pathogenesis of Hallux Valgus. J Bone Joint Surg Am. 2011;93:1650-1.
-
46Lake NC. The Problem of Hallux Valgus. Ann R Coll Surg Engl. 1956 Jul;19(1):23-35.
-
47Brage M, Holmes J, Sangeorzan B. The influence of x-ray orientation on the first metatarsocuneiform joint angle. Foot Ankle Int. 1994;15:495-7.
-
48Ferreyra M, Viladot Pericé R, Núñez-Samper M, Ibáñez L, Ibarra M, Vilá-Rico J. Can we correct first metatarsal rotation and sesamoid position with the 3D Lapidus procedure? Foot Ankle Surg. 2021 Apr 12:S1268-7731(21)00079-5.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Hacia una nueva normalidad
- A veces sucede al revés, el bosque no nos deja ver el árbol
- Evolución de la primera articulación tarsometatarsiana. Un viaje de ida y vuelta
- Anatomía de la primera articulación tarsometatarsiana
- Biomecánica de la primera articulación tarsometatarsiana
- Afectación de la primera articulación tarsometatarsiana en las malformaciones del neonato: pie equinovaro, metatarso aducto, pie en serpentín
- ¿Existe una relación entre la primera articulación tarsometatarsiana y el <em>hallux valgus</em>?
- La primera articulación tarsometatarsiana en el pie plano y el pie cavo
- Artrosis de la primera articulación tarsometatarsiana primaria y postraumática secundaria a fractura-luxación de Lisfranc
- Osteotomías distales metatarsales mínimamente invasivas guiadas por ecografía (US-DMMO): estudio de concordancia ecográfica inter- e intraobservador
- Lesiones óseas en pacientes erróneamente diagnosticados de esguince de tobillo. Serie de casos y factores a tener en cuenta
- Técnica de extracción de un clavo de artrodesis tibiotalocalcánea roto. Serie de casos
- Síndrome del túnel del tarso posterior. Tratamiento y revisión. A propósito de un caso
- Revista de revistas
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.