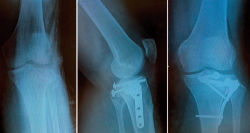
Fracturas de la meseta tibial en el ángulo posterolateral y posteromedial
Posterolateral and posteromedial corner tibial plateau fractures
Resumen:
Objetivos: las fracturas de la meseta tibial con afectación de las columnas posteromedial y posterolateral presentan mayor porcentaje de complicaciones y peores resultados que otro tipo de fracturas más benignas. Repasamos las características de estas fracturas y 2 abordajes quirúrgicos específicos que permiten disminuir la tasa de complicaciones derivadas y mejorar los resultados.
Métodos: proponemos una revisión histórica de las diferentes clasificaciones, para comprender así la evolución quirúrgica de este tipo de fracturas. Con el ánimo de acometer mejor sus características, repasamos 2 de los abordajes específicos que pueden ser de gran ayuda en su reducción y manejo.
Resultados: desviaciones en el eje mecánico de la extremidad y defectos en la reducción de las fracturas son especialmente importantes a la hora de determinar los resultados en fracturas de la meseta tibial con afectación de las columnas posteromedial y posterolateral. Una atención individualizada de cada caso, con una correcta evaluación previa y una detallada planificación preoperatoria, permitirá disminuir la tasa de complicaciones y mejorar así los resultados.
Conclusiones: las nuevas tendencias pretenden comprender mejor estas lesiones no solo teniendo en cuenta las características de la lesión desde el punto de vista óseo/anatómico, sino también valorando las posibles lesiones concomitantes de estructuras articulares.
Nivel de evidencia: nivel IV.
Relevancia clínica: las fracturas con afectaciones de las columnas posteromedial y posterolateral pueden beneficiarse de abordajes específicos.
Abstract:
Objectives: tibial plateau fractures with involvement of the posteromedial and posterolateral columns present a higher percentage of complications and worse results than other types of more benign fractures. We review the characteristics of these fractures and 2 specific surgical approaches that make it possible to reduce the rate of derived complications and improve results.
Methods: we propose a historical review of the different classifications, in order to understand the surgical evolution of this type of fractures. With the aim of better understanding its characteristics, we review 2 of the specific approaches that can be of great help in its reduction and management.
Results: deviations in the mechanical axis of the limb and defects in fracture reduction are especially important in determining the results in tibial plateau fractures with involvement of the posteromedial and posterolateral columns. An individualized attention to each case, with a correct prior evaluation and a detailed preoperative planning will allow to reduce the rate of complications and thus improve the results.
Conclusions: the new trends aim to better understand these injuries, not only taking into account the characteristics of the injury from the bone/anatomical point of view, but also assessing the possible concomitant injuries of joint structures.
Level of Evidence: level IV.
Clinical relevance: fractures with involvement of the posteromedial and posterolateral spine may benefit from specific approaches.
Introducción
Las fracturas de la meseta tibial, altamente complejas y no exentas de complicaciones, siguen suponiendo un gran reto quirúrgico hoy en día. En una sociedad cada vez más informada, activa y exigente, el cirujano debe estar familiarizado con los diferentes abordajes quirúrgicos a nuestro alcance.
Dentro del apartado de las fracturas de la meseta tibial, aquellas que afectan a su vertiente más posterior son las que presentan mayor complejidad quirúrgica y mayor riesgo de complicaciones. Además de las clásicamente conocidas (pseudoartrosis, infección, lesiones de las partes blandas), las desviaciones en el eje mecánico de la extremidad y los defectos en su reducción a nivel articular son las que mayormente influirán en el resultado final. Una insuficiente evaluación de las características anatómicas de la fractura o una incorrecta visualización intraoperatoria de estas pueden influir negativamente en el resultado.
Repasamos las características de estas fracturas y 2 abordajes quirúrgicos específicos que permiten disminuir la tasa de complicaciones derivadas y mejorar los resultados.
Material y métodos
Proponemos una revisión histórica y bibliográfica de estas fracturas del margen posterior de la meseta tibial que han sido “olvidadas”. Finalmente, se describen los abordajes específicos posteromedial y posterolateral que permiten reducir la tasa de complicaciones derivadas del abordaje de este tipo de fracturas y mejorar su tratamiento.
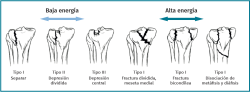
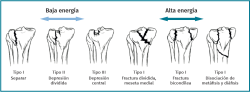
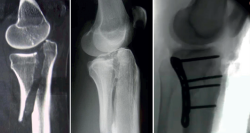
En 1979, Schatzker(1) (Figura 1) describe por primera vez una clasificación de las fracturas de la meseta tibial que divide en 6 tipos (I-VI). Los tipos I-II-III se consideran fracturas de “baja” energía y los IV-V-VI de “alta” energía. Cabe reseñar que esta se establecía en función de estudios realizados con radiografía simple, especialmente en el plano anteroposterior. No existe una evaluación tridimensional de la fractura y, por tanto, no hace mención de fracturas en el margen posterior de la meseta tibial. Según su experiencia personal sobre una serie de 94 pacientes, llama la atención el alto porcentaje de fracturas de tipo III o por hundimiento central (36%). Los estudios actuales con tomografía axial computarizada (TAC) han revelado un menor porcentaje de este tipo de fracturas, aumentando las de tipo II-hundimiento con fractura metafisaria cortical externa.
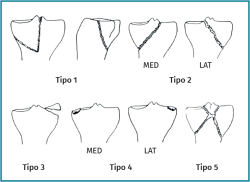
Posteriormente, en 1981, Moore(2) (Figura 2) presenta una nueva clasificación en función del estudio radiológico en 2 proyecciones (anteroposterior y de perfil), dividida en 5 tipos. El tipo I de Moore describe una fractura del ángulo posteromedial. Introduce este patrón de fractura novedoso; sin embargo, se olvida de las fracturas del ángulo posterolateral.
No es hasta 2006 que la American Academy of Orthopaedic Surgeons (AAOS)(3) aporta su clasificación de las fracturas de la meseta tibial. Las subdivide en tipos A (no articulares), B (parcialmente articulares) y C (completamente articulares), que a la vez se subdividen en 3 grupos. Aunque contempla nuevos tipos de fracturas no contempladas anteriormente en este tipo de lesiones (como son las fracturas de las espinas tibiales), no deja de haber cierto solapamiento con la clasificación de Schatzker.
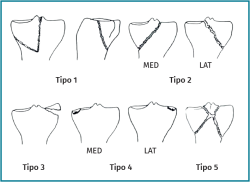
No es hasta 2010 cuando Chao(4) revoluciona el estudio de estas fracturas mediante el uso de la TAC, teniendo en cuenta especialmente el corte axial. Establece una nueva teoría que divide la superficie de la meseta tibial en 3 columnas axiales (medial, lateral y posterior). El análisis en 3 dimensiones de las fracturas complejas de la meseta tibial ha establecido la TAC como gold standard(5,6). Las nuevas herramientas tecnológicas permiten además reconstrucciones en 3D para su mejor comprensión y modelos de impresión en 3D que pueden ser de utilidad tanto pre- como intraoperatoriamente.
Las fracturas de la meseta tibial son fracturas de alta energía, frecuentemente acompañadas de otras lesiones a nivel articular (ligamentos, meniscos, arrancamientos tendinosos, etc). A pesar de la mejor comprensión del componente óseo de las fracturas gracias a la TAC, los estudios con resonancia magnética nuclear (RMN) revelan una alto porcentaje de lesiones de las partes blandas(7) (destacan hasta un 77% de ligamentos cruzados o colaterales, un 91% de patología meniscal externa, un 44% de menisco interno y un 68% de lesiones del ángulo posteroexterno). Las nueva tendencia es aunar el estudio óseo con el estudio de las partes blandas y acometer en el mismo acto quirúrgico todas aquellas lesiones “reparables”.
Las fracturas del ángulo posteromedial y posterolateral presentan una serie de particularidades que dificultan su manejo desde abordajes clásicos anteriores. Su tasa de malos resultados es mayor que la de otro tipo de fracturas más benignas.
La fijación externa clásica no consigue una correcta estabilidad en el plano sagital de los fragmentos posteriores(8). Una excesiva extensión de rodilla en la mesa quirúrgica contribuye al desplazamiento de estos fragmentos posteriores de la meseta tibial por el efecto tracción de las inserciones tendinosas. Los sistemas de fijación externa híbrida o los nuevos hexápodos permiten correcciones del eje mecánico en “diferido”.
Los sistemas de fijación interna clásicos, como son las placas anatómicas de bajo perfil, presentan la particularidad de que la orientación de sus tornillos difícilmente consigue estabilizar las fracturas de la columna posterior(9,10). Además, los abordajes clásicos anteromedial y anterolateral difícilmente permiten una correcta visualización de toda la superficie articular, especialmente de la vertiente más posterior de la meseta tibial(11).
Todo ello ha contribuido a la popularización en los últimos años de los abordajes posteriores específicos para conseguir una correcta reducción y fijación de los fragmentos posteriores de la meseta tibial. Estos abordajes posteriores permiten a su vez preservar mejor la viabilidad de las partes blandas en aquellos casos en los que pueda existir compromiso cutáneo/de partes blandas en la cara anterior de la rodilla(8).
Los principios que rigen estos abordajes posteriores son los mismos promulgados por la AO(12): reducción anatómica de la fractura haciendo especial hincapié en la congruencia articular y el eje mecánico de la extremidad, fijación interna estable, respetar el aporte vascular óseo y de las partes blandas, con un protocolo postoperatorio que priorice la movilización precoz, evitando así mayores complicaciones.
Abordaje posteromedial
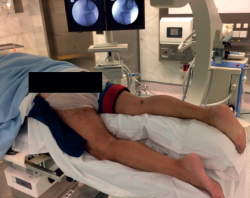
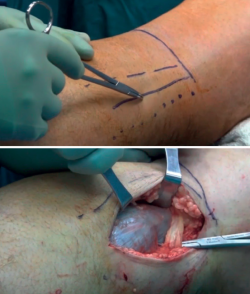
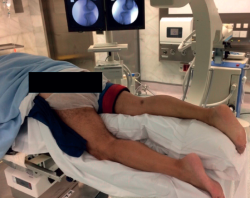
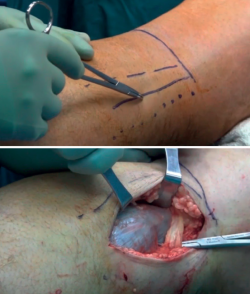
Popularizado por Lobenhoffer(13) y reeditado por Fakler(10), ha recobrado gran popularidad en los últimos años. El paciente se coloca en prono sobreelevando el tronco con almohadas (o en su defecto, un soporte frecuentemente utilizado en cirugía de columna), con la extremidad afecta apoyada sobre almohadas para evitar conflictos intraoperatorios con la extremidad contralateral durante el uso de la fluoroscopia (Figura 3). La hiperextensión de la extremidad afecta es de vital importancia para la reducción del fragmento posteromedial (Figura 4).
Se realiza una incisión longitudinal sobre el margen medial del músculo gemelo interno (Figura 5), que se puede ampliar sobre el pliegue transverso posterior de la rodilla; sección de la fascia muscular de forma longitudinal y disección en profundidad ad digitum entre el gemelo interno y los tendones isquiotibiales hasta llegar al foco de fractura. Puede ser necesaria la disección de las fibras más distales del músculo poplíteo hasta llegar al foco de fractura. Debemos prestar especial atención a la tracción producida con los separadores hacia lateral, ya que pueden crear complicaciones en las estructuras neurovasculares.
Abordaje posterolateral
En ocasiones, el fragmento fracturario es posterolateral. A la altura de la articulación tibioperonea proximal, la disección, la visualización y la reducción de la fractura se antojan complejas. Una de las opciones clásicas es la que propone una osteotomía del epicóndilo lateral para disecar la inserción del ligamento lateral externo, poder visualizar la superficie articular lateral de la meseta tibial en un conjunto, para posteriormente reanclarlo de nuevo en el epicóndilo lateral (con un tornillo con arandela o grapa). Esta solución quirúrgica puede comprometer la estabilidad del propio ligamento lateral externo (se recomienda reinsertarlo algo más proximal para evitar la pérdida de tensión de este).
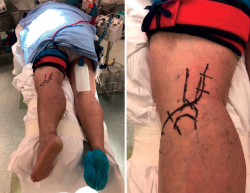
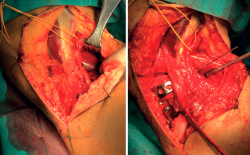
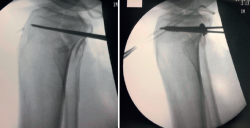
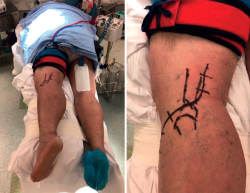
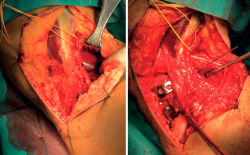
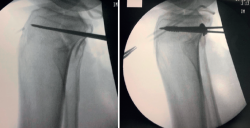
Frosch(14) propone un abordaje posterolateral, en decúbito prono lateralizado rotando parcialmente al lado externo de la cadera y la extremidad afectas (Figura 6). Una vez disecado el nervio ciático poplíteo externo (CPE), este abordaje permite el trabajo en 2 ventanas longitudinales que exponen la meseta tibial posteroexterna tanto en su porción más anterior como posterior al ligamento lateral externo. Además del CPE, otra estructura vasculonerviosa que hay que tener en cuenta es la arteria tibial anterior. Esta emerge de la arteria poplítea para hacerse anterior en su paso a través de la membrana interósea tibioperonea. Este cayado condiciona enormemente el espacio útil de trabajo (5-6 cm) y, por tanto, el tipo de material de osteosíntesis a utilizar (Figuras 7, 8 y 9).
El abordaje posterolateral modificado de Frosch permite el control visual de la reducción de la fractura, que se logra a través de una artrotomía estándar lateral convencional, la reducción anatómica de la fractura y la fijación interna desde el lado dorsal. En caso de daño complejo en la esquina posterolateral, este abordaje posterolateral modificado puede ampliarse, si es necesario, con una osteotomía peronea adicional.
Resultados
El artículo original de Frosch(14) recoge una serie de 7 pacientes intervenidos en un plazo de 2 años. Todos los casos presentaban desplazamientos del foco de fractura superiores a los 5 mm. De ellos, 4 fueron operados de forma aguda (durante la primera semana); 3 casos fueron considerados como crónicos al haber transcurrido 4 meses desde la lesión. No hubo ninguna complicación neurológica. El seguimiento, a 12 y 24 meses, evidenció consolidación de la fractura en 6 casos con resultados clínicos excelentes (sin dolor). Tan solo un caso presentó limitación de la movilidad (0-110°), dolor a la marcha, con un resultado radiológico en el que persistía un escalón articular de 3 mm.
Discusión
El acceso a la iconografía en 3D ha contribuido enormemente a mejorar el tratamiento quirúrgico de las fracturas articulares. Un correcto análisis preoperatorio de las fracturas permite planificar con precisión el mejor abordaje y un tratamiento individualizado de cada fractura. Las fracturas del ángulo posteromedial y posterolateral de la meseta se tratan de manera insatisfactoria con los accesos estándar medial y lateral.
Diversas publicaciones recomiendan que las fracturas de la meseta tibial que involucran la región posterior deben tratarse mediante abordajes específicos(9,10,12).
Barei et al.(9) demostraron que el 74% de las fracturas bicondíleas de la meseta tibial involucran la región posteromedial. Aunque las fracturas posterolaterales y posteromediales de la meseta tibial ocurren con una frecuencia similar(13), el abordaje posterolateral se usa con menos frecuencia que el posteromedial(12).
Trickey(15) introdujo en 1968 la incisión poplítea en forma de S. Sin embargo, debido a que es necesaria la elevación de un colgajo de piel grande para la visualización, es mucho más probable que ocurra una lesión en el nervio cutáneo sural. Además, este abordaje requiere una disección extensa del haz neurovascular poplíteo.
Existen otros abordajes posteriores aislados descritos(16,17,18,19,20,21) con algunas desventajas. En los abordajes dorsales es necesaria, además de una artrotomía dorsal, la disección de ligamentos importantes como el ligamentum popliteum obliquum, el ligamentum popliteum arcuatum, el tendón poplíteo, la cápsula articular y el ligamentum meniscotibiale. Los abordajes descritos por Lobenhoffer et al.(13) y Frosch et al.(14) permiten una visión óptima de la meseta posterior, preservando a su vez dichas estructuras.
Existen peligros evidentes en este tipo de abordajes. Se debe prestar atención a la eventual lesión del nervio peroneo durante la disección quirúrgica. Una limitación del abordaje posterolateral es que no puede extenderse distalmente debido a los vasos de trifurcación que atraviesan la membrana interósea(20). Para evitar estas posibles lesiones, es muy importante la correcta disección de la arteria poplítea y que la placa posterolateral no se coloque demasiado distalmente. Al fijar la placa, también es importante el contacto visual del extremo distal de la placa y que este tenga un contacto continuo con el hueso tibial para que el vaso no pueda extenderse por debajo de la placa.
Otra desventaja particular de estas técnicas posteriores es la dificultad de abordar fracturas adicionales de la meseta medial. En caso de fracturas bituberositarias en donde la fractura lo requiera, puede ser necesario realizar dobles abordajes con cambios en la posición intraoperatoria del paciente.
Conclusiones
Se requiere un conocimiento preciso de la anatomía posterior de la rodilla para realizar estos abordajes. Una atención individualizada de cada caso, con una correcta evaluación previa y una detallada planificación preoperatoria, permitirá disminuir la tasa de complicaciones y mejorar así los resultados.
Las nuevas tendencias pretenden comprender mejor estas lesiones, no solo teniendo en cuenta las características de la lesión desde el punto de vista óseo/anatómico, sino también valorando las posibles lesiones concomitantes de estructuras articulares.
Fracturas con afectaciones de las columnas posteromedial y posterolateral pueden beneficiarse de abordajes específicos.
Figuras
Figura 4. La hiperextensión de la extremidad afecta es de vital importancia para la reducción del fragmento posteromedial.
Figura 7. Doble ventana posteroexterna. Disección ciático poplíteo externo. Síntesis con placa en ventana anterior, síntesis con tornillos canulados en ventana posterior controlando la reducción.
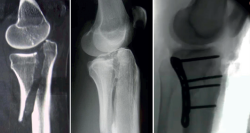
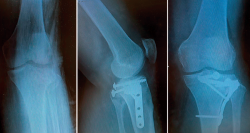
Figura 8. Fractura en margen posterolateral. Control radiológico tras la síntesis utilizando el abordaje de Frosch.
Información del artículo
Cita bibliográfica
Autores
Luis García Bordes
Instituto Cugat-Hospital Quirónsalud Barcelona
Editor de la Revista Española de Traumatología Laboral de la SETLA
Servicio de Cirugía Ortopédica, Artroscopia y Traumatología Deportiva. Instituto Cugat. Barcelona
Servicio de Cirugía Ortopédica y Traumatología. MC Mutual. Barcelona
Unidad de Raquis. Clínicas MC Mutual. Barcelona
Pedro Álvarez Díaz
Instituto Cugat-Hospital Quirónsalud Barcelona
Mutua de Futbolistas Españoles-Delegación Catalana. Barcelona
Eduard Alentorn Geli
Instituto Cugat-Hospital Quirónsalud Barcelona
Mutua de Futbolistas Españoles-Delegación Catalana. Barcelona
David Barastegui Fernández
Instituto Cugat. Quirónsalud Barcelona
Aleix Pons Bartolí
Artroesport. Cirugía Ortopédica y Traumatología. Centro Médico Teknon. Grupo Quirón Salud. Barcelona
Cirugía Ortopédica y Traumatología. Grupo Quirón Salud. Hospital Quirónsalud Barcelona
Instituto Cugat. Quirónsalud Barcelona
Ramón Cugat Bertomeu
Servicio de Cirugía Ortopédica, Artroscopia y Traumatología Deportiva. Instituto Cugat. Barcelona
ITQB. Hospital Quirónsalud Barcelona
Servicio de Cirugía Ortopédica y Traumatología. Clinica del Pilar. Barcelona
Servicio de Cirugía Ortopédica y Traumatología. Hospital del Mar. Barcelona
Mutualidad de Futbolistas Españoles. Delegación Catalana. Barcelona
Mutualitat Catalana de Futbolistes. Federació Catalana de Futbol. Real Federación Española de Fútbol
Departamento de Cirugía ortopédica y Traumatología. Hospital Quirónsalud. Barcelona
Joan Carles Serfaty Soler
MC-Mutual
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Schatzker J, McBroom R, Bruce D. The tibial plateau fracture: the Toronto experience: 1968–1975. Clin Orthop Relat Res. 1979;138:94-104.
-
2Moore TM. Fracture--dislocation of the knee. Clin Orthop Relat Res. 1981 May;(156):128-40.
-
3Berkson EM, Virkus WW. High-energy tibial plateau fractures. J Am Acad Orthop Surg. 2006 Jan;14(1):20-31.
-
4Luo CF, Sun H, Zhang B, Zeng BF. Three-column fixation for complex tibial plateau fractures. J Orthop Trauma. 2010 Nov;24(11):683-92.
-
5Markhardt BK, Gross JM, Monu JU. Schatzker classification of tibial plateau fractures: use of CT and MR imaging improves assessment. Radiographics. 2009 Mar-Apr;29(2):585-97.
-
6Anwar A, Zhang Y, Zhao Z, Gao Y, Sha L, Lv D, et al. Two column classification of tibial plateau fractures; description, clinical application and reliability. Injury. 2019 Jun;50(6):1247-55.
-
7Gardner MJ, Yacoubian S, Geller D, Pode M, Mintz D, Helfet DL, Lorich DG. Prediction of soft-tissue injuries in Schatzker II tibial plateau fractures based on measurements of plain radiographs. J Trauma. 2006 Feb;60(2):319-23; discussion 324.
-
8Watson et al. AAOS Annual Meeting. New Orleans; 2014.
-
9Barei DP, O’Mara TJ, Taitsman LA, Dunbar RP, Nork SE. Frequency and fracture morphology of the posteromedial fragment in bicondylar tibial plateau fracture patterns. J Orthop Trauma. 2008 Mar;22(3):176-82.
-
10Fakler JK, Ryzewicz M, Hartshorn C, Morgan SJ, Stahel PF, Smith WR. Optimizing the management of Moore type I postero-medial split fracture dislocations of the tibial head: description of the Lobenhoffer approach. J Orthop Trauma. 2007 May;21(5):330-6.
-
11Krause M, Krüger S, Müller G, Püschel K, Frosch KH. How can the articular surface of the tibial plateau be best exposed? A comparison of specific surgical approaches. Arch Orthop Trauma Surg. 2019 Oct;139(10):1369-77.
-
12Ruedi TP, Buckley RE, Moran CG. AO-Principles of Fracture Management. 2nd expanded edition. New York: Thieme; 2007. pp. 814-33.
-
13Lobenhoffer P, Gerich T, Bertram T, Lattermann C, Pohlemann T, Tscheme H. [Particular Posteromedial and Posterolateral Approaches for the Treatment of Tibial Head Fractures]. Unfallchirurg. 1997;100(12):957-67.
-
14Frosch KH, Balcarek P, Walde T, Stürmer KM. A new posterolateral approach without fibula osteotomy for the treatment of tibial plateau fractures. J Orthop Trauma. 2010 Aug;24(8):515-20.
-
15Trickey EL. Rupture of the posterior cruciate ligament of the knee. J Bone Joint Surg Br. 1968 May;50(2):334-41.
-
16Carlson DA. Posterior bicondylar tibial plateau fractures. J Orthop Trauma. 2005 Feb;19(2):73-8.
-
17Bhattacharyya T, McCarty LP 3rd, Harris MB, Morrison SM, Wixted JJ, Vrahas MS, Smith RM. The posterior shearing tibial plateau fracture: treatment and results via a posterior approach. J Orthop Trauma. 2005 May-Jun;19(5):305-10.
-
18Tao J, Hang DH, Wang QG, Gao W, Zhu LB, Wu XF, Gao KD. The posterolateral shearing tibial plateau fracture: treatment and results via a modified posterolateral approach. Knee. 2008 Dec;15(6):473-9.
-
19Brunner A, Honigmann P, Horisberger M, Babst R. Open reduction and fixation of medial Moore type II fractures of the tibial plateau by a direct dorsal approach. Arch Orthop Trauma Surg. 2009 Sep;129(9):1233-8.
-
20Chang SM, Zheng HP, Li HF, Jia YW, Huang YG, Wang X, Yu GR. Treatment of isolated posterior coronal fracture of the lateral tibial plateau through posterolateral approach for direct exposure and buttress plate fixation. Arch Orthop Trauma Surg. 2009 Jul;129(7):955-62.
-
21Minkoff J, Jaffe L, Menéndez L. Limited posterolateral surgical approach to the knee for excision of osteoid osteoma. Clin Orthop Relat Res. 1987 Oct;(223):237-46.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Recogiendo el testigo
- Gigantes
- Fracturas de la meseta tibial en el ángulo posterolateral y posteromedial
- Tratamiento de las fracturas de espina tibial anterior aislada. Indicación y técnicas de fijación
- Manejo de las fracturas osteocondrales de la rodilla
- Papel de la fijación externa en fracturas de meseta tibial
- Edema óseo y fracturas trabeculares en la rodilla: ¿se pueden tratar?
- ¿Cómo evitar la hipotrofia tras la inmovilización?
- Fractura tibial por explosivo: a propósito de un caso
- Análisis de las demandas sobre temas médicos presentadas en los juzgados de lo social en la ciudad de Cartagena contra una mutua de accidente laboral en los años 2012, 2013 y 2014
- Incapacidad laboral en el paciente con una amputación de un miembro superior
- Lesión de Stener en el medio laboral
Más en PUBMED
Más en Google Scholar


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.