Introducción
La ciática constituye un motivo frecuente de incapacidad laboral y está habitualmente relacionada con hernia discal lumbar o estenosis del canal. No obstante, la literatura describe que una proporción de pacientes presenta dolor ciático de origen extravertebral, lo que se conoce como pseudociática o sciatica mimics(1,2,3). Entre estas causas destacan el síndrome piriforme, las lesiones tumorales pélvicas y los tumores musculoesqueléticos de extremidades. También se han descrito casos de pseudociática secundaria a hematomas intramusculares, desgarros musculares y lesiones compresivas del nervio ciático en la región glútea o femoral(4,5,6).
El reto diagnóstico radica en que muchos de estos pacientes presentan hallazgos radiológicos lumbares concomitantes, lo que puede inducir a tratamientos innecesarios y retrasar el diagnóstico correcto(1). Este trabajo presenta el caso de un paciente inicialmente tratado por hernia discal lumbar con persistencia de los síntomas, en quien la revaluación clínica y la ampliación del estudio permitieron identificar una causa tumoral extravertebral, resaltando la importancia de considerar diagnósticos diferenciales en la ciática atípica.
Caso clínico
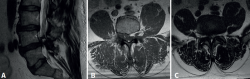
Se trata de un varón de 57 años, empleado en recogida de basura. Diez días antes de la consulta sufre una caída accidental con dolor intenso en el miembro inferior izquierdo, hipoestesia en calcetín y debilidad para la flexión y extensión del tobillo. En la exploración física presentaba Lasègue izquierdo negativo, derecho positivo a 50° y femoral stretch test derecho positivo. Se constató fuerza 1/5 en el tobillo izquierdo. La resonancia magnética (Figura 1) mostró discopatía L4-L5 con hernia discal posteromedial derecha. La electromiografía (EMG) evidenció afectación radiculoplexular izquierda moderada L3-L4 y grave L5-S1 posganglionar.
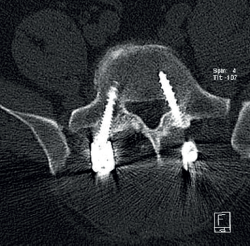
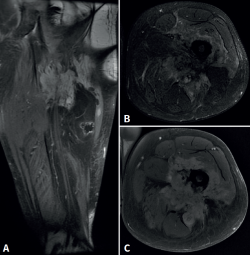
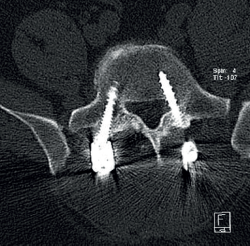
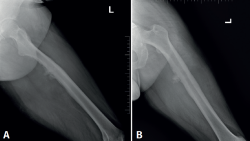
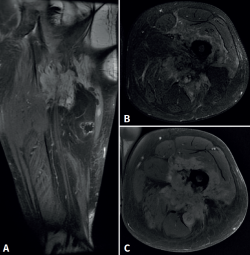
Cincuenta días tras el accidente se realizó fusión lumbar instrumentada L4-L5 con inserción de dispositivo intersomático por vía transforaminal derecha. En el segundo día postoperatorio presentó empeoramiento del dolor, objetivándose en la tomografía computarizada (Figura 2) malposición del tornillo L5 izquierdo que invadía el canal. Se reintervino a los 5 días corrigiendo el trayecto del tornillo. Sin embargo, persistió el dolor. La revaluación del caso, sumada a los hallazgos de EMG, motivó estudios complementarios de pierna y trayecto ciático (Figuras 3 y 4), detectándose una masa tumoral en el fémur izquierdo compatible con sarcoma fusocelular.
Discusión
El caso descrito ilustra uno de los principales retos para los traumatólogos: diferenciar entre ciática de origen vertebral y pseudociática. En pacientes con dolor ciático, la presencia de una hernia discal en la resonancia suele interpretarse como hallazgo causal, pero no siempre existe correlación clínico-radiológica. Estudios recientes subrayan que hasta un 30% de los adultos asintomáticos pueden presentar protrusiones o hernias discales(1).
La literatura recoge múltiples causas de ciática extravertebral. Koh et al. describen neuropatías del espacio subglúteo –incluyendo atrapamientos del nervio ciático, cluneal o pudendo– como responsables de dolor ciático crónico, clínicamente indistinguibles de una radiculopatía(2). Otros autores han informado casos de pseudociática secundaria a lesiones musculares: un hematoma en el músculo gemelo inferior(4) o un desgarro del bíceps femoral en contacto con el nervio ciático(6). También se han reportado tumores pélvicos y de la extremidad proximal, como sarcomas que debutan con dolor ciático sin otros síntomas específicos(3,5). Nuestro caso comparte elementos con estas publicaciones: la falta de respuesta a la cirugía lumbar, los hallazgos electromiográficos posganglionares y la persistencia del dolor obligaron a replantear el diagnóstico. Finalmente, la identificación de un sarcoma fusocelular femoral como causa del dolor refuerza la necesidad de un enfoque diagnóstico integral.
Conclusiones
- La persistencia de ciática tras una descompresión lumbar debe motivar la búsqueda de causas extrarraquídeas.
- La coherencia entre la exploración clínica, EMG e imagen avanzada es crucial para evitar retrasos diagnósticos y mejorar el pronóstico de los pacientes.