Tratamiento rehabilitador de la hernia discal lumbar. Evidencia científica
Rehabilitation treatment for lumbar disc hernia. Scientific evidence
Resumen:
Objetivo: esta revisión narrativa tiene como objetivo hacer una descripción de los diferentes enfoques de rehabilitación para el tratamiento conservador de la hernia discal lumbar (HDL), revisar su efectividad y presentar la evidencia para cada uno de ellos.
Métodos: se realizó una revisión bibliográfica en PubMed, Google Académico y Cochrane desde 2004 hasta 2024 para identificar estudios (artículos originales, revisiones sistemáticas, metaanálisis y guías de práctica clínica) que examinaran resultados clínicos (mejoría del dolor, calidad de vida y funcional) de los distintos tratamientos de rehabilitación para la HDL y su evidencia y/o grado de recomendación.
Resultados: se identificaron 8 guías clínicas y 5 revisiones sistemáticas en los últimos años, las cuales recomiendan mantenerse activo, la actividad física y el ejercicio como pilares fundamentales del tratamiento, la educación al paciente, las técnicas manuales y la terapia cognitivo-conductual en casos de riesgo de cronicidad. No recomiendan el uso de la termoelectroterapia por falta de evidencia.
Conclusiones: en la práctica clínica se emplean tratamientos con evidencia moderada como la educación del paciente, el método McKenzie, la terapia manual (movilización, manipulación, masaje) y la terapia de ejercicios. También se emplean terapias con nivel de evidencia débil como son la tracción vertebral o la punción seca y otras con nivel de evidencia nula o contradictoria como el ultrasonido, el láser, la electroterapia, la termoterapia o la magnetoterapia, que si bien en la mayor parte del mundo se utilizan actualmente de forma rutinaria para el control inicial del dolor, la inflamación y la contractura muscular asociados a la HDL, hay poca evidencia actual que apoye su uso, siendo necesaria más investigación clínica.
Abstract:
Objective: this narrative review aims to describe the different rehabilitation approaches for the conservative treatment of lumbar disc herniation, review their effectiveness, and present the evidence for each one.
Methods: a literature review was conducted in PubMed, Google Scholar, and Cochrane from 2004 to 2024 to identify studies (original articles, systematic reviews, meta-analyses, and clinical practice guidelines) that examined clinical outcomes (pain improvement, quality of life, and function) of different rehabilitation treatments for lumbar disc herniation and their evidence and/or degree of recommendation.
Results: 8 clinical guidelines and 5 systematic reviews were identified in recent years. These recommend staying active, physical activity, and exercise as fundamental pillars of treatment, patient education, manual techniques, and cognitive-behavioral therapy in cases at risk of chronicity. They do not recommend the use of thermo-electrotherapy due to lack of evidence.
Conclusions: in clinical practice, treatments with moderate evidence such as patient education, the McKenzie method, manual therapy (mobilization, manipulation, massage), and exercise therapy are used. Other therapies with weak evidence, such as spinal traction or dry needling, are also used, as are others with no or conflicting evidence, such as ultrasound, laser, electrotherapy, thermotherapy, or magnetotherapy. Although currently used routinely in most parts of the world for the initial control of pain, inflammation, and muscle contracture associated with LDH, there is little current evidence to support their use, and further clinical research is needed.
Introducción
La hernia discal lumbar (HDL) tiene una prevalencia relativamente alta, presentándose en 5 a 20 de cada 1.000 personas cada año. Es más frecuente entre los 30 y los 50 años, con una proporción de 2 hombres por 1 mujer. La región lumbar es donde se observa con mayor frecuencia, especialmente en niveles L4-L5 y L5-S1(1).
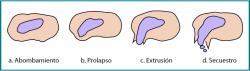
Se define como el desplazamiento del núcleo pulposo a través del anillo fibroso, más allá del espacio intervertebral. Según este tipo de desplazamiento, la HDL se clasifica en: abombamiento, prolapso, extrusión y secuestro (Figura 1).
Provoca dolor lumbar que puede extenderse a las extremidades inferiores y acompañarse de alteraciones de la sensibilidad o debilidad muscular, por la irritación de la raíz nerviosa.
Existen muchos enfoques quirúrgicos y no quirúrgicos para el tratamiento de la HDL, pero en ausencia de déficit neurológico progresivo o síndrome de cauda equina, el consenso general es ofrecer inicialmente tratamiento no quirúrgico con fármacos y rehabilitación, que ha demostrado ser eficaz para mejorar el dolor, la función, la calidad de vida y la discapacidad(1,2,3). Si esto no es suficiente y antes de una cirugía, se puede realizar también tratamiento con infiltraciones y bloqueos en una Unidad del Dolor.
¿Por qué realizar primero tratamiento conservador?(1,2,3,4):
- Porque, aunque la cirugía ofrece un alivio sintomático más rápido, las puntuaciones de dolor a largo plazo y los resultados funcionales son comparables al tratamiento conservador(5).
- Porque con el tratamiento conservador se describen menos complicaciones.
- Porque entre el 85 y el 90% de los casos se resuelven en un plazo de 6 a 12 semanas y solo el 10% todavía tendrá bastante dolor después como para considerar la cirugía(1).
- Porque en dos tercios de las personas con HDL, la porción herniada de disco tiende a la resolución parcial o total después de 6 meses, probablemente por fagocitosis y reabsorción enzimática del material extruido(4). Según Rashed et al. (2023) presentarán resolución de la porción herniada el 93% de los “secuestros”, el 70% de las “extrusiones”, el 52% de los “prolapsos” y el 13% de los “abombamientos”(6) (Figura 1).
Chengxia Hu et al. en su revisión de 2021 indican que el tiempo medio hasta la regresión discal lumbar espontánea fue de 10,1 meses (6,8 meses para el secuestro y 14,4 meses para la extrusión)(7).
Otra cuestión es la duración óptima del tratamiento conservador. Según la literatura, es óptimo dar un plazo de 3 meses al tratamiento conservador, antes de considerar la cirugía, siempre que no haya signos de alarma antes(1,2,3,6,8,9).
Además, la recuperación tras la cirugía es más rápida y tiene mejores resultados a largo plazo si se realiza en un plazo de 3-6 meses(6,8,10).
Por tanto, se recomienda la cirugía cuando existan datos de alarma, dure más de 6-12 semanas o no mejore con el tratamiento conservador(8).
Tampoco está claro cuándo iniciar la rehabilitación ni la duración de la terapia ni la frecuencia de las sesiones. En general, no se recomienda en la primera o la segunda semana porque es probable que el dolor no les permita participar en la terapia, pero sí es recomendable iniciar la rehabilitación de forma temprana, ya que reduce el riesgo de que el dolor lumbar agudo se convierta en crónico.
Los objetivos de la rehabilitación en pacientes con HDL son: alivio del dolor, restitución de la función, mejora de la calidad de vida, reanudación de las actividades previas, integración laboral y social, diagnóstico del déficit y la discapacidad, y profilaxis de la discapacidad, evitando el paso a la cronicidad.
El objetivo de este artículo es hacer una descripción de los diferentes enfoques de rehabilitación para el tratamiento conservador de la HDL, revisar su efectividad y presentar la evidencia para cada uno de ellos.
Metodología
Se realizó una revisión bibliográfica narrativa en PubMed, Google Académico y Cochrane. Las palabras clave utilizadas fueron: hernia discal lumbar, dolor radicular, ciática, fisioterapia, rehabilitación, ejercicio, ultrasonidos, láser, tratamiento manual, acupuntura.
Los criterios de inclusión fueron:
- Artículos originales (principalmente ensayos clínicos aleatorios), revisiones sistemáticas, metaanálisis, guías de práctica clínica.
- Estudios que examinaran tratamientos de rehabilitación/fisioterapia de la HDL.
- Estudios que compararan diferentes técnicas de tratamiento de rehabilitación.
- Estudios que valoraran resultados clínicos como alivio del dolor, calidad de vida y mejora funcional.
- Estudios publicados en los últimos 20 años (2004-2024).
- Estudios publicados en inglés, alemán o español.
Resultados
Práctica basada en evidencia
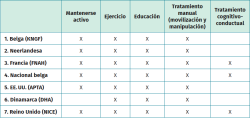
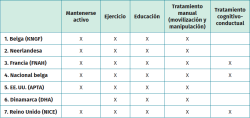
El dolor lumbar y radicular en pacientes con HDL es una de las principales causas de discapacidad, consulta médica, incapacidad temporal y disminución de la calidad de vida en todo el mundo. Las guías de práctica clínica (GPC), elaboradas a partir de revisiones sistemáticas de la evidencia científica, nos ofrecen un marco común que oriente a los profesionales en la toma de decisiones clínicas para mejorar los resultados y optimizar los recursos disponibles. A continuación, se mencionan algunas de estas guías, cuyas recomendaciones se resumen en la Tabla 1:
- La Guía de la Real Sociedad Belga de Fisioterapia (Koninklijk Nederlands Genootschap voor Fysiotherapie –KNGF–) para el dolor lumbar y el síndrome radicular lumbosacro de 2024(9).
- La Guía Multidisciplinaria Neerlandesa de Salud Ocupacional en Dolor Lumbar y Síndrome Radicular Lumbosacro de 2022(11).
- Guía de Práctica Clínica y Atención para Dolor Lumbar con o sin Dolor Radicular de la Autoridad Nacional de Salud de Francia (French National Authority for Health –FNAH–) de 2021(12).
- La Guía Nacional Belga sobre el manejo del dolor lumbar y el dolor radicular de 2020(13).
- Guía de Práctica Clínica vinculada a la Clasificación Internacional del Funcionamiento, la Discapacidad y la Salud de la Sección de Ortopedia de la American Physical Therapy Association (APTA), basada en la revisión “Intervenciones para el manejo del dolor lumbar agudo y crónico” realizada en 2021(14,15).
- Síntesis de las recomendaciones nacionales de la Autoridad de Salud de Dinamarca (Danish Health Authority –DHA–) de 2017(16).
- Guía del National Institute for Health and Care Excellence (NICE) del Reino Unido de 2020 para el Dolor Lumbar y Ciática(17).
En los últimos años se han publicado varias revisiones sistemáticas, valorando los distintos enfoques de tratamiento conservador de la HDL. Una de las últimas es la realizada en 2024 por Ahmed El Melhat et al.(18), en la cual se evalúa la calidad de la evidencia de estos, que coincide con la revisión de la APTA de 2021:
- Nivel de evidencia B: educación del paciente y autogestión, método McKenzie, movilización y manipulación, terapia de ejercicios, tracción vertebral a corto plazo, movilización neuronal.
- Nivel de evidencia C: tracción vertebral a largo plazo y punción seca.
- Nivel de evidencia D: láser, ultrasonidos y electroterapia.
Enfoques de tratamiento rehabilitador y evidencia
Tracciones vertebrales
Consisten en la aplicación de 2 fuerzas axiales en sentidos opuestos siguiendo el eje de la columna vertebral. Las fuerzas que más se suelen emplear se sitúan entre 30 y 60 kg.
Los estudios revisados muestran que:
- La tracción lumbar produce una reducción del dolor lumbar y en los miembros inferiores y mejora la función a corto plazo (hasta los 6 meses) y a mediano plazo (de 6 a 12 meses)(18,19,20).
- No se encontraron evidencias estadísticamente significativas a largo plazo (más de 12 meses)(18,19,20).
- La posición prona produce mejores resultados que la posición supina(20,21,22,23).
- En cuanto a la intensidad: una fuerza superior al 25% del peso corporal es efectiva(20,22).
- Tanto la tracción de alta como de baja intensidad son eficaces; sin embargo, los resultados muestran una mayor eficacia en la tracción mecánica de alta intensidad(20,22).
- Existen estudios que sugieren indicios de que puede reducir el tamaño de la hernia discal, pero falta evidencia(19,20,24).
Hay evidencia de que la tracción mecánica puede ser una opción terapéutica viable para la HDL, pero se necesitan más investigaciones para establecer su efectividad a largo plazo y las mejores prácticas para su aplicación.
Tratamiento manual
Se puede clasificar, en función de a qué estructura vaya orientada, en 3 tipos:
- Terapia manual orientada a las articulaciones
- Movilización espinal: implica movimientos lentos, pasivos y constantes.
- Manipulación espinal: técnica pasiva de “empuje” con movimientos de alta velocidad y baja amplitud de una articulación, mayor que su rango de movimiento habitual, pero no mayor que su rango de movimiento anatómico.
- Terapia manual orientada a tejidos blandos
- Masaje muscular.
- Masaje de tejido conectivo.
- Liberación miofascial.
- Terapia manual orientada a los tejidos neurales
- Movilización neuromuscular/técnicas neurodinámicas.
Las técnicas que mayor efectividad han demostrado en la literatura son las técnicas de movilización y manipulación espinal (nivel de evidencia B).
El tratamiento manual debe hacerse en ciclos cortos, en fase aguda y subaguda-crónica.
Mejora la circulación sanguínea y linfática, disminuye el dolor, reduce el tono muscular, facilita la relajación y mejora la movilidad y el estiramiento de los tejidos blandos.
retla.08216.fs2508014-figura2.png
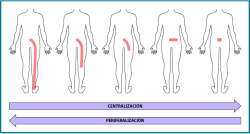
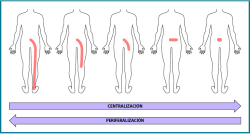
Figura 2. Términos específicos del método McKenzie: “centralización” (desplazamiento de los síntomas desde la periferia en los miembros inferiores hacia la línea media de la columna), “periferalización” (desplazamiento del dolor lejos de la línea media de la columna o hacia miembros inferiores), “preferencia direccional” (movimiento o postura que provoca la centralización y con ello la disminución o abolición de los síntomas y la mejora del movimiento).
Son muchos los estudios y revisiones sistemáticas que revelan una mejora significativa en el dolor lumbar, el dolor en la pierna y la discapacidad(25,26,27,28,29).
Todas las guías de práctica clínica revisadas recomiendan el tratamiento manual como parte del tratamiento de rehabilitación de la HDL, siempre como complemento al ejercicio y la educación al paciente(3-6,9,11-19).
Taskaya et al. en 2021, en un ensayo clínico aleatorizado, examinaron el efecto de la terapia manual sobre los factores psicológicos y la calidad de vida en pacientes con HDL. Se observaron mejoras significativas en el dolor, la depresión, la ansiedad, la kinesiofobia, la catastrofización del dolor y la calidad de vida(30).
En cuanto a los eventos adversos posteriores a estas intervenciones, si bien la mayoría son benignos y transitorios (molestias locales o a distancia, fatiga), se han reportado eventos adversos graves, principalmente después de la terapia de manipulación espinal, como son síndrome de la cola de caballo y hernia discal lumbar(31).
Gabrielle Swait et al., tras una revisión en 2017, concluyen que los eventos adversos benignos tras tratamientos manuales de columna vertebral son frecuentes, mientras que los eventos adversos graves son poco frecuentes(32). Y según Drew Oliphant et al. en 2004, la estimación del riesgo de efectos graves fue inferior a 1 entre 3,7 millones(33).
Las técnicas de manipulación espinal se consideran seguras y eficaces en el tratamiento de la hernia discal lumbar, siempre que no se realicen manipulaciones vertebrales en pacientes con afectación neurológica importante o progresiva o en causas no mecánicas de dolor vertebral. Y siempre que sean realizadas por terapeutas con la formación, los conocimientos y las habilidades necesarios para realizarlas. De esta manera, se evitará la aparición de efectos secundarios.
La terapia manual es una técnica más que podemos utilizar como herramienta para el tratamiento del dolor lumbar y radicular de la HDL. Sin embargo, no es ni la peor ni la mejor y siempre es más eficaz combinarla con otro tipo de tratamiento.
Ejercicio
Es un método efectivo y seguro para pacientes con HDL para reducir el nivel de dolor y la discapacidad y mejorar la flexibilidad, la resistencia estática y dinámica, y la calidad de vida. Todas las guías de práctica clínica y revisiones sistemáticas del tratamiento de la HDL, recomiendan de forma sólida (nivel de evidencia B) el ejercicio en sus distintas variantes, así como mantenerse activo desde las fases iniciales y continuar lo antes posible con sus actividades normales de la vida diaria, incluido el trabajo y el ejercicio. Estas guías no indican que unos ejercicios sean más efectivos que otros, sino que la mejor opción se basa en las necesidades, preferencias y capacidades del paciente(4,9,11-18,24).
Ziwen Wang et al. realizaron en 2024 una revisión de los 15 ensayos controlados aleatorizados (ECA) publicados entre 2009 y 2023, y llegan a las siguientes conclusiones(34):
- El ejercicio tiene un impacto positivo en el resultado clínico de la DHL:
- Reduce eficazmente el dolor.
- Mejora la movilidad de la columna lumbar.
- Mejora la calidad de vida, la salud mental o el estado del sueño.
- Mejora la coordinación muscular, la flexibilidad y el equilibrio, mejorando así la estabilidad de la columna.
- Cuándo: recomiendan ejercicios en fase no aguda.
- Tipos: el tipo óptimo no está claro. La evidencia no señala que un tipo de ejercicio sea claramente superior a otro.
- Duración: se considera de 2 a 12 semanas para observar una mejora significativa.
- Intensidad del ejercicio: debe ser autoponderado y acorde con la condición del paciente y mejor ejercicio de baja intensidad inicialmente. El entrenamiento de fuerza y aeróbico de alta intensidad tienen un efecto negativo en algunos pacientes de edad avanzada con HDL.
- Frecuencia: se recomienda al menos 2 veces a la semana para un efecto significativo.
Los tipos de ejercicios con mayor grado de evidencia en la bibliografía son:
- Método McKenzie de Diagnóstico y Terapia Mecánica® (MDT). Es un método de evaluación y tratamiento para la columna, que incluye 3 pasos: evaluación del paciente (evaluar qué posturas y qué movimientos desencadenan los síntomas y cuáles los mejoran), su clasificación en 3 síndromes mecánicos (desarreglo, disfunción, postural) y una propuesta de tratamiento para cada síndrome.
Los términos de preferencia direccional, centralización y periferalización son términos específicos del método y es necesario conocerlos para entender cómo funciona este método (Figura 2).
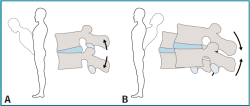
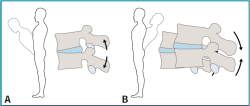
Se basa en el fenómeno de movimiento del núcleo pulposo dentro del disco intervertebral (Figura 3), según la posición adoptada y la dirección de los movimientos de la columna. Ejercicios en flexión producen la compresión de la parte anterior del disco y el desplazamiento del núcleo pulposo hacia posterior. En ejercicios en extensión el mecanismo es el contrario.
El tratamiento consiste en que el paciente mantenga posturas y realice de forma repetida ejercicios hasta el final del rango de movimiento en la dirección que coincide con la preferencia direccional (dirección en la que mejoran los síntomas), que en el caso de la HDL generalmente es hacia la extensión (desplazamiento del núcleo pulposo hacia anterior) (Figura 4).
Es un método avalado por la literatura científica(4,15,18,34,35,36). - Ejercicios de estabilización lumbar. Ejercicios para fortalecer los músculos del core, tanto superficiales como profundos, esenciales para prevenir el dolor lumbar, dar estabilidad a la columna y mantener una buena postura.
- Musculatura estabilizadora profunda o central (ejercicios de control motor), que incluye los músculos multífidos y el músculo transverso del abdomen (aspecto de faja lumbar). Dos actividades muy útiles para trabajar y activar estos músculos son el pilates y los hipopresivos.
- Musculatura estabilizadora superficial, que produce estabilidad lumbar y de la pelvis y está formada por los siguientes grupos musculares:
- Músculos erectores de la columna: iliocostal, longísimo y espinosos.
- Músculo cuadrado lumbar.
- Glúteo mayor y medio.
- Psoas mayor.
- Musculatura abdominal superficial: oblicuos externos e internos y el recto abdominal.
Todas las guías clínicas y todas las revisiones sistemáticas de los últimos años sobre el tratamiento conservador de la HDL recomiendan el ejercicio de estabilización y control motor como parte fundamental del tratamiento, para mejorar el dolor, la función y la discapacidad(1-4,8,9,11-18,24).
- Estiramientos específicos de los isquiotibiales, los flexores de la cadera y los músculos de la espalda.
- Ejercicio aeróbico de bajo impacto como caminar o nadar. Es un complemento importante de cualquier programa de ejercicios para la HDL, que contribuye a disminuir la frecuencia e intensidad de los brotes de dolor, evitar la cronicidad y limitar la discapacidad. Estos son algunos de los beneficios que proporciona(3,7):
- Fortalecimiento muscular.
- Aumenta la resistencia cardiovascular y muscular.
- Mejora la circulación sanguínea.
- Control del peso.
- Mejora el sueño, el estrés y la percepción del dolor.
- Liberación de endorfinas (analgésicos naturales).
- Reducción de los niveles de cortisol, del estrés y la tensión emocional.
Las recomendaciones típicas para el ejercicio aeróbico incluyen al menos un entrenamiento de 20 a 30 minutos entre 3 y 5 veces por semana. En caso de brote de dolor, puede ser útil empezar caminando por ejemplo 5 a 10 minutos e ir aumentando gradualmente según la tolerancia.
Ejercicios menos recomendables en HDL
- Por regla general, se deben evitar aquellos ejercicios y posturas que causen dolor.
- Se recomienda no abusar de ejercicios de carga y levantamiento que sometan a la columna lumbar a una carga sobre su eje vertical. Por ejemplo, press militar, sobre todo con peso excesivo.
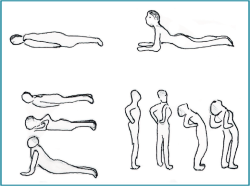
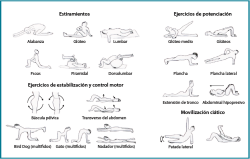
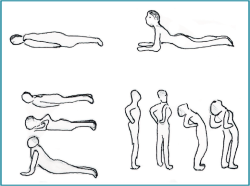
- Evitar la realización de abdominales tradicionales con flexión repetida del tronco, ya que incrementan la presión sobre el disco y favorecen el desplazamiento posterior de este. Mejor trabajar abdominales con planchas o el ejercicio de “pájaro-perro” (se pueden ver ambos en la Figura 5.
- Evitar el ejercicio Superman, que implica levantar brazos y piernas al mismo tiempo tumbado en decúbito supino.
- Evitar ejercicios/estiramientos en flexión y/o rotación excesiva de la columna desde la posición de pie, ya que incrementan la presión sobre el disco, favorecen su desplazamiento posterior e incrementan la compresión y el estiramiento del nervio. Si se hacen, deben hacerse de forma suave y controlada.
- Hay algunos deportes menos recomendados como son el tenis, el pádel o la bici de carrera, pero en principio no hay ninguno contraindicado. Habría que valorar de forma individualizada la capacidad funcional de cada paciente y la posibilidad de un protocolo de ejercicios individualizado encaminado a cada actividad deportiva.
Termoelectroterapia
Si bien en la práctica clínica utilizamos distintas terapias físicas para el tratamiento de la HDL, que mejoran el dolor, la inflamación y la contractura muscular, sobre todo en fases agudas, no figuran como recomendación en las distintas revisiones y guías de práctica clínica porque no hay evidencia clara de que sean eficaces (nivel de evidencia D, nula o contradictoria) y, por ello, se consideran como tratamiento coadyuvante de la HDL, pero no como tratamiento único(9,11-18).
Láser
Utiliza la luz como medio terapéutico. Hay 2 tipos, de baja y de alta intensidad. Sus principales efectos son: antiinflamatorio, antiálgico, bioestimulante y trófico. Teniendo en cuenta los últimos estudios sobre la terapia láser(37,38,39,40,41):
- Puede ser un agente de fisioterapia complementario para la reducción del dolor a corto plazo(37).
- No existe evidencia que respalde su efecto sobre el dolor a largo plazo y sobre la función.
- No existe evidencia de que sea mejor el láser de alta intensidad (HLTL) que el láser de baja intensidad (HLLL).
- Se necesitan más ensayos de alta calidad para estandarizar los parámetros de irradiación y el protocolo de tratamiento para establecer la eficacia(37).
Ultrasonidos
Utiliza ondas mecánicas con frecuencias muy altas > 16.000 Hz. En rehabilitación se usan frecuencias de 0,75, 1 y 3 MHz. Se utiliza para el tratamiento del dolor, la inflamación/edema, la rigidez articular y las cicatrices.
La evidencia de las revisiones sistemáticas encontradas en la literatura (Safoora et al., 2020; Seco et al., 2011; Soto et al., 2009)(42,43,44) es incierta con respecto al efecto del ultrasonido sobre el dolor y la función en individuos con HDL.
Si bien en la mayor parte del mundo se utiliza actualmente de forma rutinaria, hay pocos ensayos aleatorios de alta calidad y, por tanto, la evidencia actual no apoya su uso en el tratamiento de la HD.
Es probable que el efecto real sea sustancialmente diferente, ya que el ultrasonido parece que es útil en el dolor de la HDL, pero hacen falta más estudios.
Electroterapia
Implica la aplicación de energía eléctrica en el tratamiento para estimular el sistema nervioso. El efecto fundamental es analgésico, aunque tiene otros efectos como relajación muscular. Las formas de electroterapia más utilizadas son la estimulación eléctrica nerviosa transcutánea (TENS) y las corrientes interferenciales (IF).
Aunque hay estudios que han investigado la eficacia de la TENS en el tratamiento del dolor lumbar, no se dispone de evidencia suficiente que respalde su recomendación.
Diversos estudios(45,46), revisiones sistemáticas(47,48) y metaanálisis(49,50) han analizado la eficacia de la TENS frente al placebo en el tratamiento del dolor lumbar. Los resultados indicaron que el efecto de la TENS no era mayor que el placebo (TENS simulado). La TENS solo ha demostrado tener eficacia por encima del placebo a corto plazo, inmediatamente después de la sesión(45,46).
Se han realizado estudios comparando la eficacia de la TENS con el HILT(51), con el ultrasonido(52) y con ejercicios de control motor(53,54). Los resultados indicaron que el láser, el ultrasonido y el ejercicio de estabilización fueron más eficaces que la TENS con respecto al alivio del dolor, la reducción de la discapacidad funcional y la mejora de la activación muscular(51,52,53,54).
Rajfur et al.(55) en 2017 evalúan la influencia de los distintos tratamientos electroterapéuticos individuales (TENS, corrientes IF y corrientes diadinámicas). La investigación demostró que el uso de corriente IF, que penetra más profundamente en los tejidos, resulta en una reducción más eficiente del dolor, así como en una mejora de la capacidad funcional. Las corrientes TENS resultaron útiles, pero no tan eficaces. El uso de corrientes diadinámicas parece ser inútil.
Magnetoterapia
Se basa en la utilización de campos magnéticos pulsados con fines terapéuticos. Sus efectos fundamentales son trófico y antiinflamatorio.
En cuanto a la evidencia en el tratamiento de la HDL, la falta de estudios sólidos no respalda su recomendación, pero se utiliza habitualmente en los servicios de rehabilitación como tratamiento coadyuvante. Esto justifica una mayor investigación.
Taradaj et al. en 2018(56) y Omar Asiza et al. en 2012(57) realizaron un ECA controlado con placebo para evaluar la efectividad de los campos magnéticos en el dolor lumbar y radicular relacionado con la discopatía lumbar, y se determinó que la aplicación de magnetoterapia mejora significativamente el dolor y la capacidad funcional Sin embargo, en el ECA controlado con placebo realizado por Salfinger et al. en 2015(58) para evaluar los efectos de la magnetoterapia en el tratamiento del dolor radicular lumbar en pacientes con HDL, se observaron pocas diferencias estadísticamente significativas entre los grupos de pacientes.
P.B. Lee et al. en 2006(59) y Alzayed et al. en 2020(60) realizaron un ECA controlado con placebo que estudió la efectividad de la terapia electromagnética en pacientes con dolor lumbar crónico. Concluyeron que la magnetoterapia mejoró el dolor y la discapacidad.
Renato Andrade et al. en 2016(61) realizaron una revisión sistemática de ECA para valorar la efectividad de la terapia con magnetoterapia en la mejoría del dolor y de la función en pacientes con patología lumbar. La evidencia de esta revisión demuestra que la magnetoterapia parece ser capaz de aliviar el dolor y mejorar la funcionalidad. Sin embargo, al añadirse a una terapia estándar, no parece aportar ningún beneficio.
X. Xun et al. en 2022(62) realizaron una revisión sistemática para evaluar la efectividad del campo electromagnético sobre el dolor y la función física en pacientes con dolor lumbar. Se observó una diferencia significativa en el alivio del dolor en pacientes con dolor lumbar crónico, mientras que no se observó ninguna diferencia significativa en pacientes con dolor lumbar agudo. Tampoco mejoró la función física en comparación con el tratamiento de control.
Corrientes de alta frecuencia: onda corta (OC), microondas (MO)
Se caracterizan por calentar los tejidos en profundidad. Sus efectos son: analgésico, antiinflamatorio y espasmolítico. Se pueden utilizar tanto de forma continua (efecto térmico) como pulsada (efecto atérmico).
A pesar de lo común de la aplicación de la OC y las MO en el manejo analgésico del dolor lumbar, existen muy pocos estudios y los que hay no son estudios rigurosos que avalen científicamente su efectividad. Tampoco hay estudios comparando ambas terapias. Por lo tanto, no existe evidencia que avale su uso.
Se han encontrado algunos estudios de la OC en el tratamiento del dolor lumbar, que concluyen que la OC mejora el dolor y la capacidad funcional y que la OC pulsada es más efectiva y más segura que la OC continua: Seidi Karasel et al. en 2021(63), Stefano Masiero et al. en 2020(64), M. Shaik Ahmed et al. en 2009(65), M.A. Shakoor et al. en 2008(66), Nora Shield et al. en 2002(67), Mintaze Kerem et al. en 2002(68).
En relación con los estudios de las MO en el tratamiento del dolor lumbar, solo se ha encontrado un estudio realizado por Dilek Durmus et al. en 2014(69). No concluye una mejoría significativa en el grupo de pacientes que ha recibido tratamiento con MO frente al grupo que recibe placebo.
Alessandro Zati et al. en 2018(70) realizan un estudio comparando la eficacia de tratamiento con terapia de calor profundo frente a calor superficial en pacientes con dolor lumbar; concluye que ambas terapias son efectivas en el tratamiento, pero que la terapia de calor profunda tiene una mayor eficacia que la superficial, destacando dentro de estas el uso de la OC.
Acupuntura-Punción seca
La punción seca consiste en la introducción de agujas delgadas y sólidas en un punto gatillo para desactivar el nódulo y reducir el dolor.
La acupuntura forma parte de la medicina tradicional china (MTC). A través de diferentes puntos repartidos por todo el cuerpo, se logra equilibrar el sistema energético del cuerpo humano. Su uso tiene efecto antiinflamatorio y analgésico.
La MTC, en colaboración con la medicina convencional, puede utilizarse para mejorar el dolor y la función en casos de HDL. Sin embargo, esta conclusión debe aplicarse con cautela en la práctica clínica debido a la baja calidad de los estudios. La evidencia respecto a su uso en el tratamiento de la HDL es débil y se necesitan más investigaciones de alta calidad para confirmar sus efectos(71,72,73).
En 2024, Xiaokuan Qin et al. elaboran la primera guía basada en evidencia (GRADE) sobre el tratamiento de la HDL con MTC. En esta guía recomiendan la acupuntura manual, la electroacupuntura y las técnicas de ejercicio chino (taichí)(74).
Educación del paciente
La educación del paciente se considera uno de los elementos clave en el tratamiento de la HDL y para prevenir reagudizaciones del dolor y su paso a la cronicidad. Está recogida en todas las guías de práctica clínica y figura como recomendación sólida en todas las revisiones sistemáticas sobre el tratamiento de la HDL (nivel de evidencia B)(2-4,8,9,11-18,24). Forman parte de la educación al paciente las siguientes recomendaciones:
- Evitar el reposo en cama.
- Mantener el mayor grado de actividad física que le permita el dolor (incluyendo el trabajo) y aumentarla gradualmente.
- Proporcionar información sobre la naturaleza, el diagnóstico, las opciones de tratamiento y el pronóstico de la HDL.
- Dar información positiva y tranquilizadora evitando un lenguaje que fomente el miedo y el pensamiento catastrófico.
- Corregir creencias erróneas en el paciente (lesión grave e irreversible o que el ejercicio le va a hacer daño) y las conductas inadecuadas (kinesofobia o miedo a realizar ejercicio por si le perjudica, reducción del grado de actividad).
- Modificaciones del estilo de vida:
- Peso saludable.
- Descansar bien.
- Mantener un estado de ánimo positivo.
- Ejercicios aeróbicos: caminar, natación, bici estática…
- Ejercicios cuerpo-mente: yoga, taichí…
- Fomentar una rutina de ejercicios de estabilización, potenciación y estiramientos al menos 3-4 días a la semana. Es positivo entregar un folleto con una tabla de ejercicios (Figura 5).
- Dar instrucciones de ergonomía en las distintas actividades de la vida diaria, el trabajo, el sueño…
- Limitar el uso de la faja lumbar.
Conclusiones
Todas las guías expuestas tienen varios puntos en común acerca del tratamiento del dolor lumbar y radicular:
- Evitar el paso a la cronicidad y fomentar el retorno temprano al trabajo y sus actividades previas.
- La actividad física y el ejercicio terapéutico son los pilares fundamentales del tratamiento.
- Se destaca la educación al paciente y la recomendación de mantenerse activo y evitar el reposo en cama.
- Se recomiendan técnicas manuales (manipulaciones, movilizaciones, masajes) como parte de un tratamiento multimodal que incluya ejercicio.
- Se considera la terapia cognitivo-conductual, especialmente para pacientes con factores de riesgo psicosocial y cronicidad.
- Intervenciones pasivas como tracción y uso de termo-electroterapia, a pesar de que se utilizan de forma rutinaria para el control inicial del dolor, la inflamación y la contractura muscular, son generalmente desaconsejadas o no recomendadas, por falta de evidencia, siendo necesario aumentar la investigación clínica.
- Se debe adaptar el tratamiento a las necesidades reales, las preferencias y las capacidades de cada paciente, así como a los conocimientos y las habilidades del terapeuta.
- Se recomienda un enfoque multidisciplinario con terapia combinada.
Se han analizado las distintas técnicas de tratamiento rehabilitador para la HDL y se han identificado tratamientos con evidencia moderada en cuando a la mejoría del dolor, la función y la calidad de vida (educación del paciente, el método McKenzie, la terapia manual y la terapia de ejercicios), terapias con nivel de evidencia débil (tracción vertebral o la punción seca) y otras con nivel de evidencia nula o contradictoria (ultrasonido, láser, electroterapia, termoterapia o magnetoterapia).
Tras esta revisión, se puede concluir que hay evidencia de que la rehabilitación, en el tratamiento de los pacientes con HDL, es eficaz para mejorar el dolor, la función, la discapacidad y la calidad de vida, y, por tanto, salvo signos de alarma, se recomienda como tratamiento inicial frente a la cirugía.
Figuras
Figura 1. Clasificación de la hernia discal lumbar según el tipo de desplazamiento del núcleo pulposo y el porcentaje de resolución de la porción herniada según Rashed et al.: a) 13%; b) 52%; c) 70%; d) 93%.
Figura 2. Términos específicos del método McKenzie: “centralización” (desplazamiento de los síntomas desde la periferia en los miembros inferiores hacia la línea media de la columna), “periferalización” (desplazamiento del dolor lejos de la línea media de la columna o hacia miembros inferiores), “preferencia direccional” (movimiento o postura que provoca la centralización y con ello la disminución o abolición de los síntomas y la mejora del movimiento).
Figura 3. Método McKenzie: fenómeno de movimiento del núcleo pulposo dentro del disco intervertebral, según la posición adoptada y la dirección de los movimientos de la columna: A: en flexión; B: en extensión.
Tablas
Información del artículo
Cita bibliográfica
Autores
Silvia García Gérboles
Servicio de Rehabilitación. Mutua Universal
Responsabilidades éticas
Protección de personas y animales. La autora declara que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. La autora declara que ha seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. La autora declara que en este artículo no aparecen datos de pacientes.
Financiación. La autora declara que este trabajo no ha sido financiado.
Conflicto de interés. La autora declara no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Al Qaraghli MI, De Jesus O. Hernia discal lumbar. En: StatPearls. Treasure Island (FL): StatPearls Publishing; 2025.
-
2Schoenfeld AJ, Weiner BK. Treatment of lumbar disc herniation: Evidence-based practice. Int J Gen Med. 2010;3:209-14.
-
3Kreiner DS, Hwang SW, Easa JE, Resnick DK, Baisden JL, Bess S, et al. North American Spine Society. An evidence-based clinical guideline for the diagnosis and treatment of lumbar disc herniation with radiculopathy. Spine J. 2014;14(1):180-91.
-
4Penchev P, Ilyov IG, Todorov T, Petrov PP, Traykov P. Comprehensive Analysis of Treatment Approaches for Lumbar Disc Herniation: A Systematic Review. Cureus. 2024;16(8):e67899.
-
5Gugliotta M, da Costa BR, Dabis E, Theiler R, Jüni P, Reichenbach S, et al. Surgical versus conservative treatment for lumbar disc herniation: a prospective cohort study. BMJ Open. 2016;6(12):e012938.
-
6Rashed S, Vassiliou A, Starup-Hansen J, Tsang K. Systematic review and meta-analysis of predictive factors for spontaneous regression in lumbar disc herniation. J Neurosurg Spine. 2023;39(4):471-8.
-
7Hu C, Lin B, Li Z, Chen X, Gao K. Spontaneous regression of a large sequestered lumbar disc herniation: a case report and literature review. J Int Med Res. 2021;49(11):3000605211058987.
-
8Campos MD. Lumbar herniated disc: Narrative review on clinical management. Rev Med Clin Condes. 2020;31(5-6):396-403.
-
9Apeldoorn AT, Swart NM, Conijn D, Meerhoff GA, Ostelo RW. Management of low back pain and lumbosacral radicular syndrome: the Guideline of the Royal Dutch Society for Physical Therapy (KNGF). Eur J Phys Rehabil Med. 2024;60(2):292-318.
-
10Hadžić E, Splavski B, Lakičević G. Comparison of early and delayed lumbar disc herniation surgery and the treatment outcome. Med Glas (Zenica). 2021;18(2):456-62.
-
11Luites JWH, Kuijer PPFM, Hulshof CTJ, Kok R, Langendam MW, Oosterhuis T, et al. The Dutch Multidisciplinary Occupational Health Guideline to Enhance Work Participation Among Low Back Pain and Lumbosacral Radicular Syndrome Patients. J Occup Rehabil. 2022;32(3):337-52.
-
12Bailly F, Trouvin AP, Bercier S, Dadoun S, Deneuville JP, Faguer R, et al. Clinical guidelines and care pathway for management of low back pain with or without radicular pain. Joint Bone Spine. 2021;88(6):105-227.
-
13Van Wambeke P, Desomer A, Jonckheer P, Depreitere B. The Belgian national guideline on low back pain and radicular pain: key roles for rehabilitation, assessment of rehabilitation potential and the PRM specialist. Eur J Phys Rehabil Med. 2020;56(2):220-7.
-
14George SZ, Fritz JM, Silfies SP, Schneider MJ, Beneciuk JM, Lentz TA, et al. Interventions for the Management of Acute and Chronic Low Back Pain: Revision 2021. J Orthop Sports Phys Ther. 202151(11):CPG1-CPG60.
-
15Delitto A, George SZ, Van Dillen L, Whitman JM, Sowa G, Shekelle P, et al. Orthopaedic Section of the American Physical Therapy Association. Low back pain. J Orthop Sports Phys Ther. 2012;42(4):A1-57.
-
16Stochkendahl MJ, Kjaer P, Hartvigsen J, Kongsted A, Aaboe J, Andersen M, et al. National Clinical Guidelines for non-surgical treatment of patients with recent onset low back pain or lumbar radiculopathy. Eur Spine J. 2018;27(1):60-75.
-
17De Campos TF. Low back pain and sciatica in over 16s: assessment and management NICE Guideline [NG59]. J Physiother. 2017;63(2):120.
-
18El Melhat AM, Youssef ASA, Zebdawi MR, Hafez MA, Khalil LH, Harrison DE. Non-Surgical Approaches to the Management of Lumbar Disc Herniation Associated with Radiculopathy: A Narrative Review. J Clin Med. 2024;13(4):974.
-
19Cheng YH, Hsu CY, Lin YN. The effect of mechanical traction on low back pain in patients with herniated intervertebral disks: a systemic review and meta-analysis. Clin Rehabil. 2020;34(1):13-22.
-
20Hernández Vio JJ. Efectividad de la terapia de tracción mecánica en la reducción del dolor lumbar en pacientes con hernia de disco: una revisión sistemática y metaanálisis. Rev Ciencia Salud. 2024;8(2).
-
21Amjad F, Mohseni-Bandpei MA, Gilani SA, Ahmad A, Hanif A. Effects of non- surgical decompression therapy in addition to routine physical therapy on pain, range of motion, endurance, functional disability and quality of life versus routine physical therapy alone in patients with lumbar radiculopathy; a randomized controlled trial. BMC Musculoskelet Disord. 2022;23(1):255.
-
22Vanti C, Saccardo K, Panizzolo A, Turone L, Guccione AA, Pillastrini P. The effects of the addition of mechanical traction to physical therapy on low back pain? A systematic review with meta-analysis. Acta Orthop Traumatol Turc. 2023;57(1):3-16.
-
23Bilgilisoy Filiz M, Kiliç Z, Uçkun A, Çakir T, Koldaş Doğan Ş, Toraman NF. Mechanical Traction for Lumbar Radicular Pain: Supine or Prone? A Randomized Controlled Trial. Am J Phys Med Rehabil. 2018;97(6):433-39.
-
24Singh V, Malik M, Kaur J, Kulandaivelan S, Punia S. A systematic review and meta- analysis on the efficacy of physiotherapy intervention in management of lumbar prolapsed intervertebral disc. Int J Health Sci (Qassim). 2021;15(2):49-57.
-
25Varun S, Manoj M, Guru J, Hisar, I. Efficacy of manual therapy interventions in management of lumbar prolapsed intervertebral disc: A pilot randomized controlled trial. Ro J Neurol. 2021;20(3).
-
26Danazumi MS, Nuhu JM, Ibrahim SU, Falke MA, Rufai SA, Abdu UG, et al. Effects of spinal manipulation or mobilization as an adjunct to neurodynamic mobilization for lumbar disc herniation with radiculopathy: a randomized clinical trial. J Man Manip Ther. 2023;31(6):408-20.
-
27Riaz MU, Shah F, Shah SM. Comparación de la movilización espinal con el movimiento de piernas y la técnica de deslizamiento neurodinámico para mejorar la función en el dolor radicular de pierna. JRCRS. 2020;8(1):33-6.
-
28Danazumi MS, Bello B, Yakasai AM, Kaka B. Two manual therapy techniques for management of lumbar radiculopathy: a randomized clinical trial. J Osteopath Med. 2021;121(4):391-400.
-
29Leemann S, Peterson CK, Schmid C, Anklin B, Humphreys BK. Outcomes of acute and chronic patients with magnetic resonance imaging-confirmed symptomatic lumbar disc herniations receiving high-velocity, low-amplitude, spinal manipulative therapy: a prospective observational cohort study with one-year follow-up. J Manipulative Physiol Ther. 2014;37(3):155-63.
-
30Taşkaya B, Taşkent İ, Çakıllı M, Yılmaz Ö. The Effect of Manual Therapy on Psychological Factors and Quality of Life in Lumbar Disc Herniation Patients: A Single Blinded Randomized Clinical Trial. Int J Environ Res Public Health. 2024;21(9):1234.
-
31Hebert JJ, Stomski NJ, French SD, Rubinstein SM. Serious Adverse Events and Spinal Manipulative Therapy of the Low Back Region: A Systematic Review of Cases. J Manipulative Physiol Ther. 2015;38(9):677-91.
-
32Swait G, Finch R. What are the risks of manual treatment of the spine? A scoping review for clinicians. Chiropr Man Therap. 2017;25:37.
-
33Oliphant D. Safety of spinal manipulation in the treatment of lumbar disk herniations: a systematic review and risk assessment. J Manipulative Physiol Ther. 2004;27(3):197-210.
-
34Wang Z, Liu X, Gao K, Tuo H, Zhang X, Liu W. Clinical effects and biological mechanisms of exercise on lumbar disc herniation. Front Physiol. 2024;15:1309663.
-
35Mann SJ, Lam JC, Singh P. McKenzie Back Exercises. 2023. In: StatPearls. Treasure Island (FL): StatPearls Publishing; 2025.
-
36Rodríguez B, Martínez A, Carballo L, Senín FJ, Paseiro G, Raposo l. Evidencia en el manejo del dolor de espalda crónico con el método McKenzie. Rev Iberoam Fisioter Kinesiol. 2009;12(2):73-83.
-
37Alayat MSM, Alshehri MA, Shousha TM, Abdelgalil AA, Alhasan H, Khayyat OK, et al. The effectiveness of high intensity laser therapy in the management of spinal disorders: A systematic review and meta-analysis. J Back Musculoskelet Rehabil. 2019;32(6):869-84.
-
38Glazov G, Yelland M, Emery J. Low-level laser therapy for chronic non-specific low back pain: a meta-analysis of randomised controlled trials. Acupunct Med. 2016;34(5):328-41.
-
39Abdildin Y, Tapinova K, Jyeniskhan N, Viderman D. High-intensity laser therapy in low back pain management: a systematic review with meta-analysis. Lasers Med Sci. 2023;38(1):166.
-
40Taradaj J, Rajfur K, Shay B, Rajfur J, Ptaszkowski K, Walewicz K, et al. Photobiomodulation using high- or low-level laser irradiations in patients with lumbar disc degenerative changes: disappointing outcomes and remarks. Clin Interv Aging. 2018;13:1445-55.
-
41Huang Z, Ma J, Chen J, Shen B, Pei F, Kraus VB. The effectiveness of low-level laser therapy for nonspecific chronic low back pain: a systematic review and meta-analysis. Arthritis Res Ther. 2015;17:360.
-
42Ebadi S, Ansari NN, Naghdi S, Jalaei S, Sadat M, Bagheri H, et al. The effect of continuous ultrasound on chronic non-specific low back pain: a single blind placebo- controlled randomized trial. BMC Musculoskelet Disord. 2012;13:192.
-
43Soto E, García LA, De León FJ, García AM, Garcés MM, López J, et al. Revisión sistemática sobre la efectividad y coste-efectividad de los ultrasonidos en el tratamiento del dolor vertebral de origen mecánico. Plan de Calidad para el Sistema Nacional de Salud del Ministerio de Sanidad y Política Social. Servicio de Evaluación del Servicio Canario de la Salud; 2009. Informes de Evaluación de Tecnologías Sanitarias: SESCS N.º 2007/09.
-
44Seco J, Kovacs FM, Urrutia G. La eficacia, seguridad, efectividad y costo-efectividad de las terapias de ultrasonido y ondas de choque para el dolor lumbar: una revisión sistemática. Spine J. 2011;11(10):966-77.
-
45Facci LM, Nowotny JP, Tormem F, Trevisani VF. Effects of transcutaneous electrical nerve stimulation (TENS) and interferential currents (IFC) in patients with nonspecific chronic low back pain: randomized clinical trial. Sao Paulo Med J. 2011;129(4):206-16.
-
46Cheing GL, Hui-Chan CW. Transcutaneous electrical nerve stimulation: nonparallel antinociceptive effects on chronic clinical pain and acute experimental pain. Arch Phys Med Rehabil. 1999;80(3):305-12.
-
47Milne S, Welch V, Brosseau L, Saginur M, Shea B, Tugwell P, Wells G. Transcutaneous electrical nerve stimulation (TENS) for chronic low back pain. Cochrane Database Syst Rev. 2001;(2):CD003008.
-
48Khadilkar A, Odebiyi DO, Brosseau L, Wells GA. Transcutaneous electrical nerve stimulation (TENS) versus placebo for chronic low-back pain. Cochrane Database Syst Rev. 2008;2008(4):CD003008.
-
49Wu LC, Weng PW, Chen CH, Huang YY, Tsuang YH, Chiang CJ. Literature Review and Meta-Analysis of Transcutaneous Electrical Nerve Stimulation in Treating Chronic Back Pain. Reg Anesth Pain Med. 2018;43(4):425-33.
-
50Brosseau L, Milne S, Robinson V, Marchand S, Shea B, Wells G, Tugwell P. Efficacy of the transcutaneous electrical nerve stimulation for the treatment of chronic low back pain: a meta-analysis. Spine (Phila Pa 1976). 2002;27(6):596-603.
-
51Ozkaraoglu DK, Tarakci D, Algun ZC. Comparison of two different electrotherapy methods in low back pain treatment. J Back Musculoskelet Rehabil. 2020;33(2):193-9.
-
52Ariel E, Levkovitz Y, Goor-Aryeh I, Motti R. The effects of TENS, interferential stimulation, and combined interferential stimulation and pulsed ultrasound on patients with disc herniation-induced radicular pain. J Back Musculoskelet Rehabil. 2022;35(2):363-71.
-
53Ramos LAV, Callegari B, França FJR, Magalhães MO, Burke TN, Carvalho E, et al. Comparison Between Transcutaneous Electrical Nerve Stimulation and Stabilization Exercises in Fatigue and Transversus Abdominis Activation in Patients With Lumbar Disk Herniation: A Randomized Study. J Manipulative Physiol Ther. 2018;41(4):323-31.
-
54França FJR, Callegari B, Ramos LAV, Burke TN, Magalhães MO, Comachio J, et al. Motor Control Training Compared With Transcutaneous Electrical Nerve Stimulation in Patients With Disc Herniation With Associated Radiculopathy: A Randomized Controlled Trial. Am J Phys Med Rehabil. 2019;98(3):207-14.
-
55Rajfur J, Pasternok M, Rajfur K, Walewicz K, Fras B, Bolach B, et al. Efficacy of Selected Electrical Therapies on Chronic Low Back Pain: A Comparative Clinical Pilot Study. Med Sci Monit. 2017;23:85-100.
-
56Taradaj J, Ozon M, Dymarek R, Bolach B, Walewicz K, Rosińczuk J. Impact of selected magnetic fields on the therapeutic effect in patients with lumbar discopathy: A prospective, randomized, single-blinded, and placebo-controlled clinical trial. Adv Clin Exp Med. 2018;27(5):649-66.
-
57Omar AS, Awadalla MA, El-Latif MA. Evaluation of pulsed electromagnetic field therapy in the management of patients with discogenic lumbar radiculopathy. Int J Rheum Dis. 2012;15(5):e101-8.
-
58Salfinger H, Salomonowitz G, Friedrich KM, Hahne J, Holzapfel J, Friedrich M. Nuclear magnetic resonance therapy in lumbar disc herniation with lumbar radicular syndrome: effects of the intervention on pain intensity, health-related quality of life, disease-related disability, consumption of pain medication, duration of sick leave and MRI analysis. Eur Spine J. 2015;24(6):1296-308.
-
59Lee PB, Kim YC, Lim YJ, Lee CJ, Choi SS, Park SH, et al. Efficacy of pulsed electromagnetic therapy for chronic lower back pain: a randomized, double-blind, placebo-controlled study. J Int Med Res. 2006;34(2):160-7.
-
60Alzayed KA, Alsaadi SM. Efficacy of Pulsed Low-Frequency Magnetic Field Therapy on Patients with Chronic Low Back Pain: A Randomized Double-Blind Placebo-Controlled Trial. Asian Spine J. 2020;14(1):33-42.
-
61Andrade R, Duarte H, Pereira R, Lopes I, Pereira H, Rocha R, et al. Pulsed electromagnetic field therapy effectiveness in low back pain: A systematic review of randomized controlled trials. Port Biomed J. 2016;1(5):156-63.
-
62Sun X, Huang L, Wang L, Fu C, Zhang Q, Cheng H, et al. Efficacy of pulsed electromagnetic field on pain and physical function in patients with low back pain: A systematic review and meta-analysis. Clin Rehabil. 2022;36(5):636-49.
-
63Karasel S, Oncel S, Sonmez I. The Effect of Short-Wave Diathermy and Exercise on Depressive Affect in Chronic Low Back Pain Patients. Med Arch. 2021;75(3):216-20.
-
64Masiero S, Pignataro A, Piran G, Duso M, Mimche P, Ermani M, Del Felice A. Short-wave diathermy in the clinical management of musculoskeletal disorders: a pilot observational study. Int J Biometeorol. 2020;64(6):981-8.
-
65Ahmed MS, Shakoor MA, Khan AA. Evaluation of the effects of shortwave diathermy in patients with chronic low back pain. Bangladesh Med Res Counc Bull. 2009;35(1):18-20.
-
66Shakoor MA, Rahman MS, Moyeenuzzaman M. Effects of deep heat therapy on the patients with chronic low back pain. Mymensingh Med J. 2008;17(2 Suppl):S32-8.
-
67Shields N, Gormley J, O’Hare N. Short-wave diathermy: current clinical and safety practices. Physiother Res Int. 2002;7(4):191-202.
-
68Kerem M, Yigiter K. Effects of continuous and pulsed short-wave diathermy in low back pain. Pain Clin. 2002;14(1):55-9.
-
69Durmus D, Ulus Y, Alayli G, Akyol Y, Bilgici A, Yazicioglu K, Kuru O. Does microwave diathermy have an effect on clinical parameters in chronic low back pain? A randomized-controlled trial. J Back Musculoskelet Rehabil. 2014;27(4):435-43.
-
70Zati A, Cavazzuti L, Colori BCM, Benedetti MG. Deep heating therapy via MF radiowaves versus superficial heating therapy in the treatment of nonspecific chronic low back pain: A double blind randomized trial. J Back Musculoskelet Rehabil. 2018;31(5):963-71.
-
71Kim T, Kim H, Shin WC, Cho JH, Song MY, Chung WS. Multiple traditional Chinese medicinal approaches in collaboration with conservative conventional medicine for lumbar herniated intervertebral discs: A systematic review and meta-analysis. Medicine (Baltimore). 2023;102(12):e33353.
-
72Tang S, Mo Z, Zhang R. Acupuncture for lumbar disc herniation: a systematic review and meta-analysis. Acupunct Med. 2018;36(2):62-70.
-
73Sun J, Wang Y, Zhang Z, Cao H, Wang P, Zhao M, et al. [Effects of needling depth on clinical efficacy of lumbar disc herniation: a systematic review]. Zhongguo Zhen Jiu. 2017;37(9):1015-20.
-
74Qin X, Sun K, Xu W, Gao J, Jiang H, Chen W, et al. An evidence-based guideline on treating lumbar disc herniation with traditional Chinese medicine. J Evid Based Med. 2024;17(1):187-206.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- La hernia discal lumbar: abordaje multidisciplinario
- Enfoque inicial de la hernia discal lumbar. ¿Qué hay que hacer y qué no?
- Papel de la fibrosis peridural en el dolor postoperatorio
- Tratamiento quirúrgico de la hernia discal lumbar: indicaciones, momento, técnicas y resultados
- Tratamiento rehabilitador de la hernia discal lumbar. Evidencia científica
- Porque no todo es una hernia discal… A propósito de un caso clínico
- Cuando la hernia discal no explica todo: un caso clínico
Más en PUBMED
Más en Google Scholar


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.