Osteotomía proximal del primer metatarsiano para hallux valgus, severos. Nuestra experiencia
Proximal osteotomy in severe hallux valgus. Our experience
Resumen:
Introducción: la osteotomía proximal del primer metatarsiano está indicada en pacientes afectos de hallux valgus con ángulo intermetatarsiano superior a 15°. El objetivo es evaluar nuestros resultados en los pacientes intervenidos con esta técnica y la búsqueda en la bibliografía de otras alternativas.
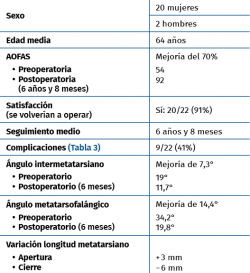
Material y método: durante un intervalo de 10 años (enero de 2008 a diciembre de 2017) se han intervenido 22 pacientes con osteotomías proximales: 15 de apertura medial y 7 de cierre lateral. La osteosíntesis se ha realizado mediante el uso de placa, excepto en 5 casos de cierre lateral, en los que se utilizaron 2 tornillos. La cirugía ha sido ambulatoria y con carga inmediata con zapato rígido. Para valorar los resultados se ha utilizado la escala de la American Orthopaedic Foot and Ankle Society (AOFAS) y la medición radiográfica del ángulo intermetatarsal, comparándose los resultados entre los obtenidos antes de la cirugía y a los 6 meses de la intervención en el caso del ángulo intermetatarsal y a los 6 años y 8 meses en el caso de la AOFAS.
Resultados: los ángulos intermetatarsales han pasado de una media de 19° a una media de 11,7° (mejoría promedio de 7,3°) y la AOFAS ha pasado de 54 a 92 (mejoría promedio del 70%), con un seguimiento medio de 6 años y 8 meses. Además, ha existido un alargamiento del metatarsiano de 3 mm en las osteotomías de apertura y una disminución de 6 mm en las osteotomías de cierre. Entre las complicaciones destaca la pérdida de corrección en 2 pacientes y la rigidez posquirúrgica presente en 5 pacientes sometidos a osteotomía de apertura.
Conclusiones: en los ángulos intermetatarsales superiores a 15° está indicada la osteotomía proximal con buenos resultados. No obstante, los resultados con osteotomías diafisarias de tipo Scarf en la literatura son comparables, con un menor grado de complejidad y un mayor nivel de experiencia en la técnica (cirugías mucho más frecuentes). Por ello, consideramos la osteotomía de Scarf como indicación principal para este tipo de hallux valgus en nuestro centro.
Abstract:
Introduction: the standard indication for patients with hallux with an intermetatarsal angle greater than 15° is the metatarsal proximal osteotomy. Our aim is to assess our results in patients intervened with this technique and a bibliographical research of other alternatives.
Material and method: during a 10 year interval (January 2008 to December 2017) 22 patients were intervened with proximal osteotomies: 15 medial opening and 7 lateral closure. Stability was accomplished with a plate in all of them but 5 lateral closure in which screws were used. The surgical procedure was carried out as an ambulatory surgical procedure and with immediate weight bearing and rigid shoe. To assess outcomes American Orthopaedic Foot and Ankle Society (AOFAS) score and radiographical measurement of intermetatarsal angle were used, comparing the results between presurgical and 6 months postsurgical measurements in intermetatarsal angle, and presurgical and 6 years and 8 months in the AOFAS score.
Results: intermetatarsals angles went from 19 to 11,7° (improvement of 7,3°) and the AOFAS went from 54 to 92 (improvement of 70%) with a median follow-up of 6 years and 8 months. Besides, a 3 mm metatarsal elongation was found in medial opening osteotomies and a 6 mm decrease metatarsal length was found in lateral closures ones. Among other complications, we can highlight 2 patients with a loss of correction and 5 cases of postsurgical rigidity in the open osteotomies.
Conclusions: with intermetatarsal angles greater than 15°, a proximal osteotomy is indicated with good results. Nevertheless, the results with diaphyseal osteotomies, as Scarf, are similar in bibliography with a lesser degree of complexity and a higher level of experience, as they are much more frequent surgeries. This is the reason why we consider Scarf osteotomy first indication of this osteotomies in our center.
Introducción
La corrección del hallux valgus con ángulos intermetarsianos elevados precisa de estrategias quirúrgicas que pueden no ser las habituales(1). Ya en 1923 Trethwan describió la primera osteotomía de apertura proximal como método de corrección(2). Y en los años noventa, Mann et al.(3,4) y Sammarco et al.(5), entre otros, publicaron la osteotomía proximal en chevron(4,5,6,7,8,9,10).
En la actualidad, se han descrito muchas osteotomías proximales que tienen indicaciones y dificultades específicas: curva, chevron, biplanar de cierre, oblicua, lateral de cierre, de apertura medial(11,12,13)…
El punto de corte teórico en la indicación de las osteotomías proximales se establece en muchos artículos a partir de los 15° de ángulo intermetatarsiano(1,9,14,15), dejando las osteotomías diafisarias y distales para ángulos inferiores.
En un estudio comparativo entre osteotomía proximal (30 pies) y osteotomía de Scarf (30 pies), la escala de la American Orthopaedic Foot and Ankle Society (AOFAS) no muestra diferencias comparativas, el ángulo PASA (proximal articular seet angle) mejora de 17,3 a 11,8° en la osteotomía proximal y de 16,2 a 9,3° en el Scarf. Por último, en los 2 grupos, al realizar la comparativa de ángulos entre las 6 semanas postoperatorias y al año, se ve una pérdida de corrección similar(16).
Se puede considerar el primer metatarsiano como un sistema integrado en una palanca de segundo grado donde tenemos un fulcro, que es la parte inferior de la cabeza del metatarsiano que contacta con el suelo, una fuerza y una resistencia situadas a nivel proximal del hueso. Si el sistema es rígido (es decir, osteotomías bien sintetizadas), no hay alteración de este, pero, si existe un fracaso en la osteotomía, el comportamiento según sea esta proximal o distal es muy distinto atendiendo a la ley de palancas. Esta ley indica la fuerza que se precisa para romper el sistema y depende de la distancia al fulcro: si la osteotomía es cercana al fulcro, se precisa mucha fuerza para hacerla fracasar, pero si es lejana a este (osteotomía proximal), es suficiente una fuerza mucho menor.
Con cálculos trigonométricos se puede establecer in vitro el desplazamiento dorsal en el plano sagital cuando falla la osteotomía y es mucho mayor en las osteotomías proximales que en las distales.
El objetivo del artículo es el estudio de los pacientes a los que se ha realizado una técnica proximal por hallux valgus moderado-severo. Se pretende analizar los resultados y las complicaciones de la técnica, así como realizar una actualización bibliográfica.
Material y método
El presente trabajo consiste en una revisión retrospectiva de pacientes operados por hallux valgus en nuestro centro en un periodo de 10 años, comprendido entre el 1 de enero de 2008 y el 31 de diciembre de 2017.
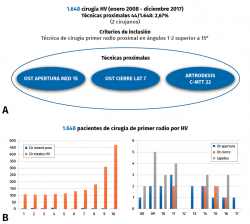
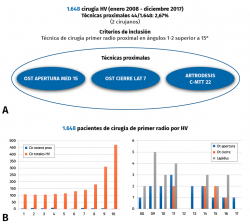
Se han llevado a cabo un total de 1.648 cirugías, de las cuales 44, un 2,67%, han sido cirugías proximales del primer metatarsiano: 15 osteotomías de apertura medial, 7 osteotomías de cierre lateral y 22 artrodesis cuneometatarsianas (Lapidus).
Los criterios de inclusión para la realización del estudio han sido: un ángulo intermetatarsiano superior a 15° a los cuales se les realizó una osteotomía proximal.
Para el objetivo del estudio, el único criterio clínico ha sido la realización de artrodesis en lugar de osteotomía.
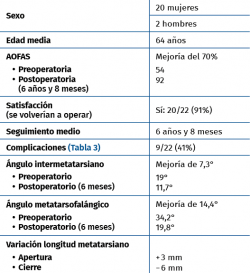
La valoración clínica se realizó mediante la escala de la AOFAS preoperatoria y postoperatoria en el momento de realizar este estudio (por tanto, con una media de 6 años y 8 meses). Esta escala fue desarrollada por la Sociedad Americana de Pie y Tobillo en 1994(17) e incluye 3 categorías diferentes, una de dolor (hasta 40 puntos), una de función (hasta 45 puntos) y una de alineación (hasta 15 puntos), obteniéndose un resultado sobre 100 puntos totales, donde 0 supone la mayor incapacidad y 100 la función normal(18).
Respecto a la valoración radiográfica, esta consistió en la medición del ángulo intermetatarsiano (ángulo entre el primer y el segundo metatarsianos) preoperatorio y postoperatorio final, a los 6 meses de la intervención, mediante una radiografía anteroposterior en carga en todos los casos.
Además, transcurridos esos 6 meses se valoraron las complicaciones, entendiendo como tales la rigidez articular (pérdida de movimiento de la articulación metatarsofalángica del hallux respecto al previo a la cirugía, medido mediante goniómetro) y la pérdida de corrección angular radiográfica. No se consideró complicación la hipocorrección, es decir, aquellos pacientes en los que no se consiguió un ángulo intermetatarsiano de 9° posquirúrgico, si no hizo necesaria una cirugía de rescate.
Se debe tener en cuenta que la realización de una técnica u otra no ha dependido solo del ángulo intermetatarsiano y, por ello, la distribución de frecuencias no guarda una relación lineal. Así, mientras las cirugías totales de hallux valgus que se realizaban iban aumentando con el tiempo, esto no se acompañaba de un aumento proporcional de las técnicas proximales (Figura 1).
La cirugía se realiza con raquianestesia o bloqueo locorregional de la pierna, acompañados de isquemia distal a la rodilla, y consiste en un primer tiempo de partes blandas distales (buniectomía, sección aductor, plicatura capsular final) y osteotomía proximal (cierre o apertura) con sierra oscilante. Después, se intenta una osteoclasia sin desplazamiento para, posteriormente, forzar la posición de flexión plantar del primer metatarsiano ayudándose, si es preciso, de una fijación transitoria con una aguja de Kirschner (entre el primer y el segundo metatarsiano). Para la síntesis, se utiliza una placa de escalón en las osteotomías de apertura y 2 tornillos de 2,6 mm en las de cierre (excepto en 2 casos en los que se utilizaron placas). Por último, se coloca vendaje estándar de antepié permitiendo la carga inmediata con zapato ortopédico rígido plano sin tacón durante 6 semanas. Los detalles postoperatorios se indican en la Tabla 1.
Resultados
Se han realizado 22 osteotomías proximales (15 de apertura y 7 de cierre). La puntuación de la AOFAS preoperatoria de estos pacientes era de 54, aumentando a 92 en el control realizado en el momento de la revisión (6 años y 8 meses de media); esto supone un incremento del 70%. Radiográficamente, el ángulo intermetatarsiano prequirúrgico medio era de 19° y el posquirúrgico medio era de 11,7°; por tanto, una corrección media de 7,3°. Además, ha existido un alargamiento del metatarsiano de 3 mm en las osteotomías de apertura y una disminución de 6 mm en las osteotomías de cierre (Tabla 2).
Ninguno de los pacientes que presentaron hipocorrección precisaron tratamiento de rescate, por lo que, como complicaciones, mostradas en la Tabla 3, destacan 2 casos de pérdida de corrección radiográfica sin repercusión clínica, 2 dehiscencias de la herida (resolución con cura tópica), 2 protrusiones del material de osteosíntesis, que precisaron de la retirada del mismo, y 5 casos, de los 15 con osteotomía de apertura, de rigidez posquirúrgica de la articulación metatarsofalángica del hallux.
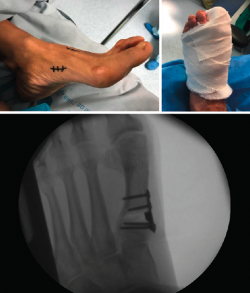
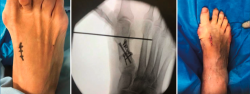
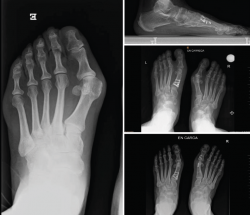
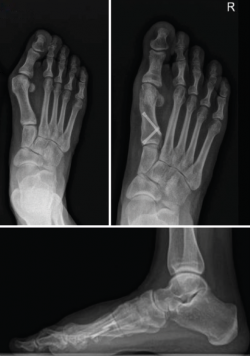
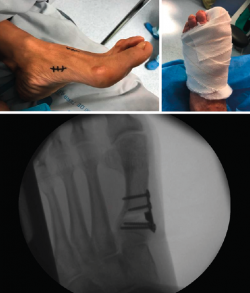
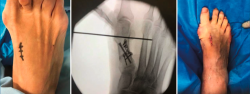
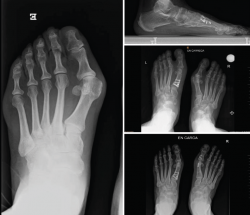
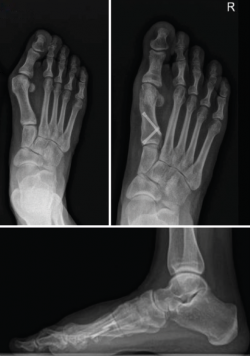
No se objetivó ningún caso de metatarsalgia de transferencia ni de pseudoartrosis. En las Figuras 2 y 3 se pueden ver detalles quirúrgicos de las osteotomías de apertura y cierre.
Discusión
Al comparar los resultados de las osteotomías proximales con las diafisarias y/o distales en la literatura, no existen diferencias en cuanto a dolor y función en hallux valgus moderados-graves, pero sí una mayor capacidad de corrección del ángulo intermetatarsal en las osteotomías proximales(19,20,21,22,23,24,25).
Las osteotomías proximales son más exigentes técnicamente y tienen más complicaciones potenciales(26,27). Existe pérdida de corrección radiológica a los 6 meses (siendo más pronunciada en las primeras 6 semanas después de la cirugía)(28).
La síntesis rígida de la osteotomía es básica para evitar complicaciones. En este sentido, la síntesis con agujas de Kirschner es la menos rígida, seguida de los tornillos, siendo la más estable la de la placa. La síntesis con tornillos en caso de osteoporosis puede ser precaria, recomendándose la estabilización con placa en estos casos(27).
Si falla la síntesis, se produce una pérdida de corrección con ascenso de la cabeza y una metatarsalgia de transferencia. Esta consolidación viciosa se produce en un 17%, según algunos autores(27). Según H. J. Trnka et al., en 114 osteotomías curvas se observó un 9% con elevación del primer metatarsiano, sin repercusión clínica significativa, mientras que en 72 osteotomías en chevron proximales encontraron únicamente 1 elevación(29). Por su parte, R. Zettl et al. realizaron 60 osteotomías de cierre encontrando un 25% de los casos con elevación(30).
Para solucionar el desplazamiento dorsal de la cabeza posquirúrgico, se debe realizar según Jones una nueva osteotomía (dorsal de apertura) y posteriormente aplicar un yeso en descarga durante 4 semanas(29,31).
Otra complicación frecuente es la metatarsalgia de transferencia: Brodsky et al. publican 5 metatarsalgias en 43 osteotomías curvas(32), Very et al. 2 metatarsalgias en 37 osteotomías curvas(33) y Trnka 14 metatarsalgias en 60 osteotomías de cierre(29).
Existen estudios que indican que la longitud metatarsal varía a pesar de que la diferencia no es significativa (en osteotomías de apertura y cierre)(28,29,30,31,32,33).
Se ha indicado que con las osteotomías que alargan el metatarsiano el balance articular de la metatarsofalángica decrece 6,4°, pero clínica y estadísticamente no es significativo y la valoración global de satisfacción es alta(34).
Sin embargo, en nuestra opinión el aumento de longitud del primer metatarsiano en las osteotomías de apertura de nuestra serie puede haber condicionado la disminución del balance articular, siendo este uno de los factores que ha motivado el abandono de esta técnica en nuestro centro.
En las Figuras 4 y 5 se muestra un ejemplo intervenido de osteotomía de apertura y cierre.
Nosotros, de acuerdo con G. W. Law et al.(35), realizamos muchas más osteotomías diafisarias (Scarf) de las que estarían indicadas teóricamente por los ángulos preoperatorios, debido a que los resultados con esta técnica son similares con un menor grado de complejidad y una mayor curva de aprendizaje, puesto que está indicada para deformidades menores y, por tanto, más frecuentes. De manera similar, Xiong et al., en 2019, plantean la opción de añadir cirugía de partes blandas a la osteotomía de Scarf en el caso de deformidades severas; no obstante, concluyen resultados similares a la osteotomía aislada(36). Por último, se resalta en todos los estudios mencionados, así como en el de Parra Téllez et al., que la osteotomía de Scarf permite desplazamientos muy elevados y, por tanto, es apta para corregir ángulos intermetatarsianos inferiores a 25°(35,36,37).
Además de lo señalado hasta ahora, las osteotomías diafisarias permiten mejorar el ángulo PASA, mientras que, por la propia técnica de las osteotomías proximales, sería preciso realizar una doble osteotomía para poder corregirlo(38).
Por todas estas razones, las osteotomías proximales han visto reducida su indicación con el paso del tiempo, siendo sustituidas por las osteotomías diafisarias, especialmente por la osteotomía de Scarf.
Conclusiones
Las osteotomías proximales son técnicas complejas que permiten corregir ángulos intermetatarsales elevados (de más de 15°) con resultados aceptables en nuestro estudio.
Sin embargo, basándonos en nuestra experiencia y de acuerdo con la evidencia expuesta, las osteotomías diafisarias permiten la corrección de hallux valgus moderados-severos y, además, se trata de técnicas más utilizadas y con más versatilidad, por lo que la experiencia de nuestros cirujanos de pie y tobillo es mucho mayor, con mejores resultados y una menor tasa de complicaciones. Todo esto ha conducido al abandono de las técnicas proximales en casi todos nuestros pacientes, sustituyéndolas por la osteotomía diafisaria de Scarf.
Tablas
Figuras
Figura 4. Caso clínico de osteotomía de apertura medial (radiología preoperatoria y control a los 6 años y 8 meses).
Información del artículo
Cita bibliográfica
Autores
Jordi Gasch Blasi
Unidad de Cirugía de Pie y Tobillo. Consorci Sanitari de Terrassa. Barcelona
Luis Oraá López
Residente de Cirugía Ortopédica y Traumatología. Consorci Sanitari de Terrassa. Barcelona
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes y que todos los pacientes incluidos en el estudio han recibido información suficiente y han dado su consentimiento informado por escrito para participar en dicho estudio.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Thomas M, Jordan M. Proximale Korrekturosteotomie. Der Orthopäde. 2017;46(5):414-23.
-
2Trethowan H. Hallux valgus. En: Choyce CC. A system of surgery. New York: Hoeber; 1923.
-
3Mann RA. Distal soft tissue procedure and proximal metatarsal osteotomy for correction of hallux valgus deformity. Orthopedics. 1990 Sep;13(9):1013-8.
-
4Mann RA, Rudicel S, Graves SC. Repair of hallux valgus with a distal soft-tissue procedure and proximal metatarsal osteotomy. A long-term follow-up. J Bone Joint Surg Am. 1992 Jan;74(1):124-9.
-
5Sammarco GJ, Conti SF. Proximal Chevron metatarsal osteotomy: single incision technique. Foot Ankle. 1993 Jan;14(1):44-7.
-
6Easley ME, Trnka HJ. Current concepts review: hallux valgus part II: operative treatment. Foot Ankle Int. 2007 Jun;28(6):748-58.
-
7Coughlin MJ. Hallux valgus. J Bone Joint Surg Am. 1996 Jun;78(6):932-66.
-
8Badekas A, Georgiannos D, Lampridis V, Bisbinas I. Proximal opening wedge metatarsal osteotomy for correction of moderate to severe hallux valgus deformity using a locking plate. Int Orthop. 2013 Sep;37(9):1765-70.
-
9Schuh R, Willegger M, Holinka J, Ristl R, Windhager R, Wanivenhaus AH. Angular correction and complications of proximal first metatarsal osteotomies for hallux valgus deformity. Int Orthop. 2013 Sep;37(9):1771-80.
-
10Castaneda DA, Myerson MS, Neufeld SK. The Ludloff osteotomy: a review of current concepts. Int Orthop. 2013 Sep;37(9):1661-8.
-
11Easley ME, Kiebzak GM, Davis WH, Anderson RB. Prospective, randomized comparison of proximal crescentic and proximal chevron osteotomies for correction of hallux valgus deformity. Foot Ankle Int. 1996 Jun;17(6):307-16.
-
12Thordarson DB, Leventen EO. Hallux valgus correction with proximal metatarsal osteotomy: two-year follow-up. Foot Ankle. 1992;13:321-6.
-
13Trnka HJ, Parks BG, Ivanic G, Chu IT, Easley ME, et al. Six first metatarsal shaft osteotomies: mechanical and immobilization comparisons. Clin Orthop Relat Res. 2000 Dec;(381):256-65.
-
14Wanivenhaus A, Bock P, Gruber F, Ivanic G, Klein C, Siorpaes R, et al. Deformitätsassoziierte Behandlung des Hallux-valgus-Komplexes. Der Orthopäde. 2009;38(11):1117-26.
-
15Viladot A, Viladot R. 20 lecciones sobre patología del pie. Barcelona; 2009.
-
16Sahin N, Cansabuncu G, Çevik N, Türker O, Özkaya G, Özkan Y. A randomized comparison of the proximal crescentic osteotomy and rotational scarf osteotomy in the treatment of hallux valgas. Acta Orthop Traumatol Turc. 2018;52(4):261-6.
-
17Kitaoka HB, Alexander IJ, Adelaar RS, Nunley JA, Myerson MS, Sanders M. Clinical rating systems for the ankle-hindfoot, midfoot, hallux, and lesser toes. Foot Ankle Int. 1994 Jul;15(7):349-53.
-
18Cöster MC, Rosengren BE, Bremander A, Brudin L, Karlsson MK. Comparison of the Self-reported Foot and Ankle Score (SEFAS) and the American Orthopedic Foot and Ankle Society Score (AOFAS). Foot Ankle Int. 2014 Oct;35(10):1031-6.
-
19Randhawa S, Pepper D. Radiographic evaluation of hallux valgus treated with opening wedge osteotomy. Foot Ankle Int. 2009 May;30(5):427-31.
-
20Shurnas PS, Watson TS, Crislip TW. Proximal first metatarsal opening wedge osteotomy with a low profile plate. Foot Ankle Int. 2009 Sep;30(9):865-72.
-
21Sammarco GJ, Russo-Alesi FG. Bunion correction using proximal chevron osteotomy: a single-incision technique. Foot Ankle Int. 1998 Jul;19(7):430-7.
-
22Hardy RH, Clapham JC. Observations on hallux valgus; based on a controlled series. J Bone Joint Surg Br. 1951 Aug;33-B(3):376-91.
-
23Garrido IM, Rubio ER, Bosch MN, González MS, Paz GB, Llabrés AJ. Scarf and Akin osteotomies for moderate and severe hallux valgus: clinical and radiographic results. Foot Ankle Surg. 2008;14(4):194-203.
-
24Lee WC, Kim YM. Correction of hallux valgus using lateral soft-tissue release and proximal Chevron osteotomy through a medial incision. J Bone Joint Surg Am. 2007 Oct;89 Suppl 3:82-9.
-
25Choi WJ, Yoon HK, Yoon HS, Kim BS, Lee JW. Comparison of the proximal chevron and Ludloff osteotomies for the correction of hallux valgus. Foot Ankle Int. 2009 Dec;30(12):1154-60.
-
26Sammarco GJ, Idusuyi OB. Complications after surgery of the hallux. Clin Orthop Relat Res. 2001 Oct;(391):59-71.
-
27Schuh R, Hofstaetter JG, Benca E, Willegger M, von Skrbensky G, Zandieh S, et al. Biomechanical analysis of two fixation methods for proximal chevron osteotomy of the first metatarsal. Int Orthop. 2014 May;38(5):983-9.
-
28Mittag F, Leichtle U, Meisner C, Ipach I, Wülker N, Wünschel M. Proximal metatarsal osteotomy for hallux valgus: an audit of radiologic outcome after single screw fixation and full postoperative weightbearing. J Foot Ankle Res. 2013 May 31;6:22.
-
29Trnka HJ, Mühlbauer M, Zembsch A, Hungerford M, Ritschl P, Salzer M. Basal closing wedge osteotomy for correction of hallux valgus and metatarsus primus varus: 10- to 22-year follow-up. Foot Ankle Int. 1999 Mar;20(3):171-7.
-
30Zettl R, Trnka HJ, Easley M, Salzer M, Ritschl P. Moderate to severe hallux valgus deformity: correction with proximal crescentic osteotomy and distal soft-tissue release. Arch Orthop Trauma Surg. 2000;120(7-8):397-402.
-
31Jones C, Coughlin M, Villadot R, Golanó P. Proximal crescentic metatarsal osteotomy: the effect of saw blade orientation on first ray elevation. Foot Ankle Int. 2005 Feb;26(2):152-7.
-
32Brodsky JW, Beischer AD, Robinson AH, Westra S, Negrine JP, Shabat S. Surgery for hallux valgus with proximal crescentic osteotomy causes variable postoperative pressure patterns. Clin Orthop Relat Res. 2006 Feb;443:280-6.
-
33Okuda R, Kinoshita M, Morikawa J, Jotoku T, Abe M. Surgical treatment for hallux valgus with painful plantar callosities. Foot Ankle Int. 2001 Mar;22(3):203-8.
-
34Chuckpaiwong B. Comparing proximal and distal metatarsal osteotomy for moderate to severe hallux valgus. Int Orthop. 2012 Nov;36(11):2275-8.
-
35Law GW, Tay KS, Lim JWS, Zhang KT, Seng C, Yeo NEM, et al. Effect of Severity of Deformity on Clinical Outcomes of Scarf Osteotomies. Foot Ankle Int. 2020 Jun;41(6):705-13.
-
36Xiong Y, Shen B, Hao C, Xiao K, Wang J, Fang Z. Transfer of abductor hallucis tendon combined with scarf osteotomy versus single scarf osteotomy in moderate to severe hallux valgus deformity: a comparative retrospective cohort study. BMC Musculoskelet Disord. 2019 Oct 20;20(1):455.
-
37Parra-Téllez P, López-Gavito E, Gómez-Carlin L, Ortiz-Garza J, Vázquez-Escamilla J. Modificación de la osteotomía de Scarf para el tratamiento del hallux valgus: Experiencia en el Instituto Nacional de Rehabilitación. Acta Ortop Mex. 2013;27(5):339-44.
-
38Lim JB, Huntley JS. Revisional surgery for hallux valgus with serial osteotomies at two levels. ScientificWorldJournal. 2011 Mar 22;11:657-61.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Acuerdo de la Junta Directiva sobre el Congreso SEMCPT 2021
- Reflexiones y controversias sobre el <em>hallux valgus</em>. Actualización de conceptos
- Lesión sutil de Lisfranc tratada mediante fijación flexible con sutura intraósea con botón
- Osteotomía proximal del primer metatarsiano para <em>hallux valgus</em>, severos. Nuestra experiencia
- Lesiones de la articulación de Lisfranc: experiencia en el tratamiento quirúrgico
- Enfermedad de Müller–Weiss, ¿cómo hemos cambiado?
- Osteotomía del calcáneo percutánea: técnica quirúrgica y repaso de la bibliografía
- Comentario a “Osteotomía del calcáneo percutánea: técnica quirúrgica y repaso de la bibliografía”
- Protocolo diagnóstico y terapéutico de la SEMCPT para las complicaciones del pie diabético (1.ª parte)
- Memoria de actividad de estancia formativa en la Unidad de Pie y Tobillo del Consorci Sanitari Integral (L’Hospitalet de Llobregat, Barcelona)
- Revista de revistas
Más en PUBMED
Más en Google Scholar


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.