Rehabilitación tras reparación capsulolabral anterior de Bankart artroscópica: una guía para el artroscopista joven
Rehabilitation following anterior capsulolabral arthroscopic Bankart repair: a guide for the young arthroscopist
Resumen:
Tras una reparación capsulolabral anterior de Bankart, la rehabilitación supone un elemento importante para conseguir un buen resultado funcional final. Esta puede dividirse en 3 fases, en las que los criterios de tolerancia y progresión deben marcar la toma de decisiones. En cada etapa es imprescindible mantener un equilibrio entre la protección de la reparación y la administración de carga controlada. En la primera fase tras la intervención, los objetivos fundamentales son proteger la reparación y conseguir una analgesia adecuada que permita comenzar la movilización pasiva controlada. No existen pautas claras en cuanto al tipo ni al periodo de inmovilización tras la cirugía. En la segunda etapa debe conseguirse una restauración completa del rango de movilidad activo, así como la corrección de discinesias escapulares. Los trabajos de fuerza controlados pueden comenzar de forma progresiva. En la tercera y última etapa, se deben adaptar los ejercicios a las necesidades de cada paciente, preparándole para que pueda comenzar a desarrollar su actividad diaria habitual. No hay un periodo de tiempo establecido para el retorno a la actividad deportiva, que debe producirse según criterios funcionales. Los deportistas de lanzamiento suelen requerir tiempos de recuperación más prolongados.
Abstract:
Following anterior capsulolabral Bankart repair, rehabilitation is important in order to secure a good final functional outcome. Rehabilitation can be divided into three phases in which tolerance and progression are the criteria that must condition decision making. Each phase requires the keeping of a balance between repair protection and controlled load bearing. In the first phase after the operation, the fundamental aims are repair protection and adequate analgesia to allow controlled passive mobilization. There are no clear protocols regarding the type or period of immobilization after surgery. The second phase should seek to achieve complete restoration of the active range of motion, as well as the correction of scapular dyskinesias. Gradual controlled strength activities can begin. In the third and last phase, the exercises should be adapted to the needs of each individual patient, in preparation of a return to routine daily activities. There is no established period for a return to sports activities; the decision should be based on functional criteria. Throwing athletes usually require longer recovery periods.
Introducción
La rehabilitación tras una reparación del complejo capsulolabral anterior del hombro contempla la recuperación progresiva de la función del hombro, a la vez que se protege la cicatrización capsuloligamentosa. El protocolo de rehabilitación se debe adaptar a las características y el patrón de la inestabilidad, y a factores propios del paciente y de la lesión. La edad, las características de la rotura (tamaño, posición, calidad del tejido), las lesiones asociadas (perdida ósea humeral o glenoidea, lesiones osteocondrales) y la confianza en la fijación quirúrgica pueden afectar a la progresión de la rehabilitación(1).
Los pacientes con inestabilidad glenohumeral recidivante anteroinferior presentan una debilidad de los rotadores internos y externos del hombro(2), lo que afecta a la estabilidad dinámica de la articulación. La relación entre debilidad muscular e inestabilidad anterior está bien documentada(3) y es importante en la génesis y la evolución de la patología, independientemente de las lesiones anatómicas que puedan aparecer tras los episodios de inestabilidad. Cuando se opta por realizar una reparación capsulolabral anterior, a esta debilidad muscular hay que añadir la rigidez capsular que se puede producir como consecuencia del procedimiento quirúrgico(4). La importancia de la rehabilitación postoperatoria radica en que es la herramienta principal para corregir de forma progresiva esta alteración de la inestabilidad dinámica, a la vez que impide el desarrollo de rigidez articular tras la intervención.
El objetivo final de la rehabilitación debe ser restituir la función normal del hombro intervenido. Por este motivo, se definen 2 líneas de actuación principales: en primer lugar, recuperar la movilidad glenohumeral y escapulotorácica. En segundo lugar, fortalecer el manguito rotador y la musculatura periescapular para mejorar el control neuromuscular sobre la articulación(4). Sin embargo, los protocolos publicados no ofrecen evidencias claras acerca de las fases de recuperación o los movimientos o ejercicios que se deben evitar en cada etapa(1), lo que provoca que, con frecuencia, exista confusión sobre cómo abordar la rehabilitación de un hombro intervenido de una reparación capsulolabral anterior y los plazos que se deben seguir.
El objetivo de este trabajo es presentar un esquema básico de rehabilitación dividido en 3 etapas, con el fin de ayudar a cirujanos artroscopistas jóvenes en su toma de decisiones, así como revisar la evidencia disponible sobre las recomendaciones hechas.
Para ello, se describe y desarrolla una pauta de actuación dividida en 3 fases cronológicas: una primera fase de protección, en la que el objetivo principal es controlar el dolor y proteger las estructuras reparadas; una segunda fase de recuperación activa, en la que se procura recuperar la movilidad activa y comenzar las actividades básicas de la vida diaria; y una tercera fase de recuperación funcional en la que se reintroducen esfuerzos similares a los que se realizaban antes de la intervención. Es importante destacar que no deben existir límites temporales estrictos para cada etapa, pues la duración de cada periodo debe individualizarse según las características de cada paciente. A pesar de ello, se establecerán unos periodos concretos para intentar acotar, de forma aproximada, una frontera temporal entre cada fase.
Primera fase: protección
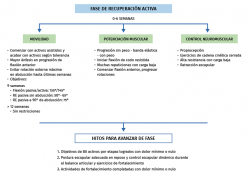
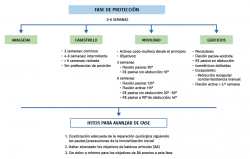
En las fases tempranas de la rehabilitación (desde el postoperatorio inmediato hasta la semana 6, aproximadamente), el principal propósito es la protección de la cicatrización capsulolabral, la reducción del dolor y de la inflamación. Los objetivos secundarios incluyen la movilización protegida de la articulación e iniciar la potenciación de la musculatura escapulotorácica.
La primera meta es conseguir una adecuada analgesia, tanto en el postoperatorio inmediato como en el domicilio. Además de aumentar el confort del paciente, esto va a permitir una adherencia adecuada a las indicaciones que se le irán dando, lo que mejorará el resultado funcional final(5).
A continuación, se detallan los aspectos más importantes de la rehabilitación precoz.
1. Inmovilización
Tras la reparación quirúrgica, la cicatrización de las estructuras capsulolabrales requiere de un estrés apropiado para estimular su reparación mientras se las protege de la tensión excesiva. La aplicación gradual de estrés es un estímulo para la proliferación y la diferenciación de los fibroblastos. Con la evolución en el tiempo, los tejidos reparados aumentan progresivamente la resistencia a la tracción. Clásicamente, los pacientes sometidos a la cirugía de reparación capsulolabral eran inmovilizados completamente con cabestrillo durante 6 semanas(6). Diferentes estudios han mostrado que la inmovilización en periodos más cortos no aumenta la tasa de recurrencia de inestabilidad(7,8). A pesar de estos hallazgos, la mayoría de los estudios y guías clínicas publicadas mantienen un periodo de inmovilización de 4,8 ± 1,8 semanas(9).
No existe evidencia científica sobre la adecuada posición de la inmovilización tras una reparación de Bankart. El uso de cabestrillo en rotación externa (RE) como tratamiento conservador tras un primer episodio de luxación anterior de hombro fue popularizado por Itoi(10), a pesar de que, posteriormente, Whelan et al.(11) publicaron un metaanálisis de 6 ensayos clínicos en el que no encuentran diferencias entre los 2 tipos de inmovilización. Sin embargo, ninguno de estos trabajos hace referencia a la posición del cabestrillo tras la reparación capsulolabral anterior, por lo que no se pueden establecer recomendaciones claras a este respecto.
2. Movilidad
En esta etapa se empieza a trabajar la movilidad pasiva mientras se protege la reparación quirúrgica.
De la misma forma que una carga excesiva es perjudicial para la integridad de la reparación, la carga controlada pasiva o activa-asistida puede ayudar a la cicatrización de los tejidos. Durante el postoperatorio precoz se realizarán ejercicios con rangos de movilidad restringidos y progresivos, que sean seguros y que protejan la reparación(12). La mayor parte de las guías publicadas se centran en la ganancia de movilidad y elasticidad de la articulación, limitando el rango de movilidad específico de cada etapa evolutiva. Es importante tener en cuenta que dicha progresión debe estar adaptada siempre a la tolerancia del paciente; no se debe progresar a un rango de movilidad mayor si el dolor impide cumplir los objetivos mínimos.
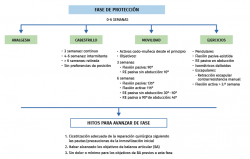
La American Society of Shoulder and Elbow Therapists elaboró en el año 2010 un documento de consenso en el que se proponían unos objetivos de ganancia de movilidad por etapas durante el postoperatorio de una reparación de Bankart anterior (Figura 1) para ofrecer una guía al paciente y a los terapeutas(13). Los objetivos de movilidad por etapas han demostrado ser muy útiles para conseguir una adecuada progresión de la movilidad, por el estímulo que supone para el paciente marcarse un límite temporal(7). Estos objetivos pueden modificarse en función de las características de cada individuo y de las preferencias del cirujano. En caso de no alcanzarse las metas en el periodo temporal establecido, la movilización pasiva suave realizada por fisioterapeutas debe llevarse a cabo. Por el contrario, si se consiguen los objetivos demasiado pronto, no deben sobrepasarse los límites de seguridad establecidos para no tensar más de lo necesario las estructuras reparadas, teniendo en cuenta que la flexión anterior pone en tensión la parte inferior de la cápsula articular, de la misma forma que la RE tensa los tejidos capsulares anteriores y la rotación interna (RI) los posteriores.
3. Ejercicios
Durante esta etapa se explicarán al paciente los ejercicios que se detallan a continuación, manteniendo el miembro en cabestrillo el resto del tiempo para evitar un uso excesivo del brazo que pueda poner en peligro la reparación quirúrgica. Se debe mantener la premisa de realizar todos los ejercicios sin dolor y minimizar el número y la cantidad de cargas repetitivas. No existen diferencias entre los programas de ejercicios domiciliarios y los programas de rehabilitación hospitalarios en los pacientes sometidos a cirugía de reparación capsulolabral(14), por lo que se recomienda individualizar cada caso y adaptar cada programa a las necesidades de cada persona.
Día 1-3 semanas
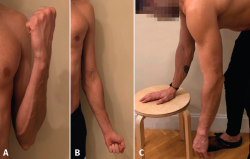
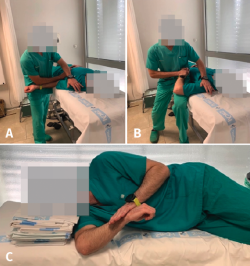
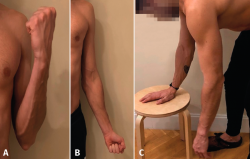
• Desde la cirugía se debe instruir al paciente para que realice flexoextensión de codo (Figuras 2A y 2B), muñeca y mano. Su finalidad es, por una parte, evitar complicaciones de rigidez en el codo a consecuencia de la inmovilización y, por otra, mejorar el control del dolor.
• Ejercicios pendulares. Se puede elegir entre:
1. Ejercicio pendular de Codman (Figura 2C), en el que el paciente debe estar inclinado hacia delante flexionando el tronco, con el antebrazo contralateral apoyado sobre una mesa o silla, y el brazo afecto se balancea intentando que haya la menor cantidad posible de actividad muscular en torno a la articulación glenohumeral. A medida que el paciente va progresando, se puede incluir peso entre 1,5 y 2,5 kg, sin que exista tampoco activación muscular.
2. Ejercicio pendular de Chandler: el paciente se encuentra en decúbito prono en la camilla con el brazo afecto fuera de la misma y realiza el movimiento pendular.
• Ejercicios isométricos de manguito sin superar los 90° de flexión y los 10° de RE sin abducción. Los ejercicios isométricos de deltoides (Figura 3) son complementarios durante la fase precoz. La posición de partida es con el brazo en aducción, con el codo a 90° de flexión y con RE neutra. Indicaremos al paciente que realice flexión, abducción y extensión sin llegar a producir el movimiento, manteniendo la contracción del deltoides durante 5 segundos.
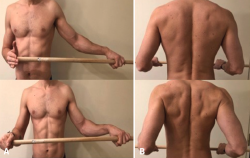
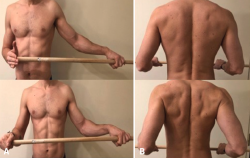
• Ejercicios de elevación. Existen 4 tipos de ejercicios de elevación que pueden realizar nuestros pacientes: ejercicios de elevación asistidos con una polea, ejercicios de elevación asistidos con el brazo contralateral en decúbito, ejercicios de elevación asistidos con barra y ejercicio de retroceso en la mesa (Figuras 4A y 4B).
• Ejercicios de RE. El fisioterapeuta debe realizar movilizaciones pasivas en RE a 0° de abducción sin sobrepasar los 10°. Además, el paciente puede realizar el mismo ejercicio asistido con una barra, controlando siempre la posición neutra del hombro (Figura 5A).
• Ejercicios escapulares: durante esta etapa deben comenzarse los ejercicios destinados a corregir malposiciones de la escápula durante el rango de movimiento. Se llevan a cabo ejercicios de retracción escapular sin carga con extensión controlada del hombro (Figura 5B) y se progresa a ejercicios de retracción escapular contrarresistencia manual.
Semanas 3-6
En esta fase se comienza a retirar el cabestrillo durante el día de forma progresiva y se completan los ejercicios que deberían haberse iniciado las semanas anteriores. Se deben tener en cuenta los objetivos temporales de movilidad descritos en la Figura 1. Si alguno de los ejercicios explicados anteriormente no ha podido realizarse previamente por la escasa tolerancia, en esta fase pueden introducirse.
En la Figura 1 se resumen los aspectos más importantes a realizar durante la etapa de protección.
Segunda fase: recuperación activa
Una vez cumplida la fase de protección, se asume que la cicatrización se ha producido de forma efectiva, por lo que se puede comenzar a introducir ejercicios más agresivos, manteniendo la protección de las estructuras reparadas.
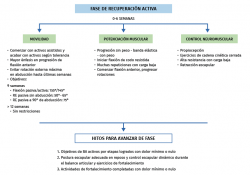
Los objetivos primarios en esta etapa (desde la semana 7 hasta la semana 12 postoperatorias, aproximadamente) serán la recuperación completa del balance articular activo y la corrección de discinesias escapulares y desequilibrios musculares, incluyendo la potenciación de la propiocepción articular. El objetivo secundario es comenzar a ganar fuerza muscular.
Las intervenciones específicas que se desarrollarán en este periodo son las siguientes:
1. Actividades primordiales:
a. Educación continua del paciente para asesorarle acerca del uso de la extremidad superior: cómo evitar levantar objetos pesados, movimientos rápidos y repentinos, o posiciones que ejerzan tensión en la cápsula anteroinferior.
b. Movilidad asistida pasiva/activa, según se precise, para alcanzar (sin exceder) los objetivos de balance articular organizados.
c. Ejercitar el manguito rotador y el control neuromuscular escapular dentro del rango de balance permitido.
2. Actividades complementarias:
a. Introducción de patrones funcionales de movimiento.
b. Ejercicios de resistencia progresivos.
Las actividades que deberían evitarse en esta etapa, en conjunto, son:
• No realizar estiramientos más allá de los objetivos de balance articular.
• No realizar ningún estiramiento para ganar RE en los últimos grados o a 90° de abducción(12).
• No permitir que el paciente emplee el brazo para levantar objetos pesados.
• No realizar ejercicios de fortalecimiento que impliquen una gran carga sobre el hombro en posición de abducción horizontal o en la posición combinada de abducción con RE (por ejemplo: flexiones)(15).
• No realizar abducción del plano escapular con RI.
Movilidad
Continuando con el esquema de ganancia del rango articular propuesto en el apartado anterior, basado en las recomendaciones de la American Society of Shoulder and Elbow Therapists, los objetivos de movilidad en las semanas sucesivas se reflejan en la Tabla 1(13).
La principal novedad que se introduce en esta etapa es que se debe incidir tanto en la movilidad pasiva como en la activa en todos los planos, siempre según la tolerancia del paciente y siguiendo una progresión lógica, sin exceder los límites temporales propuestos. Con frecuencia, solo se necesitan estiramientos ligeros(16). Si la movilidad es significativamente menor que los objetivos marcados, de nuevo se requiere la intervención de los fisioterapeutas para realizar movilizaciones pasivas suaves. Sin embargo, deben hacerse solo en las direcciones que se encuentran limitadas y solo hasta alcanzar las metas establecidas(17).
Reeducación muscular
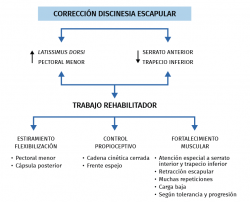
En esta etapa, debe intensificarse la corrección de patrones de movimiento anómalos debidos a discinesia escapular. Esta corrección ya debió comenzarse en la fase de protección por medio de los ejercicios escapulares antes descritos, pero en este momento se hace mucho más énfasis a este nivel.
El objetivo es corregir la malposición escapular durante el movimiento del miembro superior. Al desarrollarse la inestabilidad anterior, tiene lugar una atenuación del tejido capsular anterior debida a una deformación plástica irreversible que con frecuencia acompaña a la desinserción del labrum anteroinferior. Esta alteración anatómica origina un déficit de los estabilizadores dinámicos, una malposición escapular durante la movilidad del hombro y, en último término, una pérdida del efecto de cavidad-compresión llevado a cabo por la activación muscular durante los rangos medios de movimiento(18,19). A esto hay que sumarle la alteración de los mecanorreceptores como consecuencia del propio acto quirúrgico.
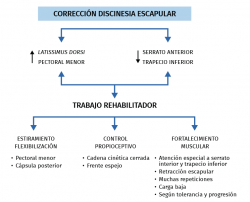
La alteración estática fundamental es una tendencia a la protracción escapular que provoca una migración de la cabeza humeral fuera del centro de la articulación glenohumeral(20). La posición de la escápula en protracción se ve favorecida por una disminución de la activación de los músculos subescapular, trapecio inferior y serrato anterior, así como un aumento de la activación de los músculos pectoral menor y latisimus dorsi(21). El programa rehabilitador debe estar enfocado a permitir trabajar con la escápula en posición de retracción, donde la activación de la musculatura periescapular es más eficaz(22,23). Esto debe realizarse de forma controlada y progresiva, siempre protegiendo la reparación, por medio de los siguientes ejercicios:
1. Estiramiento y técnicas de movilización. Es importante identificar la estructura menos flexible para focalizar nuestro trabajo sobre grupos musculares específicos(24):
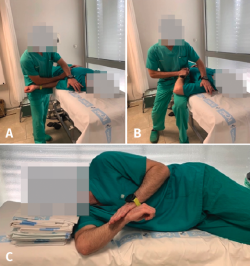
- Flexibilización del pectoral menor (Figura 6A):
- Abducción de hombro a 90° en RE y codo a 90° en esquina/marco.
- Estiramiento pasivo asistido llevando la escápula a la posición de báscula posterior y retracción, con el hombro en posición neutra de elevación mientras se realiza RE.
- Contractura de la cápsula posterior:
- Estiramientos de RI asistidos en posición supina, hombro en abducción y estabilización manual de la escápula (Figura 6B).
- Realización de estiramientos de tipo sleeper stretch (Figura 6C): paciente en decúbito lateral realiza RI pasiva autoasistida con el hombro a 90° de flexión.
- Cross arm stretch: el paciente realiza aducción de hombro de forma pasiva autoasistida a 90° de flexión anterior del hombro.
2. Trabajo de control muscular periescapular y propioceptivo:
- Ejercicios de movimientos básicos en “cadena cerrada” y posturales frente al espejo, y su corrección fisioterapéutica.
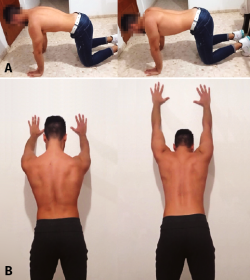
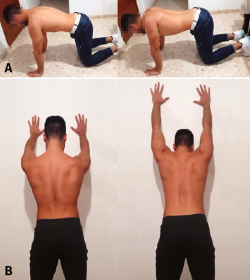
- Ejercicios de carga con un segmento distal fijo; p. ej., desde posición cuadrúpeda, se trabaja para mantener la posición adecuada de la escápula o bien se realiza protracción de la escápula progresando a trípode, sin flexiones(25,26,27) (Figuras 7A y B).
3. Trabajo de fortalecimiento muscular específico para corrección de la discinesia. Estos ejercicios deben comenzarse una vez se consiga un rango de movilidad aceptable.
En la Figura 8 se resumen las acciones más importantes para la corrección de la discinesia durante la rehabilitación de una intervención de Bankart.
Fuerza muscular
Una vez pasada la fase de protección, a los ejercicios isométricos de fortalecimiento de deltoides ya descritos, pueden añadirse ejercicios de fortalecimiento de la musculatura periescapular(28). Como normal general, deberán evitarse en esta fase los ejercicios con cargas demasiado pesadas y los pliométricos.
• Deben realizarse en una posición cómoda con bajo estrés de la articulación glenohumeral, como una elevación inferior a 45° en el plano de la escápula. Se puede comenzar sin peso en decúbito prono o en decúbito lateral(29).
• Las actividades de elevación pueden progresar desde ejercicios de asistencia (p. ej., cuerda y polea, caminatas por la pared) hasta ejercicios verticales contrarresistencia.
• Se debe lograr una elevación activa casi completa en el plano de la escápula antes de avanzar en otros planos.
• El incremento de tensión en la cápsula anterior debe ser gradual, trabajando hacia una posición de RE elevada en el plano coronal.
• La velocidad de los ejercicios debe aumentar de forma progresiva en función de la tolerancia. Por lo general, se emplearán velocidades más lentas en las repeticiones de los ejercicios de cadena cinética abierta.
• El manguito de los rotadores y el fortalecimiento de los estabilizadores de la escápula deben enfatizar las altas repeticiones (típicamente 30-50 repeticiones) y la resistencia relativamente baja (típicamente 1-2 kg)(30).
• El fortalecimiento de la flexoextensión del codo con el brazo al lado puede comenzar en esta fase, siempre empezando con elementos elásticos (p. ej., bandas elásticas) y en posición de aducción del hombro.
Existe una amplia batería de ejercicios descritos que cumplen las premisas dadas previamente. Idealmente, estos ejercicios deberían combinar el trabajo de fuerza muscular con la reeducación muscular. Por su simplicidad y reproducibilidad, se describen los siguientes, aunque no tienen que ser realizados de manera exclusiva:
• Ejercicio de remo bajo o low row: el paciente llevará a posición de retracción escapular desde su posición inicial de la escápula con la extensión del tronco. Modificaciones de este ejercicio con apoyo unilateral en la pierna ipsilateral o con apoyo bilateral con la pierna ipsilateral adelantada nos permiten involucrar toda la cadena cinética durante la realización del ejercicio (Figura 9A).
• Movimiento de tipo lawnmower simulando el “arranque de un cortacésped”, desde aducción inferior con brazo en extensión hasta abducción de hombro con codo en flexión (Figura 9B).
• Ejercicios de deslizamiento del brazo apoyado en la pared, realizando trabajo en cadena cerrada.
• Ejercicios de remo en bipedestación en diferentes grados de flexoabducción de hombros controlados.
En la Figura 10 se resumen las directrices más importantes de la fase de recuperación activa.
Tercera fase: recuperación funcional
La semana 12 del postoperatorio suele ser considerada, de forma aproximada, como el punto de inicio de actividades de esfuerzo, ya que el déficit de fuerza de los estabilizadores dinámicos a estas alturas será inferior al 15% si el programa rehabilitador se ha desarrollado de forma satisfactoria(31). Esto supone que, en este momento, el hombro ya va a tener la fuerza suficiente como para comenzar a realizar actividades de mayor exigencia física(32,33), sin descuidar la protección de la reparación, cuya cicatriz va a continuar madurando y remodelándose hasta 40 o 50 semanas después de la cirugía, siguiendo un proceso análogo a la ley de Wolff en la reparación ósea(34,35).
En esta fase se hace aún más necesaria la individualización según los objetivos de cada paciente en función de la actividad de ocio o laboral que desee lograr. A pesar de que al comenzar esta fase de la rehabilitación los pacientes llegan con unas características similares, el punto final puede ser muy diferente. Existen programas específicos para deportistas en función de los requerimientos concretos de cada actividad(36,37,38,39).
Los objetivos de esta fase son:
• Lograr la normalización de la fuerza, la resistencia, el control neuromuscular y la potencia.
• Aumento progresivo y controlado del estrés capsulolabral anterior.
• Retorno gradual a las actividades de la vida diaria, al trabajo y a las actividades recreativas.
Las acciones y ejercicios a evitar serán las siguientes:
• Esfuerzos con excesivo estrés en la cápsula anterior.
• Entrenamiento deportivo específico si no se logra un balance articular y una fuerza completos.
• Fondos en paralelas.
• Ejercicios con barra y peso que, partiendo desde flexión completa de hombros, lleven la carga detrás de la cabeza.
Fase funcional temprana
En esta fase comienza la recuperación funcional, por lo que se debería hacer una transición gradual entre las actividades de la fase anterior y las nuevas, siempre individualizando las necesidades del paciente y según la tolerancia. En esta etapa no es recomendable todavía la incorporación a la actividad deportiva específica, pero sí comenzar a entrenar los gestos deportivos habituales con cargas bajas. Esta fase suele extenderse aproximadamente desde la semana 12 hasta la semana 20.
Dentro de los ejercicios que se pueden comenzar se incluyen los que alcancen la flexión completa del hombro con peso (de tipo press militar) y de tipo remo con los hombros por debajo de 90°, progresando por encima de 90° según la tolerancia. Las flexiones de tipo push-ups también se pueden comenzar sin doblar los codos más de 90°.
El entrenamiento pliométrico puede comenzarse en esta fase y se intensificará conforme se vaya avanzando en la tolerancia. Se trata de un entrenamiento muscular específico para ganar fuerza y velocidad de forma simultánea, lo que implica realizar repeticiones con carga a velocidad creciente. Para comenzarlo, se requiere haber logrado una fuerza 4+/5 en la cintura escapular completa, así como un balance articular completo y realizar las actividades de vida diaria sin dolor(1,13). Normalmente, se comienza con ejercicios con elementos elásticos a baja velocidad, haciendo especial énfasis en la precisión y la calidad del ejercicio antes de progresar en el número de repeticiones (por ejemplo, iniciar con 3-5 series de 15-20 repeticiones a la semana). La velocidad de las actividades puede ir en aumento a partir de la semana 16, si se han realizado previamente con un adecuado control y sin gestos compensatorios a baja y moderada velocidad. Este entrenamiento es especialmente importante en deportistas de lanzamiento, en los que se realizarán ejercicios a velocidades y cargas crecientes en diferentes planos del espacio hasta intentar reproducir el gesto deportivo en competición(13,40).
Fase funcional tardía
En esta etapa se eliminan las restricciones de movimiento para los ejercicios indicados, por lo que pueden comenzarse ejercicios de fuerza en posiciones de abducción y RE máximas en cadena cinética abierta, recordando realizarlos de forma progresiva según la tolerancia y con carga gradual(41).
Se debe intensificar el entrenamiento del gesto deportivo específico con cargas progresivamente mayores hasta la normalización clínica. En lanzadores, el entrenamiento pliométrico debe llevarse hasta las últimas etapas planificadas para intentar reproducir el gesto deportivo a la mayor velocidad posible. Una vez conseguido, se permite el retorno a la actividad deportiva competitiva.
Retorno a la actividad deportiva
El momento óptimo de retorno a las actividades deportivas es motivo de controversia constante. La mayoría de los protocolos publicados no suelen contemplarlo antes de los 6 meses, pudiendo variar en función del tipo de deporte(13,32). Ialenti et al.(42), en una revisión sistemática y metaanálisis de estudios de nivel de evidencia III-IV, observan que los pacientes retornan a la actividad deportiva competitiva de contacto tras la cirugía de reparación capsulolabral anterior en una media de 6,1 meses, con el 71% alcanzando niveles competitivos similares a los previos de la operación. Estos hallazgos han sido reproducidos por otros autores sin observar variaciones significativas en el momento de retorno al deporte(43). Sin embargo, aproximadamente la mitad de los deportistas presentan a los 6 meses una función y unos niveles de fuerza por debajo del 90% respecto al hombro contralateral(44), lo que obliga a plantear si la baja deportiva debería ser más prolongada. Por este motivo, hay trabajos que analizan los resultados de protocolos que permiten el retorno al deporte según criterios funcionales específicos para cada deporte en lugar de criterios temporales estrictos, observando que, si bien el porcentaje de los atletas que vuelven a la actividad competitiva a un nivel satisfactorio es alto, hay mucha variabilidad en el momento de dicho retorno(45,46).
Los deportes de lanzamiento requieren de más tiempo de recuperación debido a que el gesto deportivo fundamental puede reproducir la lesión inicial. La tasa de retorno deportivo en este subgrupo de atletas es buena tras la reparación capsulolabral anterior, aunque no lo es tanto el rendimiento alcanzado tras la operación, ya que la mayoría refiere un descenso en la velocidad de lanzamiento y las recidivas del dolor y de la inestabilidad son frecuentes(47). Por lo tanto, los diferentes trabajos y protocolos publicados coinciden en señalar la mayor duración de la rehabilitación en estos individuos, no encontrándose ningún trabajo que permita el retorno deportivo antes de los 7 meses(43,46,47).
Recomendaciones en cuanto al retorno a la actividad deportiva
• No existe un límite temporal concreto a partir del cual se pueda permitir al deportista retornar a su actividad.
• La decisión deberá depender de la función obtenida, la fuerza desarrollada y la capacidad para realizar el gesto deportivo en cuestión.
• Los deportistas de lanzamiento requerirán más tiempo de baja respecto a los no lanzadores.
Conclusiones
La progresión de la rehabilitación tras una cirugía de reparación capsulolabral anterior debe adaptarse a la tolerancia que desarrolle cada paciente. Es fundamental dividir el proceso en etapas, cada una con objetivos claros que definan las actuaciones a realizar. En este trabajo se proponen 3 etapas: en la primera, los objetivos son proteger la reparación y proveer una adecuada analgesia que permita comenzar la movilidad pasiva de forma muy controlada. En la segunda, los objetivos son restaurar la movilidad activa completa y la corrección de posibles discinesias escapulares. En la tercera etapa, el objetivo es recuperar la fuerza muscular y reintroducir las actividades cotidianas o deportivas.
Figuras
Figura 2. A: ejercicio activo de flexión del codo; B: ejercicio activo de extensión de codo; C: ejercicio pendular de Codman.
Figura 4. A: ejercicio de elevación pasiva con barra; B: ejercicio de elevación pasiva por retroceso con mesa.
Figura 6. A: ejercicio de estiramiento asistido de pectoral menor; B: estiramiento asistido de rotación interna; C: sleeper stretch.
Figura 7. A: ejercicio de serrato anterior en cuadrupedia; B: ejercicio de serrato anterior en bipedestación.
Figura 8. Medidas encaminadas a corregir la discinesia escapular tras la reparación capsulolabral anterior artroscópica.
Tablas
Información del artículo
Cita bibliográfica
Autores
Pablo Carnero Martín de Soto
Arthrosport Zaragoza
Instituto Malagueño de Traumatología del Deporte (IMATDE). Málaga
Hospital Regional de Málaga
Gía Rodríguez Vaquero
Servicio de Cirugía Ortopédica y Traumatología. Hospital General de Villalba. Madrid
María del Mar Villanova López
Hospital Hospitén Estepona. Málaga
Alejandro Berlanga Porras
Hospital San Juan de Dios del Aljarafe. Sevilla
Hospital Vithas Sevilla
Roberto Adrián Iglesias García
Hospital Valle del Nalón. Asturias
Edgar Villegas Robles
Traumatología Vistahermosa. HLA Clínica Vistahermosa. Alicant
Hospital San José del Noroeste. Agua Prieta. Sonora. México
Gonzalo Humada Álvarez
Complejo Asistencial Universitario. Palencia
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Agradecimientos
Agradecemos al Dr. Ángel Calvo Díaz y al Dr. Néstor Zurita Uroz la supervisión y revisión crítica del presente trabajo.
Grupo Joven de Artroscopia (GJA)
Este artículo ha sido coordinado y realizado en el proyecto del Grupo Joven de Artroscopia (GJA) de la Asociación Española de Artroscopia (AEA).
Referencias bibliográficas
-
1Ma R, Brimmo OA, Li X, Colbert L. Current Concepts in Rehabilitation for Traumatic Anterior Shoulder Instability. Curr Rev Musculoskelet Med. 2017;10(4):499-506.
-
2Edouard P, Degache F, Beguin L, Samozino P, Gresta G, Fayolle-Minon I, et al. Rotator cuff strength in recurrent anterior shoulder instability. J Bone Joint Surg Am. 2011 Apr 20;93(8):759-65.
-
3Sadeghifar A, Ilka S, Dashtbani H, Sahebozamani M. A Comparison of Glenohumeral Internal and External Range of Motion and Rotation Strength in healthy and Individuals with Recurrent Anterior Instability. Arch Bone Jt Surg. 2014 Sep;2(3):215-9.
-
4Cools AM, Borms D, Castelein B, Vanderstukken F, Johansson FR. Evidence-based rehabilitation of athletes with glenohumeral instability. Knee Surg Sports Traumatol Arthrosc. 2016;24(2):382-9.
-
5Warrender WJ, Syed UAM, Hammoud S, Emper W, Ciccotti MG, Abboud JA, Freedman KB. Pain Management After Outpatient Shoulder Arthroscopy: A Systematic Review of Randomized Controlled Trials. Am J Sports Med. 2017;45(7):1676-86.
-
6Morgan CD, Bodenstab AB. Arthroscopic Bankart suture repair: technique and early results. Arthroscopy. 1987;3(2):111-22.
-
7Kim SH, Ha KI, Jung MW, Lim MS, Kim YM, Park JH. Accelerated rehabilitation after arthroscopic Bankart repair for selected cases: a prospective randomized clinical study. Arthroscopy. 2003;19(7):722-31.
-
8Galindo Martens E, Galindo Andújar E. Luxación recidivante de hombro. Tratamiento con Bankart artroscópico. Estudio de las recidivas postquirúrgicas. Cuad Artrosc. 2003;10:34-43.
-
9DeFroda SF, Mehta N, Owens BD. Physical Therapy Protocols for Arthroscopic Bankart Repair. Sports Health. 2018;10(3):250-8.
-
10Itoi E, Hatakeyama Y, Sato T, Kido T, Minagawa H, Yamamoto N, et al. Immobilization in external rotation after shoulder dislocation reduces the risk of recurrence. A randomized controlled trial. J Bone Joint Surg Am. 2007;89(10):2124-31.
-
11Whelan DB, Kletke SN, Schemitsch G, Chahal J. Immobilization in External Rotation Versus Internal Rotation After Primary Anterior Shoulder Dislocation: A Meta-analysis of Randomized Controlled Trials. Am J Sports Med. 2016;44(2):521-32.
-
12McEleney ET, Donovan MJ, Shea KP, Nowak MD. Initial failure strength of open and arthroscopic Bankart repairs. Arthroscopy. 1995;11(4):426-31.
-
13Gaunt BW, Shaffer MA, Sauers EL, Michener LA, McCluskey GM, Thigpen C; American Society of Shoulder and Elbow Therapists. The American Society of Shoulder and Elbow Therapists' consensus rehabilitation guideline for arthroscopic anterior capsulolabral repair of the shoulder. J Orthop Sports Phys Ther. 2010;40(3):155-68.
-
14Eren İ, Canbulat N, Atalar AC, Eren ŞM, Uçak A, Çerezci Ö, Demirhan M. A Clinical Comparison of Home-Based and Hospital-Based Exercise Programs Following Arthroscopic Capsulolabral Repair for Anterior Shoulder Instability. J Sport Rehabil. 2019;18:1-6.
-
15Turkel SJ, Panio MW, Marshall JL, Girgis FG. Stabilizing mechanisms preventing anterior dislocation of the glenohumeral joint. J Bone Joint Surg Am. 1981;63(8):1208-17.
-
16Harryman DT 2nd, Sidles JA, Clark JM, McQuade KJ, Gibb TD, Matsen FA 3rd. Translation of the humeral head on the glenoid with passive glenohumeral motion. J Bone Joint Surg Am. 1990;72(9):1334-43.
-
17McClure P, Balaicuis J, Heiland D, Broersma ME, Thorndike CK, Wood A. A randomized controlled comparison of stretching procedures for posterior shoulder tightness. J Orthop Sports Phys Ther. 2007;37(3):108-14.
-
18Kibler WB, Ludewig PM, McClure P, Uhl TL, Sciascia A. Scapular Summit 2009: Introduction. July 16, 2009, Lexington, Kentucky. J Orthop Sports Phys Ther. 2009;39:A1-13.
-
19Jerosch J, Castro WH, Halm H, Drescher H. Does the glenohumeral joint capsule have proprioceptive capability? Knee Surg Sports Traumatol Arthrosc. 1993;1:80-4.
-
20Barden JM, Balyk R, Raso VJ, Moreau M, Bagnall K. Dynamic upper limb proprioception in multidirectional shoulder instability. Clin Orthop Relat Res. 2004;420:181-9.
-
21Illyés A, Kiss RM. Kinematic and muscle activity characteristics of multidirectional shoulder joint instability during elevation. Knee Surg Sports Traumatol Arthrosc. 2006;14:673-85.
-
22Burkhart SS, Morgan CD, Kibler WB. The disabled throwing shoulder: spectrum of 127 pathology Part III: the SICK scapula, scapular dyskinesis, the kinetic chain, and rehabilitation. Arthroscopy. 2003;19:641-61.
-
23Ellenbecker TS, Cools A. Rehabilitation of shoulder impingement syndrome and rotator cuff injuries: an evidence-based review. Br J Sports Med. 2010;44:319-27.
-
24Borstad JD, Ludewig PM. Comparison of three stretches for the pectoralis minor muscle. J Shoulder Elbow Surg. 2006;15:324-30.
-
25Blasier RB, Guldberg RE, Rothman ED. Anterior shoulder stability: contributions of rotator cuff forces and the capsular ligaments in a cadaver model. J Shoulder Elbow Surg. 1992;1(3):140-50.
-
26Cain PR, Mutschler TA, Fu FH, Lee SK. Anterior stability of the glenohumeral joint. A dynamic model. Am J Sports Med. 1987;15(2):144-8.
-
27Lee SB, Kim KJ, O'Driscoll SW, Morrey BF, An KN. Dynamic glenohumeral stability provided by the rotator cuff muscles in the mid-range and end-range of motion. A study in cadavera. J Bone Joint Surg Am. 2000;82(6):849-57.
-
28Labriola JE, Lee TQ, Debski RE, McMahon PJ. Stability and instability of the glenohumeral joint: the role of shoulder muscles. J Shoulder Elbow Surg. 2005;14(1 Suppl S):32S-38S.
-
29De Mey K, Danneels L, Cagnie B, Cools AM. Scapular muscle rehabilitation exercises in overhead athletes with impingement symptoms: effect of a 6-week training program on muscle recruitment and functional outcome. Am J Sports Med. 2012 Aug;40(8):1906-15.
-
30Uhl TL, Carver TJ, Mattacola CG, Mair SD, Nitz AJ. Shoulder musculature activation during upper extremity weight-bearing exercise. J Orthop Sports Phys Ther. 2003;33(3):109-17.
-
31Blackburn TA, Guido JA. Rehabilitation after ligamentous and labral surgery of the shoulder: guiding concepts. J Athl Train. 2000;35(3):373-81.
-
32McDermott DM, Neumann L, Frostick SP, Wallace WA. Early results of Bankart repair with a patient-controlled rehabilitation program. J Shoulder Elbow Surg. 1999;8(2):146-50.
-
33Wilk KE, Reinold MM, Dugas JR, Arrigo CA, Moser MW, Andrews JR. Current concepts in the recognition and treatment of superior labral (SLAP) lesions. J Orthop Sports Phys Ther. 2005;35(5):273-91.
-
34Lin TW, Cardenas L, Soslowsky LJ. Biomechanics of tendon injury and repair. J Biomech. 2004;37(6):865-77.
-
35Woo SL, Chan SS, Yamaji T. Biomechanics of knee ligament healing, repair and reconstruction. J Biomech. 1997;30(5):431-9.
-
36Axe MJ, Snyder-Mackler L, Konin JG, Strube MJ. Development of a distance-based interval throwing program for Little League-aged athletes. Am J Sports Med. 1996;24(5):594-602.
-
37Axe MJ, Windley TC, Snyder-Mackler L. Data-Based Interval Throwing Programs for Collegiate Softball Players. J Athl Train. 2002;37(2):194-203.
-
38Reinold MM, Wilk KE, Reed J, Crenshaw K, Andrews JR. Interval sport programs: guidelines for baseball, tennis, and golf. J Orthop Sports Phys Ther. 2002;32(6):293-8.
-
39Chang ES, Bishop ME, Baker D, West RV. Interval Throwing and Hitting Programs in Baseball: Biomechanics and Rehabilitation. Am J Orthop (Belle Mead NJ). 2016;45(3):157-62.
-
40Heiderscheit BC, McLean KP, Davies GJ. The effects of isokinetic vs. plyometric training on the shoulder internal rotators. J Orthop Sports Phys Ther. 1996 Feb;23(2):125-33.
-
41Maenhout A, Van Praet K, Pizzi L, Van Herzeele M, Cools A. Electromyographic analysis of knee push up plus variations: what is the influence of the kinetic chain on scapular muscle activity? Br J Sports Med. 2010 Nov;44(14):1010-5.
-
42Ialenti MN, Mulvihill JD, Feinstein M, Zhang AL, Feeley BT. Return to Play Following Shoulder Stabilization: A Systematic Review and Meta-analysis. Orthop J Sports Med. 2017 Sep 14;5(9):2325967117726055.
-
43Memon M, Kay J, Cadet ER, Shahsavar S, Simunovic N, Ayeni OR. Return to sport following arthroscopic Bankart repair: a systematic review. J Shoulder Elbow Surg. 2018 Jul;27(7):1342-7.
-
44Wilson KW, Popchak A, Li RT, Kane G, Lin A. Return to sport testing at 6 months after arthroscopic shoulder stabilization reveals residual strength and functional deficits. J Shoulder Elbow Surg. 2020 Jul;29(7S):S107-S114.
-
45DeFroda SF, Mehta N, Owens BD. Physical Therapy Protocols for Arthroscopic Bankart Repair. Sports Health. 2018 May/Jun;10(3):250-8.
-
46Beletsky A, Cancienne JM, Manderle BJ, Mehta N, Wilk KE, Verma NN. A Comparison of Physical Therapy Protocols Between Open Latarjet Coracoid Transfer and Arthroscopic Bankart Repair. Sports Health. 2020 Mar/Apr;12(2):124-31.
-
47Park JY, Lee JH, Oh KS, Chung SW, Lim JJ, Noh YM. Return to play after arthroscopic treatment for shoulder instability in elite and professional baseball players. J Shoulder Elbow Surg. 2019 Jan;28(1):77-81.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- <em>REACA</em>: escuela de autores
- La reconstrucción del ligamento patelofemoral medial es eficaz en el tratamiento de la inestabilidad patelofemoral lateral, incluso en presencia de displasia troclear. Una revisión de 18 casos
- Resultados de la encuesta sobre el uso del ecógrafo realizada a los socios de la Asociación Española de Artroscopia (AEA)
- Manejo de la inestabilidad glenohumeral anterior sin lesión ósea glenoidea significativa
- Rehabilitación tras reparación capsulolabral anterior de Bankart artroscópica: una guía para el artroscopista joven
- Diagnóstico y manejo de la lesión del ligamento cruzado anterior en pacientes esqueléticamente inmaduros. Una revisión narrativa
- Inestabilidad residual tras cirugía de reconstrucción del ligamento cruzado anterior. ¿Qué estamos pasando por alto?
- Inestabilidad posterolateral de rodilla tras fractura osteocondral que incluye la inserción femoral del tendón poplíteo. A propósito de un caso
- Porción larga del bíceps de tipo MESO: variante anatómica de la normalidad
- Normas de publicación (Abr. 2021)
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.