Fracturas de tibia tras cirugía de rodilla. A propósito de 3 casos
Tibial fractures after knee surgery. Report of 3 cases
Resumen:
Se presentan 3 casos de fracturas en torno a la rodilla, que se pueden considerar fracturas de estrés por insuficiencia ósea. Los 3 pacientes presentan la fractura a los pocos meses de haber sido operados; 2 de una reconstrucción del ligamento cruzado anterior mediante técnica H-T-H y el tercero había sido sometido a una cirugía de alineación de rótula. Dos de los pacientes presentan un antecedente traumático, pero no así el tercero. Se discute este tipo de complicaciones.
Abstract:
Three cases of fractures around the knee are presented, which can be included in so-called stress fractures due to bone failure. All 3 patients presented the fracture within a few months of having undergone surgery. Two of the patients underwent reconstruction of the anterior cruciate ligament using the B-T-B technique and the third had undergone patellar alignment surgery. Two of the patients had suffered a trauma event, but not in the third one. This type of complications is discussed.
Introducción
Durante una cirugía en la que se actúa sobre un hueso, realizando osteotomías o túneles, en una síntesis o una artroplastia, puede suceder una fractura que hemos de solucionar en el acto quirúrgico, para poder acabar de forma satisfactoria la intervención. Ante la yatrogenia ocasionada, el postoperatorio habitual se verá alterado y nos deberemos adaptar a la nueva situación.
Superada esta fase aguda, hay fracturas que se presentan sobre un hueso operado. Encontramos entre estas las fracturas periprotésicas que afectan a pacientes portadores de una artroplastia en sus diferentes localizaciones; estos pacientes difícilmente se ven en nuestro medio laboral. Por otra parte, existen pacientes operados por una patología previa, que presentan una fractura que nos obligará a enfocar cada caso de forma personalizada.
Presentamos 3 casos con fracturas en torno a la rodilla, que se pueden englobar en las llamadas fracturas de estrés(1). No nos referimos al grupo de fracturas por sobrecarga, que afectan a un hueso sano que recibe una solicitación aumentada, sino en las clásicamente llamadas fracturas por insuficiencia, que habitualmente afectan a personas mayores y se dan en huesos debilitados por procesos como osteoporosis, patologías metabólicas o procesos infiltrativos. Dos de las fracturas presentan un antecedente traumático más o menos claro favorecedor, pero no así en el tercer caso.
Casos clínicos
Presentamos a continuación los 3 casos con antecedentes de cirugía en la rodilla que han presentado estas complicaciones.
Caso 1
Se trata de un varón de 37 años con índice de masa corporal (IMC) de 29,73, fumador de 20 cigarrillos/día y con criterios de enfermedad pulmonar obstructiva crónica (EPOC). Trabajador de la construcción. En febrero de 2018 sufre un accidente laboral con rotura del ligamento cruzado anterior (LCA) de la rodilla izquierda. Se procede a la intervención a las 3 semanas, practicándose una meniscectomía selectiva posteromedial y plastia de LCA con injerto autólogo de tendón rotuliano de 9 mm, con túneles tibial de 10 mm y femoral de 10 mm y 30 mm de profundidad, mediante técnica de monotúnel. Anclaje femoral con ToggleLocTM (Biomet Sports Medicine Warsaw, Indiana, USA) y tibial con tornillo interferencial reabsorbible de 28 × 11 mm. Tras la cirugía se sigue la pauta de rehabilitación. A los 5 meses de la cirugía presenta un balance articular completo, rodilla estable, dolor difuso anterior y posterior con clínica femoropatelar favorecida por atrofia muscular, debiendo emplear una muleta en situaciones de sobrecarga.
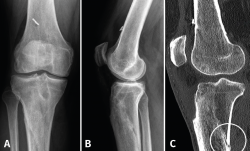
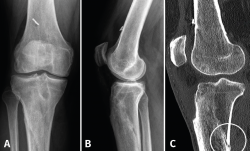
A los 6 meses de la cirugía consulta por dolor de inicio brusco, a la carga, sin antecedente traumático. A la exploración presenta subderrame con dolor difuso que dificulta la exploración. La radiografía (Rx) y la resonancia magnética (RM) (Figura 1) muestran una fractura metafisodiafisaria espiroidea proximal de tibia, no desplazada. Ante estos hallazgos, se inicia magnetoterapia, carga parcial según la tolerancia, inmovilización con ortesis articulada y se suspende el trabajo de tonificación en cadena abierta. En el control realizado a las 2 semanas refiere persistencia del dolor a la carga; se realiza una tomografía axial computarizada (TAC) que informa de una fractura metafisodiafisaria de tibia proximal no desplazada, con un trazo más evidente en la zona posterolateral, en proceso consolidativo intermedio, con inicio del trazo en el túnel tibial. Una segunda TAC, realizada a los 2 meses, muestra la consolidación de la fractura de tibia. Clínicamente, presenta gonalgia difusa y atrofia muscular; tolera la carga con una muleta. Se retira el inmovilizador continuando con la rehabilitación. Actualmente, el paciente está de alta laboral con secuelas (baremo), alta que impugnó y perdió.
Caso 2
Se trata de un varón de 49 años, ambidextro, vigilante de seguridad, con antecedentes de cirugía bariátrica en 2005, con un IMC de 36,63 (altura 191 y peso 130 kg) en el momento del accidente, cirugía por patología meniscal en la rodilla izquierda y síndrome ansioso. En mayo de 2018 es intervenido en el servicio público de salud (SPS) por presentar una condropatía troclear izquierda. Se realiza una osteotomía de adelantamiento y medialización de la tuberosidad tibial anterior (TTA) y tratamiento de las lesiones condrales al nivel de la tróclea femoral. A los 4 meses de la cirugía, durante su jornada laboral, sufre una contusión en la rodilla izquierda por una caída, con flexión completa de la rodilla, desde su propia altura mientras retenía a un cliente; no recuerda rotaciones. Visitado de urgencias en el SPS, es diagnosticado de contusión de rodilla; se inmoviliza con una férula posterior de yeso y se remite para control con su mutua de accidentes laborales.
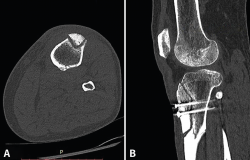
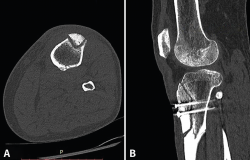
Visto por nosotros a la semana del accidente, presenta un derrame que se evacua y dolor a la palpación del tercio proximal de la tibia con impotencia funcional. La Rx muestra una imagen compatible con fractura metafisodiafisaria proximal de la tibia. Se realiza una TAC (Figura 2) que confirma los hallazgos de la Rx: la fractura afecta a toda la circunferencia, el trazo más distal se encuentra a 37 mm del tornillo distal en la cortical lateral, a 17 mm en la cortical posterior, prácticamente a la altura del tornillo en la cortical medial y sobrepasando levemente el tornillo distal a nivel anterior. Igualmente, se constata una falta de consolidación de la osteotomía de la TTA. Se decide llevar a cabo tratamiento conservador y se inmoviliza con ortesis cruopédica termoplástica, descarga completa con muletas y se inicia magnetoterapia, así como tratamiento con bifosfonatos, calcio y vitamina D.
Al mes refiere mejor control del dolor. La Rx de control muestra formación de callo óseo. Se inicia la carga parcial con la misma ortesis y a las 6 semanas se coloca ortesis de tipo QTB (quadrilateral thigh bearing) fabricada en ortopedia. A los 2 meses presenta una rodilla sin derrames, dolor a la palpación del foco de la fractura, con importante atrofia muscular del cuádriceps y de los isquios. El balance articular del tobillo es casi normal. La Rx muestra consolidación correcta para el tiempo de la lesión. El paciente se queja de clínica femoropatelar, por lo que se realiza infiltración con ácido hialurónico con mejora de la sintomatología. A los 3 meses, la TAC de control informa de signos de consolidación de la tuberosidad tibial y de la fractura oblicua circunferencial de la región metafisodiafisaria de la tibia proximal. Se retira el QTB y se sigue con la fisioterapia. A los 4 meses de la fractura, el paciente presenta una mejora de la clínica femoropatelar, no presenta signos de dolor o tumefacción locales al nivel de la fractura o la TTA y es alta laboral con un baremo.
Caso 3
Se trata de un paciente de 38 años, instalador de fibra óptica, diestro. Con un IMC de 21,6. Solo relata una cirugía de adenoides y ser fumador de 5 cigarrillos/día. En octubre de 2018 refiere una entorsis con contusión de la rodilla derecha. Se realiza RM que informa de la existencia de una lesión aguda del LCA, rotura del cuerno posterior del menisco externo y cambios degenerativos del posterior del interno, signos de edema óseo en ambos cóndilos femorales y en la región posterior del capitel tibial, así como leve derrame articular. Por la descripción que realiza del accidente, se rechaza al no considerar el mecanismo como propio de accidente laboral, pero gana la determinación y vuelve al control en diciembre de 2018. Se decide antes de programar la cirugía actualizar los estudios e inicia la fisioterapia. Se realiza nueva RM que confirma las lesiones y muestra mejora del edema. Se programa para cirugía el 10/01/2019, que se suspende porque en el preoperatorio se detecta la presencia de una arritmia por fibrilación-flúter auricular y además se descubre el antecedente de consumo de drogas.
El paciente es dado de alta como AT y pasa a control por el SPS. Finalmente resuelto el proceso médico, vuelve a control por nuestra entidad y en julio de 2019 se procede a la plastia del LCA con injerto autólogo H-T-H de tendón rotuliano con pastillas óseas de patela y tibia de 9 mm, según la técnica habitual, con cierre de paratendón y aporte de matriz ósea desmineralizada en las zonas dadoras. Se realizan túneles de tibia y fémur de 10 mm mediante técnica de monotúnel. Se procede a la fijación de la plastia con tornillos interferenciales reabsorbibles de 8 × 25 en el fémur y 9 × 25 en la tibia. Asimismo, se trata una lesión radial de la zona de transición del cuerpo y el cuerno anterior del menisco externo y una lesión condral en espejo de grado II en el cóndilo femoral externo.
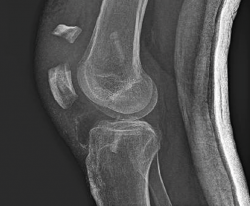
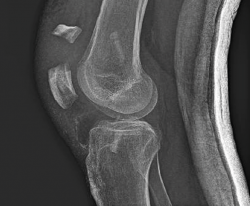
A las 2 semanas reinicia la fisioterapia. En septiembre de 2019, a los 2 meses de la cirugía, sufre una caída casual, presentando una fractura de la rótula derecha (Figura 3), por lo que se lleva a cabo una reducción abierta y osteosíntesis de la fractura en “T” de la rótula derecha. En la cirugía se realiza valoración artroscópica de la plastia del LCA, que se aprecia íntegra.
En el control realizado a los 4 meses de la última cirugía, la rodilla muestra ausencia de derrame, presenta un balance articular en decúbito 130/0/0°, una articulación estable y realiza una extensión activa de la rodilla y una flexión activa de la cadera. Se palpan los alambres de cerclaje, que protruyen. En ese momento, la Rx muestra una consolidación precaria.
Se plantea la retirada del material a los 6 meses de la cirugía, pero no se puede realizar por la pandemia del Covid-19. En estos momentos, presenta la fractura consolidada con limitación de la movilidad por molestias relacionadas con el material de osteosíntesis.
Resultados
Consideramos que estamos ante 2 fracturas de estrés de la tibia, que se inician en la porción más distal de las actuaciones realizadas sobre la tibia (osteotomía de la TTA y túnel tibial para ligamentoplastia de LCA). Ambas se han solucionado con medidas conservadoras, con sistemas de contención, que se han adecuado a la morfología del paciente, junto con fisioterapia en la que la magnetoterapia ha tenido un papel fundamental, el mantenimiento de la carga de acuerdo con la tolerancia clínica de la misma, con una buena analgesia y medicación para facilitar la consolidación.
La tercera fractura es una fractura de la rótula favorecida por la pérdida de la integridad de la cortical anterior y una posible osteopenia por la cirugía, que ha podido favorecer una disminución de la resistencia mecánica y facilitar la fractura con la caída. No podemos descartar, por la elevación del fragmento proximal, que junto a la contusión directa hubiese un componente de contracción contrariada del cuádriceps, como factor añadido a la etiopatogenia de esta fractura. En este caso, un correcto abordaje de esta ha permitido una solución adecuada con una correcta funcionalidad de la rodilla.
Discusión
Las fracturas, como complicación de la cirugía de rodilla y, más concretamente, de la cirugía de reconstrucción del LCA, están descritas en la bibliografía, aunque son poco frecuentes.
Entre las complicaciones óseas relacionadas con la cirugía del LCA se han descrito osteonecrosis parciales o totales de los cóndilos femorales(2), fracturas por traumatismos de alta energía en pacientes en el postoperatorio inmediato de la cirugía ligamentosa con afectación de los túneles(3), fracturas patológicas en relación con la aparición de tumores óseos tras una reconstrucción del LCA(4), fracturas patelares con la toma de injertos en las reconstrucciones con tendón rotuliano(5) y roturas de la pared del túnel femoral(6). También se han descrito fracturas de la tibia(7,8). Algunas se describen en torno a los 6 meses tras la ligamentoplastia, pero se han llegado a dar, incluso, a los 4 años de la cirugía. Se suelen presentar con un ligero predominio en pacientes en los que se ha empleado como injerto tendón rotuliano y en relación con el túnel tibial, como consecuencia de una disminución de la resistencia ósea, por ambas agresiones, de la indemnidad anatómica de la porción proximal de la cortical anterior de la tibia.
Nuestro primer caso coincide con la bibliografía, siendo un paciente con una debilidad muscular, un sobrepeso sin llegar a la obesidad mórbida y que ha presentado la lesión a los 6 meses de la cirugía, naciendo la línea de la fractura al nivel de la porción inferior del túnel tibial. Nos podemos preguntar si algunos de los síntomas que se han atribuido a una clínica femoropatelar eran los primeros síntomas de la fractura de estrés. En el caso de la fractura de rótula, a poco más de los 2 meses de la cirugía, consideramos que se debe tanto a la combinación de la pérdida de la integridad de la patela por la toma del injerto y la osteopenia local que podía presentar, como al propio traumatismo.
En cambio, no hemos encontrado descritos en la literatura casos de fracturas de estrés de la tibia por insuficiencia, en relación con antecedentes de cirugía de alineación del aparato extensor de la rodilla. Sí que hemos encontrado un caso publicado en 1991(9) de una fractura a las 8 semanas de la cirugía, por un movimiento de incurvación de la tibia y a partir de una separación entre la pastilla ósea y la cortical anterior de la tibia, mientras la paciente saltaba a la comba. En nuestro caso, el paciente llevaba 4 meses de evolución, la osteotomía aparentemente consolidada, por lo que se encontraba de alta laboral y sin apreciarse una separación evidente entre la cortical anterior de la tibia y el fragmento de la TTA. Es cierto que tuvo una caída, a la que el paciente restaba importancia, pero consideramos que el impacto actuó sobre un hueso que presentaba una insuficiente resistencia mecánica, secundaria al déficit en la cortical anterior por la osteotomía de traslación, junto a la falta de consolidación de esta y la probable osteopenia que podría existir a nivel local secundaria a los procesos inflamatorios y al desuso de la extremidad. Llama la atención la falta de consolidación de la TTA en el momento del accidente, lo que nos hace plantear si debemos realizar en estos pacientes pruebas de tipo TAC antes de autorizar el reinicio de su actividad normal. También nos cuestionamos si el proceso de consolidación se vio favorecido por el nuevo proceso. No dudamos de que las características de morfotipo del lesionado han ayudado a que se generase esta lesión.
Estos 2 casos de fracturas de estrés de la tibia se diferencian claramente de las típicas fracturas de estrés que se recogen en la literatura(10), que se ven relacionadas con un aumento de la carga de entrenamiento. De todos modos, hay publicaciones(7,8) que las relacionan con una musculatura pobre, un adelgazamiento cortical o una pobre mineralización ósea, envergaduras corporales extremas y un aumento de inicio rápido de la carga de trabajo físico. Consideramos que un factor a tener presente es el IMC de los pacientes y, en caso de ser elevado, aconsejamos extremar las medidas de protección.
En este paciente, en el que se apreciaba un hueso de pobre calidad en la radiología, se inició el tratamiento con calcio, vitamina D y difosfonatos, ante la perspectiva de una descarga que podría empeorar la solución. La bibliografía(11) recomienda el empleo de fármacos osteoformadores para facilitar la consolidación, pero la dificultad para realizar el tratamiento y el control del tratamiento con teriparatida o romosozumab nos llevó a indicar el tratamiento con risedronato.
Figuras
Figura 1. A y B: la radiografía muestra una fractura metafisodiafisaria espiroidea proximal tibia, no desplazada; C: en la resonancia magnética se ve la línea de fractura que afecta la cortical posterior de la tibia.
Figura 2. A y B: la tomografía axial computarizada muestra la fractura metafisodiafisaria no desplazada que afecta a toda la circunferencia y la falta de consolidación de la osteotomía de la tuberosidad tibial anterior.
Información del artículo
Cita bibliográfica
Autores
José Luis Bada Jaime
Fraternidad Muprespa. Delegación Provincial de Barcelona
Servicio de Cirugía Ortopédica y Traumatología. Hospital Comarcal de la Selva. Blanes. Girona
Servicio de Cirugía del Aparato Locomotor. Hospital San Rafael. Barcelona
I.C.T.R. Asepeyo. Barcelona
Gemma Hernández Molina
Mutua Fraternidad Muprespa. Dirección Provincial de Barcelona Territorial Nordeste
Gabriel Cano García
Mutua Fraternidad Muprespa. Dirección Provincial de Barcelona Territorial Nordeste
Kurt Günther Kroger
Mutua Fraternidad Muprespa. Dirección Provincial de Barcelona Territorial Nordeste
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo. Este documento obra en poder del autor de correspondencia.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de interés. Los autores declaran no tener ningún conflicto de intereses.
Parte del artículo se presentó en el XIX Congreso Nacional SETLA celebrado en La Granja de San Ildefonso (Segovia) los días 21 y 22 de noviembre de 2019.
Referencias bibliográficas
-
1Pathria NM, Chung CB, Resnick DL. Acute and stress-related injuries of bone and cartilage: pertinent anatomy, basis biomechanics and imaging perspective. Radiology. 2016 Jul;280(1):21-38.
-
2Lansdown DA, Shaw J, Allen CR, Ma CB. Osteonecrosis of the knee after anterior cruciate ligament reconstruction. A report of 5 cases. Orthop J Sports Med. 2015 Mar 24;3(3):2325967115576120.
-
3Polyzois I, Manidakis N, Graham S, Tsiridis E. An unusual periarticular fracture following ipsilateral anterior cruciate ligament reconstruction. Knee Surg Sports Traumatol Arthrosc. 2009;17(7):503-7.
-
4Dowen D, Kakkar R, Dildey P, Gerrand C. Pain and fracture after anterior cruciate ligament reconstruction caused by giant cell tumour of the distal femur. BMJ Case Rep. 2013 Sep 26;2013:bcr2013010422.
-
5Tjoumakaris FP, Herz-Brown AL, Bowers AL, Sennett BJ, Bernstein J. Complications in brief: Anterior cruciate ligament reconstruction. Clin Orthop Relat Res. 2012 Feb;470(2):630-6.
-
6Charalambous CP, Alvi F, Sutton PM. Management of intraoperative complications in arthroscopic primary anterior cruciate ligament reconstruction. J Knee Surg. 2015 Apr;28(2):165-74.
-
7Thaunat M, Nourissat G, Gaudin P, Beaufils P. Tibial plateau fracture after anterior cruciate ligament reconstruction: role of the interference screw resorption in the stress riser effect. Knee. 2006 Jun;13(3):241-3.
-
8Palazzolo A, Rosso F, Bonasia DE, Saccia F, Rossi R; Knee Committee SIGASCOT. Uncommon Complications after Anterior Cruciate Ligament Reconstruction. Joints. 2018 Nov 30;6(3):188-203.
-
9Van Haeff MJ, Sauter AJ. Tibial fracture after transposition of the tibial tubercle. Acta Orthop Belg. 1991;57(3):317-9.
-
10Mandell JC, Khurana B, Smith SE. Stress fractures of the foot and ankle, part 2: site-specific etiology, imaging, and treatment, and differential diagnosis. Skeletal Radiol. 2017 Sep;46(9):1165-86.
-
11Lorentzon M. Treating osteoporosis to prevent fractures: current concepts and future developments. J Intern Med. 2019 Apr;285(4):381-94.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Las lesiones del manguito rotador: ¿contingencia profesional o común?
- Roturas tendinosas del manguito rotador. Evaluación clínica y diagnóstico
- Epidemiología e historia natural de las roturas del manguito rotador
- Aplicación de entornos virtuales en el proceso de rehabilitación funcional del hombro: valoración de la satisfacción del paciente
- Disociación espinopélvica: cómo actuar y qué tener en cuenta
- Fracturas de escápula. Utilidad de la impresión tridimensional en la planificación preoperatoria. Presentación de un caso y revisión de la literatura
- Diagnóstico y manejo terapéutico del síndrome de impactación cubital
- Fractura vertebral, ¿aguda?
- Fracturas de tibia tras cirugía de rodilla. A propósito de 3 casos
- Lesión inestable en charnela dorsolumbar de columna reumática
- Colgajo eponiquial asociado a colgajo de avance en amputaciones distales de los dedos. A propósito de un caso
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Traumatología Laboral está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.