Introducción
La osteotomía en “V” de Japas está indicada como tratamiento quirúrgico en pacientes a partir de los 6-8 años de edad afectos de pies cavos no rígidos de grado moderado o severo(1)(2)(3) con el ápex en el mediopié o anterior al mismo(1)(2)(3)(4)(5) y que no hayan respondido al tratamiento conservador o a la cirugía sobre las partes blandas. Se le asocia de manera sistemática la fasciotomía plantar (operación de Steindler)(2) y en ocasiones también puede precisar la corrección del varo del retropié (osteotomía de Dwyer)(1). Si ya existe una rigidez establecida, se aconseja como tratamiento la resección-artrodesis de cuña dorsal(2)(6)(7). Hay autores que prefieren hacer la osteotomía más distal, a nivel de metatarsianos o articulación de Lisfranc(8)(9) ya que, aunque se alejan del ápex, evitan acortamientos severos y problemas de consolidación. Las ventajas de la osteotomía en “V” de Japas sobre la resección-artrodesis son la consolidación rápida evitando el retardo de la misma y la pseudoartrosis(2), la ausencia de acortamiento del pie(2)(4)(5)(10) (importante en los casos unilaterales para evitar problemas con el calzado) y la escasa dificultad para la realización de la técnica.
El objetivo de este trabajo es presentar un caso clínico de una pseudoartrosis en una paciente a la que se le realizó una osteotomía en “V” de Japas por pies cavos a los 22 años de edad. Dicha complicación empezó a dar síntomas 31 años después.
Caso clínico
Paciente mujer de 53 años de edad que consulta por dolor y deformidad de instauración progresiva en la cara interna del mediopié en los últimos meses. Como antecedentes, refiere intervención en ambos pies cavos a los 22 años de edad.
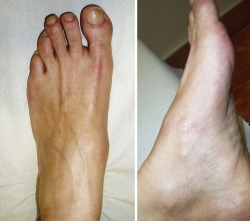
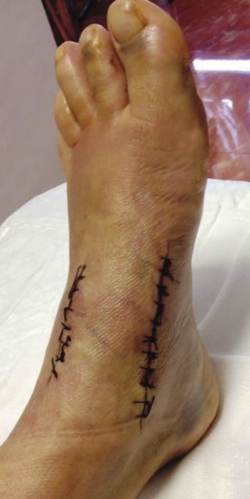
Al realizar la exploración física, se aprecia un ligero abultamiento en el borde interno del mediopié, doloroso sobre todo a la marcha (Figura 1).
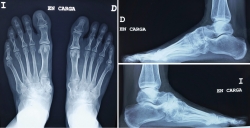
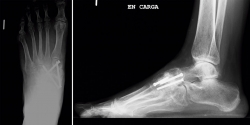
En el estudio mediante radiología simple en carga (Figura 2) se aprecia en la proyección dorsoplantar una desestructuración en la primera cuña con fragmentación y desplazamiento medial del fragmento proximal, así como cambios degenerativos escafocuneanos e intercuneanos. En la proyección lateral vemos un hundimiento de la columna medial a nivel transcuneano. En ambas proyecciones se aprecia una buena consolidación en el pie contralateral (clínicamente asintomático).
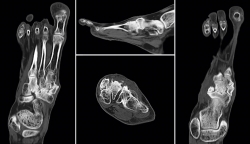
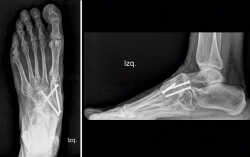
Se realizó estudio mediante tomografía computarizada (TC) (Figura 3) donde podemos ver la falta de fusión de la osteotomía de la primera cuña, los cambios degenerativos escafocuneanos, la fusión de la tercera cuña con el cuboides y el hundimiento de la columna medial a nivel transcuneano.
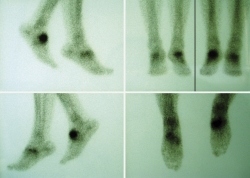
También se hizo un estudio gammagráfico (Figura 4) donde se aprecia un incremento de actividad en la fase vascular, en la fase tisular y en el estudio óseo tardío, lo que indica la presencia de componente inflamatorio añadido a la pseudoartrosis.
Resultados
A pesar de un intento de tratamiento conservador con medicación y una ortesis, la sintomatología se fue incrementando, por lo que optamos por el tratamiento quirúrgico. Mediante un doble abordaje (Figura 5), dorsal y medial, se expuso el foco, se cruentaron los bordes, se redujo el hundimiento, se aplicó autoinjerto de cresta iliaca enriquecido con factores de crecimiento y se realizó una fijación con tornillos canulados.
En el postoperatorio, la paciente llevó una inmovilización con férula de yeso las 2 primeras semanas y una bota de yeso durante 4 semanas más. A partir de las 6 semanas se le autorizó la carga con una ortesis de tipo Rom Walker®. A los 3 meses se comprobó la consolidación con el estudio radiológico (Figura 6), retirándose la ortesis, y se inició el tratamiento rehabilitador. Tras un periodo de 8 semanas de tratamiento fisioterápico, la paciente se recuperó satisfactoriamente y volvió a realizar sus actividades normales sin molestias.
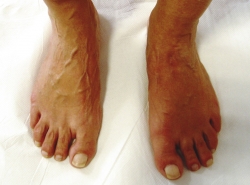
Se ha realizado una revisión a los 3 años, sigue asintomática y hace vida normal. En el estudio radiológico de control (Figura 7) vemos la consolidación y remodelación ósea y clínicamente la tumoración medial ha desaparecido (Figura 8).
Discusión
Entre las ventajas de la osteotomía en “V” de Japas para el tratamiento del pie cavo no rígido está la consolidación rápida y la ausencia de retardo de consolidación y pseudoartrosis, según indica el propio autor en su serie, publicada en The Journal of Bone and Joint Surgery americano en el año 1968. Cuando la rigidez está establecida, los autores son más partidarios de la resección artrodesis(2)(6)(7). La osteotomía se debe realizar a nivel del ápex de la deformidad, aunque algunos autores prefieren hacerla más distal. En ocasiones puede precisar gestos asociados, como la osteotomía de Dwyer para corregir el varo del retropié. Como complicaciones pueden aparecer deformidades por mala unión (hiper- o hipocorrecciones) y osteoartritis con rigideces articulares en las articulaciones del mediopié(9)(11)(12)(13).
Sin embargo, como hemos visto en este caso clínico, la pseudoartrosis sí que es posible también con esta intervención, aunque la incidencia sea mayor en la resección-artrodesis. Realizado un rastreo bibliográfico, no hemos encontrado publicaciones sobre pseudoartrosis con esta técnica quirúrgica. Algunos autores hablan de forma generalizada de la existencia de pseudoartrosis en las osteotomías del mediopié como tratamiento del pie cavo, pero sin diferenciar entre la osteotomía en “V” de Japas y la resección-artrodesis(13).
Llama la atención el largo periodo que la paciente ha estado asintomática (31 años) y, a pesar de haber hecho un estudio de los posibles factores que pudieran haber desencadenado el proceso de forma tan tardía, no hemos encontrado resultado alguno.
El tratamiento clásico de la pseudoartrosis, con cruentación del foco, aporte de autoinjerto (enriquecido con factores de crecimiento) y osteosíntesis estable, ha proporcionado un excelente resultado.
Conclusión
A pesar de no haber encontrado en la bibliografía ninguna publicación sobre pseudoartrosis en osteotomía en “V” de Japas como tratamiento del pie cavo, como hemos podido ver en este caso puede producirse e incluso permanecer asintomática durante bastantes años, apareciendo la sintomatología de forma tardía, sin encontrar causa alguna que la justifique y con una buena respuesta al tratamiento habitual de dicha complicación.