Introducción
Los esguinces de tobillo pueden desarrollar hasta en un 30% de los casos una inestabilidad funcional o mecánica del tobillo(1), generando sintomatología de dolor e inestabilidad que en muchos de los pacientes supone una limitación de su vida diaria. Es importante obtener unas adecuadas pruebas de imagen para evaluar los ligamentos afectados, como puede ser la resonancia magnética. Además, esta prueba puede ser valiosa para evaluar lesiones asociadas, como lesiones osteocondrales, lesiones sindesmóticas o desgarros de los tendones peroneos, que a menudo están relacionadas con la inestabilidad(2).
Existen diferentes técnicas quirúrgicas abiertas o artroscópicas para tratar la inestabilidad crónica; el interés en la reparación y reconstrucción artroscópica del tobillo ha aumentado considerablemente en los últimos años(3). Existen técnicas como la Broström-Gould o las nuevas técnicas de reconstrucción ligamentosa, que pueden clasificarse en:
- No anatómicas: se enfocan en estabilizar el tobillo lateral sin restaurar los ligamentos originales. Estas técnicas consisten en redirigir el tendón peroneo corto a través de túneles creados en el peroné distal. Estos procedimientos están en desuso y han sido en gran medida sustituidos por técnicas de reconstrucción anatómica. En diversos estudios se ha visto que los resultados son bastante insatisfactorios con este tipo de cirugías(4).
- Anatómicas: este procedimiento busca recrear tanto la anatomía como la mecánica del ligamento talofibular anterior (ATFL) y el ligamento calcáneo fibular (CFL), recreando los fascículos mediante el uso de un injerto colocado de forma bifascicular con un anclaje proximal único a nivel del peroné y dos anclajes distales a nivel del cuerpo del astrágalo y el calcáneo.
A pesar de todo lo anterior, existe todavía un déficit de literatura sobre determinadas complicaciones que pueden ocurrir durante dichos procedimientos, suponiendo un perjuicio sobre el paciente y teniendo que precisar en muchos casos nuevas cirugías para resolverlas.
El fallo de los dispositivos de fijación en este tipo de plastias, ya sea por una colocación errónea o por un roce con estructuras cercanas, supone una de estas complicaciones poco frecuentes, con un diagnóstico en ocasiones difícil si no se tiene una sospecha inicial, precisando a veces incluso de nuevas cirugías con carácter diagnóstico-terapéutico. Por ello, el objetivo de este artículo es presentar un caso de una complicación no descrita hasta el momento en la bibliografía actual, intentando tanto facilitar su sospecha para el diagnóstico como abordar la forma de tratar la complicación e intentar evitarla.
Caso clínico
Se presenta un paciente varón de 43 años, con antecedentes de esguinces de repetición, que sufre un esguince en el tobillo derecho. El diagnóstico inicial fue un esguince del complejo ligamentoso. El tratamiento inicial se basó en rehabilitación enfocada a la estabilidad y a la propiocepción. Después de 6 meses de terapia conservadora, el paciente presentó persistencia del dolor asociada a síntomas de inestabilidad. Las pruebas de cajón anterior o talar tilt test resultaron positivas.
Se realizó una resonancia magnética que reveló una rotura completa del ATFL y un esguince grave del CFL, sin otras lesiones concomitantes identificadas. Debido a la falta de mejoría y al fracaso del tratamiento conservador, se planeó una reconstrucción mínimamente invasiva de los ligamentos ATFL y CFL según la técnica de Vilá-Rico. La indicación inicial fue directamente como reconstrucción debido al tiempo de varios meses de evolución que presentaba el paciente, por la falta de expectativa de poder realizar una reparación directa de los ligamentos por sus antecedentes de esguinces y por la presencia de afectación de dos de los ligamentos del complejo lateral. Inicialmente, se realizó una artroscopia anterior utilizando los portales anteromedial (AM) y anterolateral (AL) modificados, encontrando una rotura completa del ATFL y el CFL. Se creó un túnel ciego en la fíbula, donde se insertó el bucle del injerto utilizando el dispositivo de anclaje cortical (Arthrex, Nápoles, FL, EE. UU.). El extremo más corto del injerto se dirigió hacia un túnel ciego en el astrágalo y se fijó con un tornillo absorbible, mientras que el extremo más largo se dirigió hacia otro túnel ciego en el calcáneo(5,6).
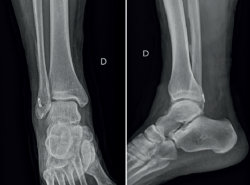
El paciente presentó un postoperatorio correcto en el cual se realizó un protocolo de inmovilización postoperatoria con movilización temprana y fisioterapia enfocada en mejorar la movilidad y fortalecer la musculatura del tobillo, con mejora en cuanto al dolor y la inestabilidad subjetiva. Un año después, el paciente volvió a consultar por dolor localizado en la cara posterolateral del tobillo. A la exploración, presentaba hinchazón lateral e hiperalgesia sobre el maléolo lateral. El rango de movimiento estaba preservado. Además, se evidenció dolor durante los movimientos de eversión. El paciente describió una sensación de chasquido en la cara lateral del tobillo. La prueba de cajón anterior no era negativa, por lo que cabía considerar la posibilidad de un fracaso de la reparación o aflojamiento de las plastias ligamentosas. Las radiografías simples demostraron que no había desplazamiento del dispositivo de fijación de la fíbula, como se muestra en la Figura 1.
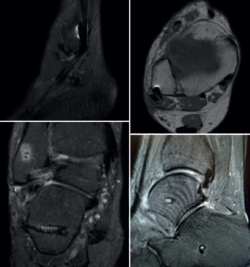
Bajo la sospecha de un fracaso de la reconstrucción ligamentosa, se realizó una resonancia magnética que reveló acumulación de líquido alrededor de la vaina de los peroneos y un engrosamiento leve del tendón peroneus longus a nivel inframaleolar, sin evidencia clara de rotura del tendón; sin embargo, la presencia de material metálico dificultaba su interpretación (Figura 2).
Basándose en los síntomas clínicos y los hallazgos de la imagen, se propuso un procedimiento artroscópico de revisión para realizar un diagnóstico de la articulación tibiotalar, evaluar los tendones peroneos y retirar el dispositivo TightRope®.
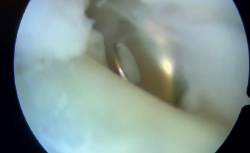
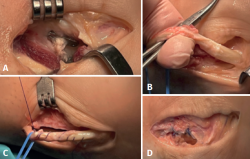
Un año y medio después de la lesión inicial, se realizó una segunda cirugía artroscópica de tobillo. El procedimiento reveló sinovitis anterior de la articulación tibiotalar, que fue desbridada con un sinoviotomo. El CFL estaba intacto, mientras que se observó una rotura parcial menor del ATFL, que se consideró clínicamente sin relevancia. En segundo lugar, se realizó una tenoscopia de la vaina de los tendones peroneos, revelando una rotura de la vaina y el tendón peroneus brevis con integridad del retináculo, visualizándose la fijación proximal del injerto en la fíbula que estaba en contacto con el tendón peroneus brevis, el cual estaba parcialmente desgarrado (Figura 3).
Dado este hallazgo, se realizó un abordaje lateral a la vaina de los tendones peroneos, se incidió en el retináculo y se retiró el dispositivo de fijación. Además, se reparó el tendón peroneus brevis, se hizo una tubulización de este utilizando suturas absorbibles y el retináculo se cerró con suturas absorbibles. La movilidad de los tendones se confirmó como normal, sin signos de subluxación del tendón (Figura 4).
Posteriormente, el paciente tuvo una buena evolución de su lesión en el tobillo; hubo una mejoría desde el primer momento, con la desaparición de los chasquidos al movilizar el tobillo y una disminución del dolor y de la sensación lacerante que se presentaba con el roce del material de fijación sobre los tendones peroneos.
Discusión
Con este artículo se presenta un caso a priori no documentando en la literatura existente. La complicación descrita altera el proceso de recuperación del paciente y conlleva dolores y molestias que pueden precisar incluso de nuevas cirugías de revisión con fines diagnósticos-terapéuticos para tratar de solucionar el problema.
Es conocida la posibilidad de fallos en la colocación de los injertos que pueden conllevar inestabilidades persistentes por mala reparación ligamentosa, como mencionan Wang et al. en su artículo(7), al igual que la existencia que mencionan Zhao et al. de lesiones de los tendones peroneos durante el acto quirúrgico, ya sea de forma artroscópica o abierta(8). Sin embargo, no se han encontrado referencias con nuestra técnica quirúrgica que resulten en una rotura de la vaina de los tendones peroneos por roce de un material de fijación cortical pasados varios meses tras la reparación inicial.
Parece de gran importancia realizar un diagnóstico precoz de esta patología mediante una correcta exploración física y el uso de pruebas de imagen que puedan evidenciar la lesión que presentaba el paciente, ya sea una resonancia magnética para observar tanto la posible lesión como el correcto posicionamiento y la tensión de los ligamentos reparados, o una ecografía para comprobar la presencia de daño o líquido libre en la vaina de los tendones peroneos. Ya instaurada la complicación, la mejor forma para su diagnóstico se considera que es la tenoscopia de la vaina de los peroneos y, en caso de no existir una rotura de los tendones, proceder a la retirada del material de fijación mediante dicha técnica. En nuestro caso, al precisar reparar tendones y vaina, se optó por la realización de un abordaje abierto.
Una vez conocida la complicación, se podría pensar que una posibilidad para evitarla o al menos disminuir su probabilidad sería realizar un punto de anclaje algo más proximal al inicialmente colocado en nuestro paciente o incluso un miniopen para una retirada del periostio de la fíbula, asegurando la correcta fijación de la chapa contra la cortical, siendo esta última opción la que se considera más adecuada, al asegurarlo bajo visión directa.
Conclusión
La presencia de dolor lateral en eversión junto a la presencia de chasquidos en pacientes operados de reconstrucción bifascicular con dispositivo de suspensión cortical obliga a descartar la lesión de los tendones peroneos asociada a la presencia del implante.
La tenoscopia es útil para confirmar el diagnóstico de certeza y poder realizar el tratamiento para confirmar el contacto del implante con los tendones y poder realizar una retirada del material y la reparación de la vaina y el tendón peroneo.
Este caso subraya la necesidad de valorar un abordaje quirúrgico complementario en el momento de la colocación del implante para asegurar su correcta localización y evitar daños asociadas al contacto con estructuras tendinosas adyacentes.