Resultados similares entre la reparación y no reparación de la capsulotomía interportal a 3 años de seguimiento mínimo tras artroscopia de cadera como tratamiento del choque femoroacetabular. Estudio del Grupo Ibérico de Preservación de Cadera
Similar outcomes between repair and non-repair of the interportal capsulotomy at a minimum 3-year follow-up after hip arthroscopy for femoroacetabular impingement. Study of the Iberian Hip Preservation Group
Resumen:
Objetivo: determinar si existen diferencias clínicas entre pacientes con diagnóstico de choque femoroacetabular (CFA) tratados mediante artroscopia de cadera (CAC) con reparación completa de la cápsula (RCC) y sin reparación de la capsulotomía interportal (RCI).
Métodos: estudio retrospectivo multicéntrico de una base de datos prospectiva de pacientes con diagnóstico de CFA tratados mediante CAC entre 2017 y 2022, con seguimiento mínimo de 3 años. Los pacientes se distribuyeron en 2 grupos según el manejo capsular. En el grupo caso se incluyeron los pacientes en los que se había realizado la RCC: rama vertical y capsulotomía interportal. En el grupo control se incluyeron los pacientes en los que se realizó la RCI: rama vertical sin reparación de la capsulotomía interportal.
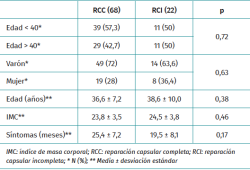
Resultados: se incluyeron en el estudio 90 pacientes, 68 con RCC y 22 con RCI. No se detectaron diferencias significativas en los datos generales y radiológicos entre ambos grupos. Los hallazgos intraoperatorios y las técnicas quirúrgicas artroscópicas realizadas fueron similares en ambos grupos. El seguimiento medio fue de 41,5 ± 7,2 meses en el grupo RCC y 38,4 ± 7,2 meses en el grupo RCI. La puntuación media en la escala Hip Outcome Score mejoró significativamente a los 3 años de seguimiento mínimo en ambos grupos. Los valores e incrementos medios al año, 2 años y 3 años; y el porcentaje de pacientes que alcanzaron la significación clínica al año y 2 años fue similar en ambos grupos.
Conclusiones: los resultados clínicos al año, 2 años y 3 años de seguimiento en el CFA tratado mediante CAC fueron similares con independencia del cierre o no de la capsulotomía interportal.
Nivel de evidencia: nivel III.
Relevancia clínica: si bien existen estudios biomecánicos y clínicos a favor de la reparación capsular completa, el cierre de la capsulotomía interportal parece no influir en los resultados y la significación clínica a corto plazo.
Abstract:
Objective: to determine outcomes in femoroacetabular impingement (FAI) patients treated with hip arthroscopy (HA) with complete capsular repair (CCR) and those without repair of the interportal capsulotomy (ICR).
Methods: a retrospective multicenter study of a prospective database including patients diagnosed with FAI treated with HA between 2017 and 2022, with a minimum follow-up of 3 years. Patients were divided into 2 groups according to capsular management. The case group included patients who underwent CCR: vertical limb and interportal capsulotomy repair. The control group included patients who underwent ICR: vertical limb without repair of the interportal capsulotomy.
Results: 90 patients were included in the study, 68 with CCR and 22 with ICR. No significant differences were found in general and radiological data between 2 groups. Intraoperative findings and arthroscopic techniques performed were similar in both groups. Mean follow-up was 41.5 ± 7.2 months in the CCR group and 38.4 ± 7.2 months in the ICR group. Mean Hip Outcome Score significantly improved at minimum 3-year follow-up in both groups. Mean values and improvements at 1, 2, and 3 years, as well as the proportion of patients achieving clinical significance at 1 and 2 years, were similar between the groups.
Conclusions: clinical outcomes at 1, 2, and 3 years in FAI treated with HA, were similar regardless of whether the interportal capsulotomy was closed.
Level of evidence: level III.
Clinical relevance: although biomechanical and clinical studies support complete capsular repair, closure of the interportal capsulotomy does not appear to influence short-term outcomes or clinical significance.
Introducción
La cirugía artroscópica de cadera (CAC) precisa de capsulotomía para poder acceder al compartimento central y periférico de la cadera, facilitar la maniobrabilidad del instrumental y detectar y tratar las lesiones. Se han descrito diferentes técnicas quirúrgicas de manejo capsular para conseguir el equilibrio entre la exposición y la estabilidad articular(1,2).
Estudios biomecánicos han demostrado el papel de la cápsula articular en la estabilidad de la cadera. A mayor capsulotomía, mayor traslación anterior y rotación de la cabeza femoral sobre el acetábulo, incrementando la carga axial(3). Sin embargo, sigue existiendo controversia sobre la influencia en los resultados clínicos del cierre capsular, con estudios que refieren mejores resultados clínicos con el cierre capsular(4,5,6) frente a otros estudios que refieren resultados similares(7,8).
Existe una gran variabilidad en los estudios publicados sobre el manejo capsular realizado e, incluso, este no se indica. Heifner et al. refieren, en una revisión sistemática sobre la técnica de cierre capsular, que se excluyeron el 41% de los estudios por no referir la técnica de manejo capsular y detectaron un incremento del 8 al 41% en la realización de la capsulotomía en T entre 2017 y 2024(9).
Si bien existen estudios biomecánicos y clínicos a favor de la reparación capsular, nos planteamos la pregunta de si existe la necesidad de realizar una reparación de la capsulotomía completa en la práctica clínica diaria. El objetivo del presente trabajo fue determinar si existían diferencias clínicas entre pacientes con diagnóstico de choque femoroacetabular (CFA) tratados mediante CAC con reparación completa de la cápsula y sin reparación de la capsulotomía interportal, con seguimiento mínimo de 3 años en pacientes sin factores de riesgo de inestabilidad. Nuestra hipótesis de trabajo fue que los pacientes sin factores de inestabilidad con reparación completa de la cápsula presentarían mejores resultados clínicos que los pacientes sin reparación de la capsulotomía interportal.
Métodos
Selección de pacientes
Estudio retrospectivo multicéntrico de una base de datos prospectiva de pacientes con diagnóstico de CFA tratados mediante CAC entre 2017 y 2022. Se incluyeron pacientes entre 18 y 55 años, con estadio Tönnis 0-1, con seguimiento mínimo de 3 años, sin cirugía previa en la cadera. Se excluyeron los pacientes con displasia de cadera determinada por un ángulo centro-borde menor de 25°, enfermedad de Legg-Calvé-Perthes, cirugía previa de cadera, necrosis avascular y edad menor de 18 o mayor de 55 años.
El estudio fue aprobado por el Comité Ético de Investigación Clínica (CEIC) del Hospital Universitario de Elche con Código de Registro PI 05/2022 y se obtuvo el consentimiento informado de todos los pacientes.
Técnica quirúrgica
La CAC se realizó en decúbito supino en mesa de tracción mediante la utilización de portal artroscópico anterolateral, medio anterior y distal anterolateral. Con la óptica de visión en el portal anterolateral, se realizaba capsulotomía con bisturí y radiofrecuencia, extendiendo la capsulotomía desde el portal medio anterior hacia el portal anterolateral. A continuación, se intercambiaban portales y, con la óptica de visión en el portal medioanterior, se realizaba capsulotomía con bisturí y radiofrecuencia hacia el portal anterolateral con el objetivo de comunicar ambas capsulotomías y conseguir una capsulotomía interportal completa.
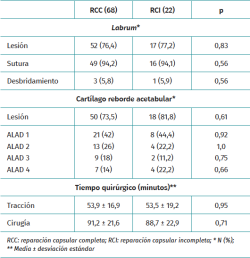
El artroscopio se colocaba nuevamente en el portal anterolateral y se exploraba el compartimento central. Las lesiones del reborde acetabular se evaluaron según la clasificación ALAD(10), que distingue 4 estados: ALAD 1 (reblandecimiento del cartílago adyacente a la lesión labral), ALAD 2 (delaminación del cartílago adyacente sin pérdida de continuidad), ALAD 3 (delaminación amplia del cartílago adyacente con pérdida de continuidad) y ALAD 4 (pérdida de cartílago completa con exposición ósea).
Se realizaba osteoplastia acetabular en caso de presencia de morfología de tipo pincer; reparación labral o desbridamiento labral en caso de lesión del labrum; y desbridamiento o microfracturas en caso de lesión del cartílago acetabular. Tras completar la valoración y el tratamiento de las lesiones del compartimento central, se retiraba la tracción y se valoraba el compartimento periférico. Para ello, se realizaba capsulotomía a lo largo del cuello femoral, completando una capsulotomía en T que preservaba la zona orbicular. En caso de presencia de morfología de tipo cam, se realizaba osteoplastia femoral mediante flexión y rotación de la cadera, y bajo control radioscópico intraoperatorio.
Una vez completada la osteoplastia femoral, se procedía al cierre de la rama vertical de la capsulotomía en T con 2 o 3 puntos simples de sutura absorbible (Vicryl®). El cirujano determinaba si procedía al cierre o no de la capsulotomía interportal realizada, para la cual se utilizaron 2 puntos simples de sutura absorbible (Vicryl®).
Se anotaron el tiempo quirúrgico, el tiempo de tracción y las complicaciones intraoperatorias.
Agrupación de los pacientes
Los pacientes se distribuyeron en 2 grupos según el manejo capsular en la artroscopia de cadera. En el grupo caso se incluyeron los pacientes en los que se había realizado la reparación capsular completa (RCC): rama vertical y capsulotomía interportal. En el grupo control se incluyeron los pacientes en los que se realizó una reparación capsular incompleta (RCI): rama vertical sin reparación de la capsulotomía interportal.
Variables del estudio
Se registraron las variables demográficas, los hallazgos intraoperatorios, la valoración radiológica y la clínica.
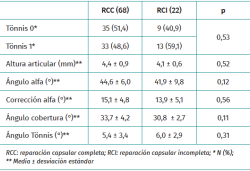
La valoración radiológica se realizó mediante estudio anteroposterior de pelvis en bipedestación y axial de Dunn para determinar la presencia de morfología de tipo cam y de tipo pincer, el grado de degeneración articular según la clasificación de Tönnis, la altura articular en zona de carga, el ángulo de cobertura acetabular, el ángulo de Tönnis y el ángulo alfa(11).
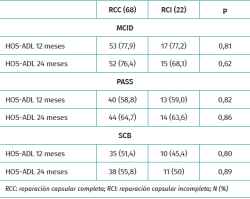
Para la valoración clínica se utilizó el cuestionario Hip Outcome Score para actividades de la vida diaria (HOS-AVD)(12), traducida y validada al castellano(13). Se analizó la significación clínica al año y a los 2 años de seguimiento con la diferencia clínica mínima importante (MCID), el estado de los síntomas aceptable para el paciente (PASS) y el beneficio clínico sustancial (SCB) para las escalas y los cuestionarios utilizados(14).
Manejo postoperatorio
Se autorizaba al paciente la marcha en carga parcial con muletas durante 4 semanas. No se utilizaron ortesis restrictoras de la movilidad. Los pacientes iniciaban un programa de recuperación funcional de la cadera intervenida en fases progresivas.
Supervivencia de la técnica
Se registró la reintervención quirúrgica mediante artroscopia de revisión o conversión a prótesis total de cadera.
Análisis estadístico
El análisis estadístico se realizó con el programa SPSS, versión 20.0 (SPSS Inc., Chicago, USA). La normalidad de las variables se valoró con la prueba de Kolmogorov-Smirnov. Se consideraron significativos los valores de p iguales o menores a 0,05. Para la comparación de variables continuas pre- y postoperatorias, se utilizó la prueba de T-Student para muestras relacionadas y, para la comparación de variables cualitativas, la prueba de Chi-cuadrado. La supervivencia de la técnica quirúrgica con la necesidad de reintervención como punto final se calculó con la prueba de Kaplan-Meier para ambos grupos.
Resultados
Durante el periodo de estudio, 90 pacientes fueron seleccionados, 68 con RCC y 22 con RCI.
No se detectaron diferencias significativas en los datos generales y radiológicos entre ambos grupos (Tablas 1 y 2).
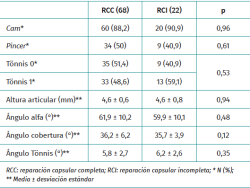
El tiempo de tracción fue similar en ambos grupos. El tiempo de cirugía fue menor en el grupo de RCI, aunque las diferencias no fueron significativas. Los hallazgos intraoperatorios y las técnicas quirúrgicas artroscópicas realizadas fueron similares en ambos grupos (Tabla 3).
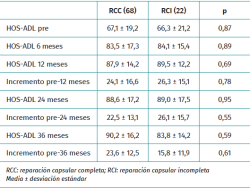
El seguimiento medio de ambos grupos fue de 41,5 ± 7,2 meses en el grupo de reparación y 38,4 ± 7,2 meses en el grupo de no reparación (p = 0,12).
No hubo diferencias apreciables en los valores radiológicos al final del seguimiento (Tabla 4).
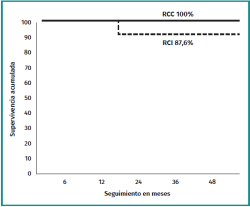
La puntuación media en la escala de valoración mejoró significativamente a los 3 años de seguimiento mínimo. Los valores e incrementos medios fueron similares entre ambos grupos (Tabla 5). El porcentaje de pacientes que alcanzaron la significación clínica al año y 2 años fue similar en ambos grupos (Tabla 6). Durante el periodo de seguimiento, un paciente del grupo de RCI precisó reintervención quirúrgica mediante CAC a los 21 meses de seguimiento por insuficiente osteoplastia femoral. La supervivencia a los 36 meses de seguimiento fue del 100% en el grupo de RCC y del 87,6% en el grupo de RCI (p = 0,03) (Figura 1).
Discusión
El principal hallazgo de nuestro estudio fue que el resultado y la significación clínica con el cuestionario HOS-AVD con seguimiento mínimo de 3 años fueron similares entre el grupo de pacientes intervenidos mediante CAC de CFA en los que se realizó RCC y el grupo de pacientes en los que se realizó la RCI. En consecuencia, debemos rechazar la hipótesis del estudio.
Existen estudios que refieren mejores resultados clínicos con la reparación capsular con respecto a la no reparación capsular. Liu et al. concluye en su revisión sistemática y metaanálisis que no cerrar la cápsula permite obtener unos resultados clínicos mejores que con el cierre capsular(4). Cohen et al. refieren en una revisión sistemática un mayor porcentaje de pacientes con cierre capsular que alcanzan la MCID en el cuestionario mHHS frente a pacientes sin cierre capsular(5). Y Uchida et al. en una revisión sistemática más reciente publican que los pacientes con cierre capsular presentan mejores resultados clínicos y menor porcentaje de conversión a prótesis total de cadera (PTC) que los pacientes sin cierre capsular(6). Tahoun et al. comparan los resultados clínicos a 5 años del tratamiento del CFA mediante CAC entre 42 pacientes sin reparación capsular y 44 pacientes con reparación capsular, con mejores resultados clínicos en el grupo de reparación capsular en los cuestionarios NASH, HOS-AVD y HOS-SSS, pero con similares resultados en la significación clínica del MCID entre ambos grupos. En el grupo de no reparación capsular incluía los pacientes en los que no se había reparado la capsulotomía en T, no se había reparado la capsulotomía interportal o se había reparado la capsulotomía en T sin reparar la capsulotomía interportal(15). Domb et al. compararon los resultados entre 65 pacientes con reparación capsular y 65 pacientes sin reparación capsular, y referían un descenso en el cuestionario mHHS y en el grado de satisfacción entre los 2 y los 5 años en el grupo de no reparación, pero con similares resultados en la significación clínica del MCID y del PASS entre ambos grupos. Sin embargo, incluían diferentes procedimientos artroscópicos para diferentes patologías intraarticulares(16). Por otro lado, Acuña et al. refieren en su revisión sistemática y metaanálisis que los resultados clínicos son similares entre los grupos de cierre capsular y no cierre capsular(7). Y Kaplan et al. publican en una reciente revisión sistemática que los resultados clínicos son similares entre los pacientes con reparación capsular y en los que no se realiza reparación capsular(8).
Si analizamos los estudios que comparan exclusivamente si se ha reparado o no la capsulotomía interportal, los resultados son contradictorios. Bonin et al. no refieren diferencias en los cuestionarios de valoración clínica iHOT-12, mHHS y HAGOS a 2 años de seguimiento, en su estudio comparativo entre 49 pacientes con cierre capsular interportal y 51 pacientes sin cierre capsular interportal en el tratamiento del CFA de tipo cam o mixto mediante CAC(17). Atzmon et al. no encuentran diferencias significativas a 2 años de seguimiento entre pacientes intervenidos mediante CAC por CFA a los que se realizó reparación de la capsulotomía interportal (n = 5), con los que no se realizó la reparación de la capsulotomía interportal (n = 29), en los cuestionarios mHHS y HOS, ni en el grado de satisfacción(18). Bindi et al. no encontraron diferencias significativas en los cuestionarios de valoración mHHS, Single Assessment Numeric Evaluation (SANE), EAV y Veterans RAND12 a 2 años entre los pacientes tratados mediante CAC por rotura labral con reparación capsular interportal (n = 240) y reparación capsular en T (n = 48)(19). Con un seguimiento de 5 años, Filan et al. compararon los resultados clínicos mediante mHHS, UCLA y SF-36 en 570 pacientes tratados mediante CAC de CFA distribuidos en 285 con cierre capsular interportal y 285 sin cierre capsular interportal. La puntuación en el cuestionario SF-36 fue mayor en el grupo de reparación capsular, pero similar en mHHS y UCLA. Una significativa mayor proporción de pacientes alcanzaron el MCID para UCLA y el SCB para SF-36, sin diferencias para el resto de los cuestionarios utilizados(20). Beck et al. publicaron un estudio comparativo de 75 pacientes intervenidos mediante CAC por CFA en los cuales se realizo una capsulotomía en T. En 25 se reparó solamente la rama longitudinal y en 75 se reparó la rama longitudinal y la capsulotomía interportal. A 5 años de seguimiento refieren superiores resultados significativos en el grupo de reparación completa en el HOS-AVD, HOS-SSS, mHHS y EAV. El porcentaje de pacientes que alcanzaron el MCID y el PASS en al menos un cuestionario de valoración también fue significativamente mayor en el grupo de reparación capsular completa(21). Bolia et al. también publican mejores resultados clínicos en los cuestionarios HOS-AVD y mHHS a 5 años en 42 pacientes con reparación de la capsulotomía interportal comparados con 84 pacientes sin reparación de la capsulotomía interportal. El porcentaje de pacientes que alcanzó el MCID fue significativamente mayor para el HOS-AVD, pero no para el mHHS(22). En nuestro estudio con seguimiento mínimo de 3 años no encontramos diferencias significativas en el resultado clínico a 3 años, ni en la significación clínica a 1 y 2 años para el HOS-AVD entre RCC y RCI, al igual que refieren estudios con seguimiento similar(17,18,19).
Con respecto a las revisiones quirúrgicas, Bonin et al.(17) a 2 años de seguimiento y Filan et al.(20) a 5 años de seguimiento no encontraron diferencias significativas entre los grupos de reparación capsular interportal y no reparación capsular interportal. Por el contrario, Beck et al. referían un mayor porcentaje significativo de revisiones quirúrgicas en el grupo de no reparación de la capsulotomía interportal a 5 años de seguimiento(21). En nuestro estudio, un paciente del grupo de RCI precisó CAC de revisión por osteoplastia femoral insuficiente. Si bien la diferencia en la supervivencia fue significativamente menor en el grupo de RCI, la causa de la reintervención no fue la inestabilidad articular por no cerrar la cápsula interportal, sino una técnica quirúrgica de corrección de la morfología de tipo cam insuficiente.
Nuestro estudio presenta limitaciones. Se trata de un estudio retrospectivo, aunque la recogida de datos se realizó de manera prospectiva. La definición de displasia se basa en el ángulo centro-borde, lo cual simplifica su detección, pero no excluye totalmente su presencia. No se ha hecho referencia a otros criterios de inestabilidad como la antetorsión femoral o la presencia de laxitud articular. Dado que se realizan otros procedimientos quirúrgicos artroscópicos añadidos, es difícil conocer el efecto aislado de la reparación capsular incompleta en el resultado clínico final. Se precisa de un mayor seguimiento para confirmar los resultados obtenidos.
Conclusiones
Los resultados clínicos al año, 2 años y a 3 años de seguimiento en el CFA tratado mediante CAC fueron similares con independencia del cierre o no de la capsulotomía interportal.
Tablas
Figuras
Información del artículo
Cita bibliográfica
Autores
Javier Sanz Reig
Traumatología Vistahermosa. HLA Clínica Vistahermosa. Alicant
Grupo Ibérico de Preservación de Cadera (GIPCA)
Servicio de Cirugía Ortopédica y Traumatología. Clínica Vistahermosa. Alicante
Jesús Mas Martínez
Traumatología Vistahermosa. HLA Clínica Vistahermosa. Alicante, España
Grupo Ibérico de Preservación de Cadera (GIPCA)
Miguel Cañones Martín
Hospital Universitario Infanta Leonor. Madrid
Oliver Marín Peña
Unidad de Cadera. Hospital Universitario Infanta Leonor. Madrid
Grupo Ibérico de Preservación de Cadera (GIPCA)
Servicio de Cirugía Ortopédica y Traumatología. Hospital Universitario Infanta Leonor. Madrid
Mahmoud Fathy Tahoun
Department of Orthopedics. Menoufia University. Shibin el Kom. Egipto
Marc Tey Pons
Unidad de Cadera. iMove Traumatología. Hospital Mi Tres Torres. Barcelona
I-Move Traumatologia. Barcelona
Grupo Ibérico de Preservación de Cadera (GIPCA)
Hospital Universitari Parc Taulí. Sabadell
Universidad Pompeu Fabra
Unidad de Cadera. Servicio de Cirugía Ortopédica y Traumatología. Hospital del Mar. Barcelona
Unidad de Artroscopia y Rodilla. ICATME-Institut Universitari Dexeus. Universitat Autònoma de Barcelona
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1McGovern RP, Bucci G, Nickel BA, et al. Arthroscopic capsular management of the hip: A comparison of indications and clinical outcomes for periportal versus interportal capsulotomy. Arthroscopy. 2020;37:86-94.
-
2Lee DR, Simon KN, Levy BA, et al. Capsular Management in Hip Arthroscopy: Interportal and T-Capsulotomy, Suspension, and Closure. Arthrosc Tech. 2024;13:102893.
-
3Kuhns BD, Weber AE, Levy DM, et al. Capsular management in hip arthroscopy: an anatomic, biomechanical, and technical review. Front Surg. 2016;3:13.
-
4Liu L, Zhang Y, Gui Q, et al. Effect of capsular closure on outcomes of hip arthroscopy for femoracetabular impingement: A systematic review and meta-analysis. Orthop Surg. 2020;12:1153-63.
-
5Cohen D, Comeau-Gauthier M, Khan A, et al. A higher proportion of patients may reach the MCID with capsular closure in patients undergoing arthroscopic surgery for femoroacetabular impingement: a systematic review and meta-analysis. Knee Surg Sports Traumatol Arthrosc. 2022;30:2425-56.
-
6Uchida S, Kizaki K, Arjuna MS, et al. Arthroscopic Hip Capsular Repair Improves Patient-Reported Outcome Measures and Is Associated With a Decreased Risk of Revision Surgery and Conversion to Total Hip Arthroplasty. Arthrosc Sports Med Rehabil. 2023;5:100800.
-
7Acuña AJ, Samuel LT, Roth A, et al. How capsular management strategies impact outcomes: A systematic review and meta-analysis of comparative studies. J Orthop. 2020;19:237-43.
-
8Kaplan DJ, Fenn TW, Jan K, Nho SJ. Capsular repair is associated with lower revision rates yet similar clinical outcomes and arthroplasty conversion 5 years after hip arthroscopy: A systematic review. Arthroscopy. 2023;39:1882-91.e1.
-
9Heifner JJ, Keller LM, Grewal G, et al. Characterizations of Capsule Closure in Hip Arthroscopy Are Infrequently and Incompletely Reported: A Systematic Review. Arthrosc Sports Med Rehabil. 2024;6:100820.
-
10Kelly BT, Philippon M. Arthroscopic hip anatomy. En: Callaghan J, Rosenberg A, Rubash H (eds.). The Adult Hip. Philadelphia: Lippincott Williams & Wilkin; 2004. pp. 78-9.
-
11Mascarenhas VV, Castro MO, Rego PA, et al. The Lisbon Agreement on Femoroacetabular Impingement Imaging-part 1: overview. Eur Radiol. 2020;30:5281-97.
-
12Martin RL, Philippon MJ. Evidence of Validity for the Hip Outcome Score in Hip Arthroscopy. Arthroscopy. 2007;23:822-6.
-
13Seijas R, Sallent A, Ruiz-Ibán MA, et al. Validation of the Spanish version of the Hip Outcome Score: a multicenter study. Health Qual Life Outcomes. 2014;12:70.
-
14Nwachukwu BU, Beck EC, Kunze KN, et al. Defining the Clinically Meaningful Outcomes for Arthroscopic Treatment of Femoroacetabular Impingement Syndrome at Minimum 5-Year Follow-up. Am J Sports Med. 2020;48:901-7.
-
15Tahoun MF, Lizano-Díez X, Soler BC, Pons MT. Superior outcomes after arthroscopic treatment of femoroacetabular impingement and labral tears with closed versus open capsule. Knee Surg Sports Traumatol Arthrosc. 2023;31:4501-9.
-
16Domb BG, Chaharbakhshi EO, Perets I, et al. Patient-Reported Outcomes of Capsular Repair Versus Capsulotomy in Patients Undergoing Hip Arthroscopy: Minimum 5-Year Follow-up—A Matched Comparison Study. Arthroscopy. 2018;34(3):853-63.e1.
-
17Bonin N, Manzini F, ReSurg, Viamont-Guerra MR. No differences in clinical outcomes between hip arthroscopy with versus without capsular closure in patients with cam- or mixed-type femoroacetabular impingement: A randomized controlled trial. Arthroscopy. 2024;40:2388-96.
-
18Atzmon R, Sharfman ZT, Haviv B, et al. Does capsular closure influence patient-reported outcomes in hip arthroscopy for femoroacetabular impingement and labral tear? J Hip Preserv Surg. 2019;6:199-206.
-
19Bindi VE, Hao KA, Freeman DA, et al. Comparison of pain scores and functional outcomes of patients undergoing arthroscopic hip labral repair and concomitant capsular repair or plication versus no closure. Orthop J Sports Med. 2024;12: 23259671241243303.
-
20Filan D, Mullins K, Carton P. Similar Rates of Survivorship and Marginal Clinical Impact of Routine Interportal Capsular Repair Versus No Repair at 5 Years After Arthroscopic Correction of Femoroacetabular Impingement. Arthroscopy. 2025;25:S0749-8063(25)00296-8.
-
21Beck EC, Nwachukwu BU, Chahla J, et al. Complete capsular closure provides higher rates of clinically significant outcome improvement and higher survivorship versus partial closure after hip arthroscopy at minimum 5-year follow-up. Arthroscopy. 2021;37:1833-42.
-
22Bolia IK, Fagotti L, Briggs KK, Philippon MJ. Midterm Outcomes Following Repair of Capsulotomy Versus Nonrepair in Patients Undergoing Hip Arthroscopy for Femoroacetabular Impingement With Labral Repair. Arthroscopy. 2019;35(6):1828-34.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Aprender artroscopia
- Resultados funcionales y clínicos del tratamiento artroscópico de la epicondilitis lateral
- Resultados similares entre la reparación y no reparación de la capsulotomía interportal a 3 años de seguimiento mínimo tras artroscopia de cadera como tratamiento del choque femoroacetabular. Estudio del Grupo Ibérico de Preservación de Cadera
- Balón subacromial y tenotomía de la porción larga del bíceps vs. tenotomía aislada en pacientes con rotura masiva irreparable de manguito rotador. Resultados funcionales a medio plazo
- Reparación artroscópica en hilera simple de roturas traumáticas completas aisladas del subescapular Lafosse IV
- Single-row arthroscopic repair of isolated traumatic full-thickness subscapularis Lafosse IV tears
- Ligamentoplastia y <em>remplissage</em> en la luxación anterior recidivante de hombro: protocolo, técnica y resultados en nuestro centro
- Desgarro parcial del peroneo corto como complicación tras la cirugía de inestabilidad lateral del tobillo: informe de caso
- Resección artroscópica de quiste sinovial del ligamento cruzado anterior: a propósito de dos casos
- In memoriam Dr. Ricardo Cuéllar Gutiérrez
- Los cruzados anteriores: hermanos de sangre
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.