Introducción
El desarrollo de las técnicas artroscópicas ha revolucionado los conceptos clásicos de la cirugía abierta, mejorando la morbilidad que se le ha atribuido tradicionalmente con el dominio de la técnica por parte de los cirujanos ortopédicos del pie y tobillo(1). En el caso de la patología de la zona posterior del tobillo, la técnica varias veces descrita y desarrollada por Van Dijk et al.(2) aporta una solución menos cruenta y más orientada al diagnóstico específico que la que el enfoque tradicional pudiera ofrecer(3).
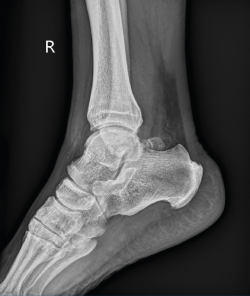
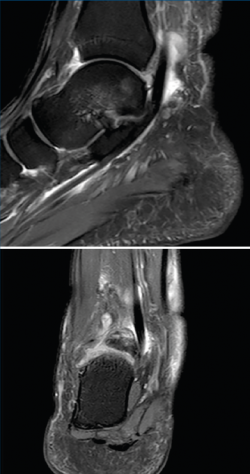
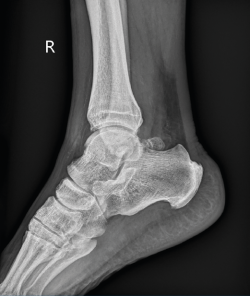
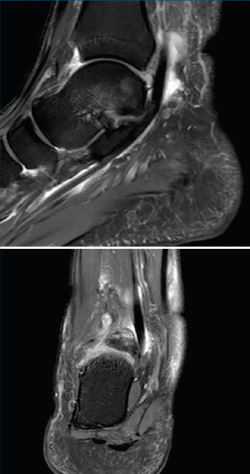
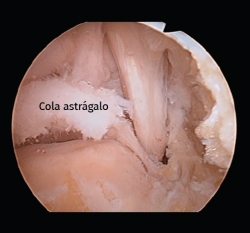
Como etiología de dicho dolor se encuentra la afectación ósea (83% de los casos), con el os trigonum (Figura 1) presente en hasta el 8% de la población, la fractura de Shepherd o un tubérculo de Stieda prominente(4). Dentro de la patología de las partes blandas, el flexor largo del hallux (FLH) (Figura 2), en forma de tendinopatía, tenosinovitis estenosante, nódulos, etc., puede originar dolor en el compartimento posterior(5).
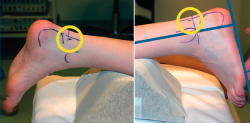
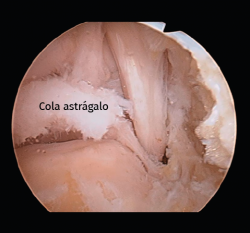
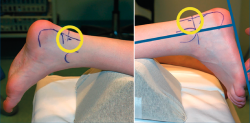
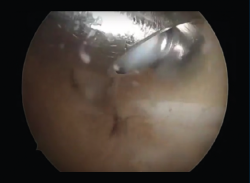
En caso de que el tratamiento conservador fracase, se puede proceder a una artroscopia posterior de tobillo (Figura 3), que consistirá en la exéresis de fragmentos óseos (Figura 4), la regularización de la anatomía redundante, la limpieza del FLH, la liberación del retináculo flexor o el inicio del túnel, u otro gesto dirigido a la etiopatogenia del dolor(6).
Pensamos que el estudio y la divulgación de los resultados obtenidos en esta patología en nuestro centro son de interés para entender la evolución clínica de estos pacientes, comprobar la concordancia con la evidencia actual y juzgar la necesidad de realizar cambios en nuestras pautas de actuación.
El objetivo de este estudio es conocer los resultados clínicos obtenidos en los pacientes de nuestro centro tras el manejo quirúrgico mediante artroscopia posterior de tobillo.
Como objetivo secundario, se estableció conocer aquellas variables en las que los pacientes notaban mayor mejora dentro de las evaluaciones clínicas a realizar.
Material y método
Se trata de un estudio retrospectivo de los pacientes intervenidos en nuestro centro entre los años 2013 y 2018. Todos los pacientes fueron operados por 2 cirujanos de la Unidad de Pie y Tobillo del Hospital Universitario Araba (HUA). Se incluyeron en el estudio aquellos pacientes con dolor en el compartimento posterior del tobillo que requirieron una artroscopia posterior de tobillo. El criterio de inclusión, por lo tanto, fue constar en el registro de intervenciones como artroscopia posterior de tobillo. No hubo criterios específicos de exclusión en el diseño, salvo que el paciente no pudiese o no quisiese participar en el estudio.
Se extrajeron los datos personales de los pacientes mediante el programa informático de aplicación clínica de nuestro centro, Osabide Global, junto con la duración de la intervención (registrada en forma de tiempo global en el quirófano), los gestos asociados realizados, las posibles complicaciones derivadas de las mismas intervenciones y el tiempo de descarga posquirúrgico.
Al realizar la entrevista con los pacientes, se les consultaba por el desencadenante del inicio del cuadro de dolor del compartimento posterior del tobillo, constando el mismo como de inicio traumático o atraumático.
La evaluación clínica se realizó mediante la escala de la American Orthopaedic Foot and Ankle Society (AOFAS) de pie y tobillo. La primera medición se realizó previa a la intervención, antes de entrar al quirófano. Los pacientes fueron revisados entre 6 y 12 meses después de la intervención.
Resultados
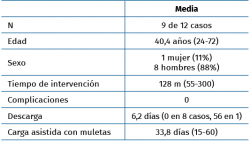
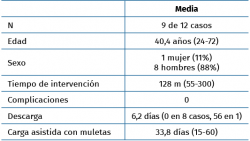
Se intervinieron 12 casos de patología de la región posterior, de los cuales se excluyeron 3 por no haber podido realizar un seguimiento adecuado tras la intervención. La muestra final es de 9 casos (1 mujer, 8 hombres), con una edad media de 40,4 años (rango de 24-72 años) (Tabla 1).
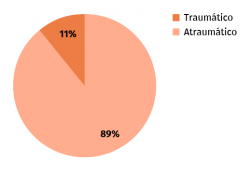
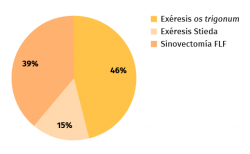
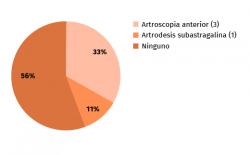
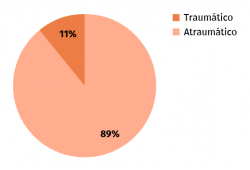
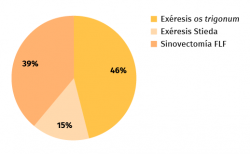
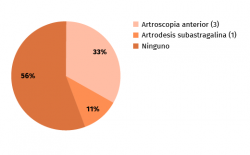
La etiología de la lesión había sido atraumática en 8 casos y hubo una fractura como causa inicial en 1 caso (Figura 5). En una media de 128 minutos de intervención, hubo 6 exéresis de os trigonum (Figura 6), 2 exéresis de Stieda y 5 sinovectomías del tendón FLH como procedimientos principales (Figura 7). En 3 casos se completó la técnica quirúrgica con artroscopia del compartimento anterior y en 1 caso se añadió una artrodesis subastragalina (Figura 8). La artrodesis fue planteada debido a una artrosis subastragalina ya presente en los estudios previos a la intervención, en una paciente con patología reumática de base (sinovitis villonodular).
No hubo complicaciones en ningún postoperatorio. Se pautó una descarga media de 6,2 días (0 días en 8 casos, 56 en 1), con una media de 33,8 días de carga asistida con muletas.
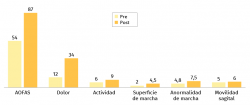
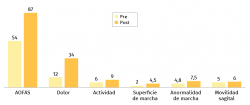
La puntuación de la escala de la AOFAS pasó de una media de 53 puntos a 87 puntos tras un mínimo de 6 meses de seguimiento (Figura 9).
La puntuación en cuanto al dolor que le asigna la escala de la AOFAS pasó de una media de 12 puntos a 34 puntos, la actividad de 6 a 9 puntos, la superficie de la marcha de 2 a 4,5 puntos, la anormalidad de la marcha de 4,8 a 7,5 puntos y la movilidad sagital de 5 a 6 puntos.
El resto de las variables se mantuvo igual o con una diferencia menor a 1 punto según la misma escala (distancia máxima caminada, estabilidad, movilidad del retropié, alineación).
Comentarios y conclusiones
Como conclusiones del estudio, podemos destacar que la patología del compartimento posterior del tobillo, pese a tratarse de un dolor común, pocas veces es una patología susceptible de ser intervenida quirúrgicamente. Su etiología se debe a alteraciones óseas debidas al sobreuso o al impacto repetido en los elementos articulares que aportan estabilidad al tobillo, como pueden ser la flexión plantar y la inversión forzada repetida comunes en varias actividades deportivas (fútbol, ballet, etc.)(1).
Este tipo de patología es más frecuente en los varones jóvenes y con actividad deportiva de años de evolución(1).
En cuanto a las técnicas de exploración de las alteraciones del compartimento posterior del tobillo, la exploración física debe ser meticulosa y a poder ser realizada por el cirujano ortopédico de pie y tobillo que deba valorar la posible intervención, junto con una radiología anteroposterior (AP) de tobillo y lateral en carga que nos confirme una posible lesión ósea o descarte otro tipo de patología. En caso de no ser suficiente, se deberá proceder a la realización de una resonancia magnética, que nos dará la información relativa a las partes blandas que puedan causar el dolor en cuestión.
La exéresis artroscópica del os trigonum o de la fractura de Stieda, junto con la regularización del FLH, son procedimientos técnicamente exigentes, pero exitosos(5). Las claves de un buen resultado son la buena indicación quirúrgica, una buena técnica y una movilización precoz en aquellos casos en los que la patología asociada lo permita (observamos que el tiempo de descarga se halla influenciado por los 56 días de descarga de la artrodesis)(7).
Respecto a la revisión en cuestión, se ha logrado mejoría clínica y subjetiva en nuestra muestra, demostrada por una escala homologada. Dicha mejoría clínica es más acentuada en la mejora del dolor, la superficie de la marcha y la anormalidad de la marcha. Pese a ello, se trata de una muestra pequeña, que deberemos ampliar con nuevas revisiones según vayamos acumulando experiencia con esta técnica. Además, los gestos asociados suponen un posible factor de confusión en los resultados obtenidos, que deberá dilucidarse con revisiones y estudios posteriores.
Con estos resultados, podemos afirmar que esta revisión corrobora la literatura actual(8,9).