Schwannoma en el pie y tobillo. A propósito de 3 casos
Foot and ankle schwannoma. Three case reports
Resumen:
Introducción: el schwannoma es un tumor benigno, poco frecuente y de crecimiento lento, procedente de las células de Schwann de los nervios periféricos. Se localiza más frecuentemente en el tronco, las zonas flexoras de las extremidades, la cabeza y el cuello, siendo raro su hallazgo en el pie y el tobillo.
Clínicamente, suele presentarse como una masa dolorosa y bien definida, asociando o no debilidad o parestesias, aunque su presentación puede ser muy variada.
Casos clínicos: presentamos 3 casos tratados en nuestro centro. Todos ellos se presentaron como una masa dolorosa y el diagnóstico se confirmó mediante resonancia magnética (RM). En todos los casos se realizó exéresis quirúrgica completa y confirmación histológica mediante estudio anatomopatológico, sin secuelas posteriores.
Discusión: la incidencia de schwannomas en el pie y el tobillo es escasa, siendo menor del 10% en todas las series analizadas hasta la actualidad.
La escasa incidencia, junto a una sintomatología relativamente indefinida, suelen dificultar el diagnóstico en la mayoría de los casos, por lo que debemos establecer la sospecha diagnóstica ante la presencia de una masa de partes blandas de crecimiento lento, generalmente en el territorio del recorrido de un nervio, con o sin síntomas compresivos o neurológicos. El diagnóstico por imagen mediante RM nos aportará información acerca de las características, la localización y la relación con las estructuras adyacentes.
El tratamiento de elección consiste en la exéresis completa de la masa y su posterior estudio anatomopatológico. La tasa de recurrencia es menor del 1% si realizamos una extirpación completa.
Conclusión: es importante establecer la sospecha clínica ante la aparición de una masa palpable que asocie o no clínica parestésica o compresiva, confirmar dicha sospecha mediante la realización de una RM y posteriormente llevar a cabo una extirpación quirúrgica completa como tratamiento de elección.
Abstract:
Introduction: schwannoma is a benign tumor, which presents with low frequency and slow growth, derived from Schwann cells in peripheric nerves. It is more frequently located on the trunk, flexor areas of limbs, head and neck, while it is rare to find it on foot and ankle.
Clinically presents with a painful well-defined mass, with associated or not paresthesias. Nevertheless, clinical data is usually varied.
Case reports: we present 3 cases treated in our hospital, all of them presented as a painful mass and the diagnose was confirmed by magnetic resonance imaging. A complete surgical excision was performed in all of them, without posterior damage reported.
Discussion: the incidence of schwannoma in foot and ankle is low, less than 10% found in all the series analysed in current literature.
This low incidence rate plus an undefined clinical presentation, usually difficult the diagnosis in most cases, so it is important to put the focus on the diagnosis of a schwannoma when presenting with a slowly growing mass associated or not with compressive or neurologic symptoms. The diagnose with magnetic resonance imaging also offers information about characteristics of the lesion, its location and relationship with adjacent structures.
Elective treatment consists of surgical excision and posterior anatomopathologic study of the mass. Recurrence rate is lower than 1% if we perform a complete surgical excision.
Conclusion: it is important to focus on the diagnostic suspicion when presenting with a mass associating or not paresthetic or compressive clinical sings, to confirm that suspicion with the help of a magnetic resonance imaging and later perform a complete surgical excision, as elective treatment.
Introducción
El schwannoma es un tumor sólido y de crecimiento lento procedente de las células de Schwann de los nervios periféricos. Supone un 5% de los tumores benignos según la serie analizada por Krandorf et al.(1). Aunque la mayoría son de origen idiopático, hay algunos estudios que establecen una posible relación con eventos traumáticos, complejo de Carney o neurofibromatosis(2,3,4,5,6,7,8).
Es más frecuente encontrarlo en el tronco, las zonas flexoras de las extremidades, la cabeza y el cuello(1,9,10), siendo raro hallarlo en el pie y el tobillo, donde el nervio más afectado es el tibial posterior(7,8,10,11,12,13).
La presentación clínica del schwannoma puede ser muy variada, pudiendo manifestarse como una tumoración asintomática o causar una neuropatía compresiva debido al efecto de masa. Aun así, lo más frecuente es encontrar una masa dolorosa y bien definida, que puede o no asociar debilidad o parestesias en función de la localización del tumor, sobre todo cuando este se encuentra en zonas de compresión o de soporte de peso. Es importante realizar una anamnesis y una exploración física exhaustivas para poder plantear una hipótesis diagnóstica de schwannoma.
El objetivo de nuestro estudio es la presentación de 3 casos tratados en nuestro centro, para así mostrar sus manifestaciones clínicas, los hallazgos diagnósticos y el tratamiento llevado a cabo, además de analizar la bibliografía publicada en la actualidad.
Casos clínicos
Caso 1
Se trata de una mujer de 29 años sin antecedentes médicos de interés que consulta por una tumoración dolorosa en la cara posteromedial del tobillo izquierdo de 1 año de evolución, sin afectación de su actividad deportiva habitual (ciclismo). En los últimos meses refería un aumento del volumen de la tumoración sin un aumento del dolor asociado. A la exploración física se observa una tumoración retroinframaleolar interna izquierda, sin alteraciones en la articulación del tobillo y con signo de Tinel negativo.
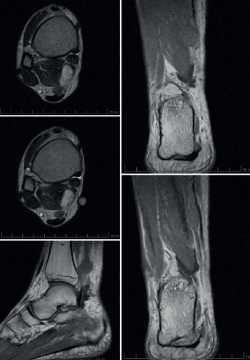
Se realiza inicialmente una ecografía que se informa como imagen compatible con hematoma de 5 cm de longitud. Posteriormente, se solicita un estudio radiográfico, sin hallazgos significativos, y una resonancia magnética (RM), en la que se observa una imagen sugestiva de schwannoma.
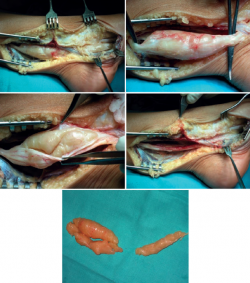
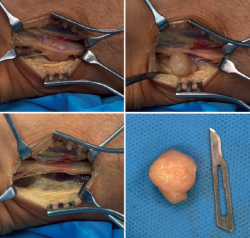
Se opta por un tratamiento quirúrgico, realizándose exéresis de la masa asociada al nervio tibial posterior (Figura 1), confirmándose, mediante el estudio anatomopatológico, el diagnóstico de schwannoma.
Tras la cirugía, presentó hipoestesia de la cara plantar de los dedos primero y segundo, con posterior recuperación completa sin déficit sensitivo ni motor.
Caso 2
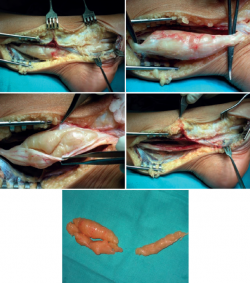
Se trata de una mujer de 63 años que consulta por dolor de características erráticas en el margen externo de la pantorrilla irradiado distalmente hasta la cara lateral del tobillo y el pie derechos de 5 años de evolución y en aumento lentamente progresivo. Presentaba un predominio nocturno y sin relación con la deambulación. No presentaba alteraciones significativas a la exploración física de dicha extremidad ni tampoco en diversos estudios electromiográficos solicitados durante los últimos años, que eran completamente normales. Tras descartar patología vascular, se vuelve a revalorar el caso, persistiendo misma sintomatología, además del signo de Tinel positivo distal a la cabeza del peroné. Se realiza una RM de la pantorrilla en la que se observa una imagen compatible con schwannoma adyacente al vientre muscular del tibial anterior. Finalmente, se decide el tratamiento quirúrgico, realizándose exéresis de la tumoración (Figura 2), localizada en la cara anteroexterna de la pierna derecha, asociada al trayecto del nervio peroneo profundo. Se remite una muestra a anatomía patológica, que confirma el diagnóstico de schwannoma. Tras la cirugía mantiene un correcto trofismo distal, sin déficit neurológico y desaparición de la clínica inicial.
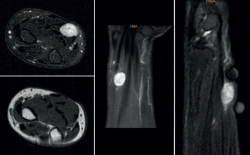
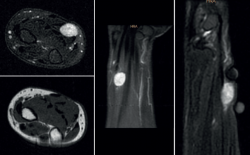
Dos años más tarde, vuelve a consultar por la aparición de una tumoración en la cara palmar del antebrazo izquierdo, de menos de 1 año de evolución. A la exploración, se observa una masa móvil en relación con los tendones flexores, sin dolor a la palpación, pero con signo de Tinel positivo. Se realiza RM, observándose imagen hipo/isointensa en T1 e hiperintensa en T2 con bordes bien definidos de tamaño 18 × 13 × 10 cm compatible con schwannoma (Figura 3). Inicialmente, se decide una actitud expectante y 1 año más tarde, tras la persistencia de la clínica y el aumento del tamaño de la tumoración, se realiza exéresis quirúrgica, confirmándose posteriormente el diagnóstico de schwannoma mediante el estudio anatomopatológico.
Caso 3
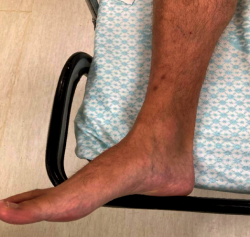
Se trata de un varón de 48 años que consulta por tumoración dolorosa en la cara medial del tobillo derecho, que se irradia hacia la planta del pie, de 1 año de evolución. A la exploración física se observa una tumoración en la cara posteromedial del tercio distal de la pierna derecha que presenta un signo de Tinel positivo (Figura 4). El resto de la exploración a ese nivel es anodina.
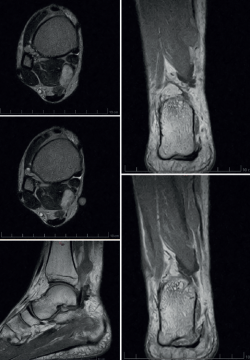
Se realiza ecografía y RM, en las que se observa imagen hipo/isointensa en T1 e hiperintensa en T2 con bordes bien definidos compatible con schwannoma asociado al nervio tibial posterior (Figura 5).
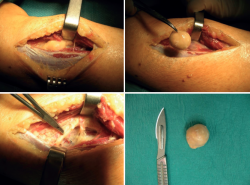
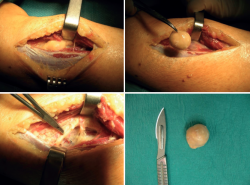
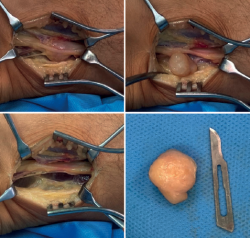
Se lleva a cabo tratamiento quirúrgico, realizándose exéresis completa de la tumoración en el nervio tibial posterior (Figura 6), presentando una evolución favorable con desaparición completa de la sintomatología.
Discusión
Como ya se ha comentado anteriormente, la incidencia de los schwannomas clínicamente significativos en el pie y el tobillo es relativamente escasa. Hao et al. realizan un análisis durante un periodo de 3 años de 174 tumores benignos de partes blandas diagnosticados en el pie y el tobillo, de los cuales un 4%, 7 casos, se correspondían con schwannomas. Asimismo, revisan los casos publicados en la literatura desde 1988 hasta 2019, hallando un total de 49 casos, incluyendo los 7 de su estudio, concluyendo que la prevalencia global de este tumor en las series estudiadas es de alrededor del 10%, siendo más frecuente encontrarlo en el tobillo, el talón y la planta (78,3%). No hallaron diferencias relacionadas con el sexo(14).
Ruggieri et al. encontraron 14 casos de schwannomas tras analizar 189 tumores benignos en el pie durante un periodo de seguimiento de 18 años entre 1990 y 2007 en el Instituto Rizzoli(15). Kehoe et al. observaron que tan solo 12 de 104 casos de schwannoma diagnosticados en un periodo de 32 años se localizaban en el pie y el tobillo(16).
Angelini et al. realizaron un análisis de los casos publicados en la literatura, tanto de habla inglesa como no inglesa, durante el periodo comprendido entre los años 1996 y 2018, hallando 51 casos de schwannomas en el pie y el tobillo(2).
Su escasa incidencia y la ausencia de una sintomatología característica suelen provocar un retraso diagnóstico en numerosos casos. Se trata de tumoraciones de crecimiento lento, por lo que la presencia de una masa palpable, como la mostrada en el caso 1, es poco frecuente. Habitualmente, pueden presentarse como parestesias en áreas del pie y el tobillo que pueden confundirse con síndromes canaliculares, trastornos neuropáticos o radiculopatías de origen lumbar. Hay varios casos descritos en la literatura en los que el diagnóstico se ve retrasado en situaciones similares a la descrita(8,17,18,19,20,21,22,23,24). Nawabi et al. concluyeron que el tiempo medio de diagnóstico del schwannoma es de 86,5 meses en un estudio realizado sobre una muestra de 25 pacientes(18).
El signo de Tinel positivo y la maniobra de dorsiflexión-eversión sintomática orientan hacia la presencia de un schwannoma en el recorrido del nervio tibial posterior(13,19,22).
Para su diagnóstico nos servimos de las pruebas de imagen. La radiografía convencional aportará información en caso de presencia de calcificaciones o afectación ósea, aunque generalmente es de escasa utilidad(8). La ecografía nos muestra una masa ovalada, bien delimitada, hipoecoica y homogénea, útil para distinguir entre tumoraciones quísticas o masa sólida(8,22). La RM es el estudio de elección, aportando una mayor información acerca de la localización, el tamaño y la relación con otras estructuras. El schwannoma se presenta como una masa iso- o hipointensa en relación con el músculo en la secuencia T1, mientras que en T2 observamos una imagen hiperintensa.
Aunque en la RM no hay signos patognomónicos de benignidad, son altamente sugestivos de este tumor la aparición de una masa fusiforme contigua a un nervio con un ribete periférico potenciado en T2 (split-fat sign) o presencia de cápsula. Ante un tumor de probable estirpe neurogénica sin estos signos, con un tamaño mayor de 5 cm, márgenes mal definidos, edema peritumoral de más de 18 mm o polilobulado (> 2 lóbulos), debe programarse una biopsia, pues estos signos pueden corresponder a otros tumores de partes blandas con mayor potencialidad de malignizar. El contraste de gadolinio puede ser de utilidad para diferenciar un schwannoma de un quiste sinovial cuando no se ve claramente la relación con un nervio(8,25).
El tratamiento de elección consiste en la extirpación o enucleación del tumor, realizando una disección cuidadosa de las estructuras circundantes para evitar complicaciones posteriores. Se recomienda realizar una incisión longitudinal sobre el perineuro del tumor para minimizar el daño de los tejidos circundantes. Si la extirpación es completa, la tasa de recurrencia es menor del 1%. Aunque, si el tumor es pequeño y asintomático, podemos optar por una actitud expectante(8,13,24,26,27,28).
El estudio anatomopatológico muestra una formación de células fusiformes en empalizada formando zonas Antoni A y Antoni B, siendo la zona Antoni A hipercelular con células fusiformes elongadas y bordes en empalizada, formando cuerpos de Verocay. La B presenta poca celularidad en una matriz mixoide con incremento de la vascularización(8,19). En el estudio inmunohistoquímico, es positivo para S-100 y negativo para αSMA y CD34, lo que nos resulta de utilidad para realizar un diagnóstico de certeza y el diagnóstico diferencial con otras entidades, como ganglión, neuroma, lipoma de células fusiformes, neurofibroma, tumor fibroso solitario, fibroma o leiomioma(14). El neurofibroma plexiforme, que puede ser congénito o desarrollarse durante el primer año de vida, es patognomónico de la neurofibromatosis de tipo 1, siendo importante realizar el diagnóstico diferencial con esta entidad debido al riesgo de malignización del neurofibroma(29,30).
Conclusión
Debido a su baja incidencia y alta variabilidad clínica se precisa un alto grado de sospecha de schwannoma ante una masa de crecimiento lento en el recorrido de un nervio, siendo necesario hacer un diagnóstico diferencial frente a otras lesiones ocupantes de espacio con mayor potencialidad de malignizar.
Una vez establecido el diagnóstico, apoyándonos sobre todo en la RM como prueba de imagen de elección, debemos llevar a cabo una extirpación quirúrgica completa, lo que nos permitirá minimizar el riesgo de recurrencia hasta una tasa menor del 1%.
Figuras
Figura 2. Exéresis quirúrgica de tumoración asociada al recorrido del nervio peroneo profundo en la cara anteroexterna de la pierna.
Figura 3. Resonancia magnética en la que se observa una masa compatible con schwannoma asociada a los tendones flexores.
Figura 5. Imagen en resonancia magnética compatible con schwannoma asociado al nervio tibial posterior.
Información del artículo
Cita bibliográfica
Autores
Carmen Ortega Tapia
Servicio de Cirugía Ortopédica y Traumatología. Hospital Sant Rafael. Barcelona
Servicio de Cirugía Ortopédica y Traumatología. Hospital Asepeyo Sant Cugat. Barcelona
Laia Espinal Batalla
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital Sant Rafael. Barcelona
Alberto Ruiz Nasarre
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital San Rafael. Barcelona
Servicio de Cirugía Ortopédica y Traumatología. Hospital General de Hospitalet. Hospitalet de Llobregat. Barcelona
Fernando Álvarez Goenaga
Servicio de Cirugía Ortopédica y Traumatología. Hospital Sant Rafael. Barcelona
Unidad de Pie y Tobillo. Servicio de Cirugía Ortopédica y Traumatología. Hospital San Rafael. Barcelona
Clínica Tres Torres. Barcelona
Director de la Revista del Pie y Tobillo
Responsabilidades éticas
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores han obtenido el consentimiento informado de los pacientes y/o sujetos referidos en el artículo.
Financiación. Los autores declaran que este trabajo no ha sido financiado.
Conflicto de intereses. Los autores declaran no tener ningún conflicto de intereses.
Referencias bibliográficas
-
1Kransdorf MJ. Benign soft-tissue tumors in a large referral population: Distribution of specific diagnoses by age, sex, and location. Am J Roentgenol. 1995;164(2):395-402.
-
2Angelini A, Bevoni R, Biz C, Cerchiaro MC, Girolami M, Ruggieri P. Schwannoma of the foot: report of four cases and literature review. Acta Biomed. 2019 Jan 10;90(1-S):214-20.
-
3Ferner RE, O'Doherty MJ. Neurofibroma and schwannoma. Curr Opin Neurol. 2002 Dec;15(6):679-84.
-
4Sasaki M, Aoki M, Yoshimine T. Mobile schwannoma of the cauda equina incarcerated following caudal migration after trauma--case report. Neurol Med Chir (Tokyo). 2011;51(10):710-2.
-
5Li XN, Cui JL, Christopasak SP, Kumar A, Peng ZG. Multiple plexiform schwannomas in the plantar aspect of the foot: case report and literature review. BMC Musculoskelet Disord. 2014 Oct 11;15:342.
-
6Jacobson JM, Felder JM 3rd, Pedroso F, Steinberg JS. Plexiform schwannoma of the foot: a review of the literature and case report. J Foot Ankle Surg. 2011 Jan-Feb;50(1):68-73.
-
7Kim DH, Murovic JA, Tiel RL, Moes G, Kline DG. A series of 146 peripheral non-neural sheath nerve tumors: 30-year experience at Louisiana State University Health Sciences Center. J Neurosurg. 2005 Feb;102(2):256-66.
-
8Albert P, Patel J, Badawy K, Weissinger W, Brenner M, Bourhill I, Parnell J. Peripheral Nerve Schwannoma: A Review of Varying Clinical Presentations and Imaging Findings. J Foot Ankle Surg. 2017 May-Jun;56(3):632-7.
-
9Das Gupta TK, Brasfield RD, Strong EW, Hajdu SI. Benign solitary Schwannomas (neurilemomas). Cancer. 1969 Aug;24(2):355-66.
-
10Knight DM, Birch R, Pringle J. Benign solitary schwannomas: a review of 234 cases. J Bone Joint Surg Br. 2007 Mar;89(3):382-7.
-
11Carvajal JA, Cuartas E, Qadir R, Levi AD, Temple HT. Peripheral nerve sheath tumors of the foot and ankle. Foot Ankle Int. 2011 Feb;32(2):163-7.
-
12Schweitzer KM Jr, Adams SB Jr, Nunley JA 2nd. Multiple schwannomas of the posterior tibial nerve: a case series. Foot Ankle Int. 2013 Apr;34(4):607-11.
-
13Watanabe K, Fukuzawa T, Mitsui K. Tarsal Tunnel Syndrome Caused by a Schwannoma of the Posterior Tibial Nerve. Acta Med Okayama. 2018 Feb;72(1):77-80.
-
14Hao X, Levine D, Yim J, Qi C, Firestone L, Beiser I, et al. Schwannoma of Foot and Ankle: Seven Case Reports and Literature Review. Anticancer Res. 2019 Sep;39(9):5185-94.
-
15Ruggieri P, Angelini A, Jorge FD, Maraldi M, Giannini S. Review of foot tumors seen in a university tumor institute. J Foot Ankle Surg. 2014 May-Jun;53(3):282-5.
-
16Kehoe NJ, Reid RP, Semple JC. Solitary benign peripheral-nerve tumours. Review of 32 years' experience. J Bone Joint Surg Br. 1995 May;77(3):497-500.
-
17Buchanan V, Rawat M. Schwannoma of the Posterior Tibial Nerve. J Orthop Sports Phys Ther. 2020 Feb;50(2):111.
-
18Nawabi DH, Sinisi M. Schwannoma of the posterior tibial nerve: the problem of delay in diagnosis. J Bone Joint Surg Br. 2007 Jun;89(6):814-6.
-
19Tladi MJ, Saragas NP, Ferrao PN, Strydom A. Schwannoma and neurofibroma of the posterior tibial nerve presenting as tarsal tunnel syndrome: review of the literature with two case reports. Foot (Edinb). 2017 Aug;32:22-6.
-
20Agarwal DK, Thamatapu E, Sanyal S, Krishnan P. Rarely Encountered, Seldom Considered: Posterior Tibial Nerve Schwannoma Mimicking Lumbar Radiculopathy. J Neurosci Rural Pract. 2018 Jan-Mar;9(1):173-4.
-
21Gould JS. Tarsal tunnel syndrome. Foot Ankle Clin. 2011 Jun;16(2):275-86.
-
22Rajasekaran RB, Shanmuganathan R. Schwannoma of the Posterior Tibial Nerve Presenting as Tarsal Tunnel Syndrome: A Case Report with Emphasis on the Role of Microscope during Surgery. Case Rep Orthop. 2018 Jul 30;2018:4704362.
-
23Jack CM, Jones G, Edwards MR, Singh SK. A case report of three peripheral schwannomas attached to the Achilles paratenon. Foot (Edinb). 2010 Jun-Sep;20(2-3):78-80.
-
24Hallahan K, Vinokur J, Demski S, Faulkner-Jones B, Giurini J. Tarsal tunnel syndrome secondary to schwannoma of the posterior tibial nerve. J Foot Ankle Surg. 2014 Jan-Feb;53(1):79-82.
-
25Stramare R, Beltrame V, Gazzola M, Gerardi M, Scattolin G, Coran A, Faccinetto A, Rastrelli M, Rossi CR. Imaging of soft-tissue tumors. J Magn Reson Imaging. 2013 Apr;37(4):791-804.
-
26Pilavaki M, Chourmouzi D, Kiziridou A, Skordalaki A, Zarampoukas T, Drevelengas A. Imaging of peripheral nerve sheath tumors with pathologic correlation: pictorial review. Eur J Radiol. 2004 Dec;52(3):229-39.
-
27Mangrulkar VH, Brunetti VA, Gould ES, Howell N. Unusually large pedal schwannoma. J Foot Ankle Surg. 2007 Sep-Oct;46(5):398-402.
-
28Torossian JM, Augey F, Salle M, Beziat JL. Giant foot schwannoma. Br J Plast Surg. 2001 Jan;54(1):74-6.
-
29Mohammed SA, Pressman MM, Schmidt B, Babu N. Case presentations and review of plexiform schwannoma in the foot. J Foot Ankle Surg. 2014 Mar-Apr;53(2):179-85.
-
30Korf BR. Plexiform neurofibromas. Am J Med Genet. 1999 Mar 26;89(1):31-7.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Ramón Viladot y la <em>Revista del Pie y Tobillo</em>
- Tratamiento de la rotura del tendón de Aquiles: estado actual de la evidencia científica
- Fracturas complejas del tobillo en edad pediátrica: análisis de las fracturas de la transición y revisión de nuestros resultados
- Resultados clínicos y radiológicos tras el tratamiento quirúrgico del síndrome de Haglund mediante desinserción completa, calcaneoplastia y reinserción en doble hilera del tendón de Aquiles
- Osteotomía de alargamiento de la columna externa en el tratamiento del pie plano del adulto: nuestra experiencia
- Schwannoma en el pie y tobillo. A propósito de 3 casos
- Reconstrucción de una rotura del tendón extensor común de los dedos debida a un osteofito talar en un maratoniano. A propósito de un caso
- Fractura-luxación cerrada dorsal del escafoides tarsiano: a propósito de un caso y revisión bibliográfica
- Descripción de la técnica WALANT en la cirugía del antepié en tiempos de COVID-19
- Comentario a “Descripción de la técnica WALANT en la cirugía del antepié en tiempos de COVID-19”
- Revista de revistas
- <em>In memoriam</em> Ramón Viladot Pericé (1942-2022)
- <em>In memoriam</em> Dr. Carlos Enrique Torner Baduell
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista del pie y tobillo está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.