Microfracturas acetabulares artroscópicas de cadera: supervivencia y resultado clínico de la técnica con seguimiento mínimo de 5 años
Arthroscopic acetabular microfractures of the hip: survival and clinical outcome of the technique with a minimum follow-up of 5 years
Resumen:
Objetivo: determinar la supervivencia y el resultado clínico de la microfractura artroscópica en una cohorte de pacientes con lesión condral de espesor completo a nivel acetabular en el choque femoroacetabular (CFA) con seguimiento mínimo de 5 años.
Métodos: estudio multicéntrico retrospectivo de una base de datos prospectiva de pacientes con CFA y lesión condral acetabular de espesor completo tratada mediante microfracturas con seguimiento mínimo de 5 años. Se registraron variables epidemiológicas, tiempo de evolución de la sintomatología, hallazgos y técnicas artroscópicas, valoración clínica mediante el cuestionario Hip Outcome Score-Activities of Daily Living (HOS-AVD), valoración radiológica, complicaciones, reintervenciones y supervivencia de la técnica.
Resultados: se incluyeron en el estudio 88 caderas. El seguimiento medio fue de 86,8 meses (desviación estándar –DE–: 30). La puntuación media se incrementó de manera estadísticamente significativa en el cuestionario HOS-AVD de 64,8 (DE: 20,4) a 86,9 puntos (DE: 12,6). Precisaron reintervención quirúrgica 8 pacientes (9%). La supervivencia de la técnica quirúrgica a los 62 meses de seguimiento fue del 91,6%.
Conclusiones: a 5 años de seguimiento mínimo, la microfractura como tratamiento de la lesión condral de espesor completo en el paciente intervenido mediante cirugía artroscópica de cadera (CAC) por CFA permite obtener incrementos significativos en el cuestionario HOS-AVD, con una supervivencia de la técnica quirúrgica del 91,6% a 62 meses. La mejoría clínica se consigue en el primer año postoperatorio y se mantienen hasta el quinto año tras la cirugía.
Nivel de evidencia: nivel III.
Relevancia clínica: es importante conocer los resultados de supervivencia y clínicos de la técnica quirúrgica más utilizada en el tratamiento de la lesión condral de espesor completo a un seguimiento mayor de 5 años. Actualmente, son escasos los estudios con seguimiento a medio y largo plazo.
Abstract:
Objective: To determine the survival and clinical outcomes of arthroscopic microfractures in a cohort of patients with full-thickness chondral injury at acetabular level in femoroacetabular impingement (FAI) with a minimum follow-up of 5 years.
Methods: A retrospective multicentre study was made of a prospective database of patients with FAI and full-thickness acetabular chondral injury treated by microfracture with a minimum follow-up of 5 years. Epidemiological variables, symptoms evolution time, arthroscopic findings and techniques, clinical assessment using the Hip Outcome Score-Activities of Daily Living (HOS-AVD) questionnaire, radiological assessment, complications, reinterventions and survival of the technique were recorded.
Results: A total of 88 hips were included in the study. The mean duration of follow-up was 86.8 months (standard deviation [SD]: 30). The mean HOS-AVD score increased significantly from 64.8 (SD: 20.4) to 86.9 points (SD: 12.6). Eight patients (9%) required repeat surgery. Survival of the surgical technique at 62 months follow-up was 91.6%.
Conclusions: After a minimum 5-year follow-up period, microfracture as a treatment for full-thickness chondral injury in patients undergoing arthroscopic hip surgery (AHS) due to FAI results in significant increases in the HOS-AVD score, with a survival of the surgical technique of 91.6% at 62 months. Clinical improvement is achieved in the first postoperative year and is maintained until the fifth year after surgery.
Level of evidence: level III.
Clinical relevance: it is important to know the survival and clinical outcomes of the most commonly used surgical technique for treating full-thickness chondral injury after a follow-up period of over 5 years. At present, studies involving medium and long-term follow-up are scarce.
Introducción
La lesión condral es un factor limitante en la cirugía de preservación articular. El choque femoroacetabular (CFA) es una de las causas más frecuentes de lesión condral en la cadera(1). La cirugía artroscópica de cadera (CAC) ha permitido detectar estas lesiones condrales, con una incidencia de hasta el 70,3% descrita en un estudio(2). Para el tratamiento de la lesión condral se han descrito técnicas de reparación y técnicas de regeneración. Las técnicas de reparación precisan de un condrocito viable. Sin embargo, en el momento del diagnóstico, la lesión condral puede ser de espesor completo y ahí las técnicas de regeneración son las indicadas(3).
La microfractura es una técnica de regeneración condral indicada en lesiones focales de espesor completo con un labrum estable o reparable y tamaño menor de 400 mm2(4,5). En ella se realizan perforaciones en el hueso subcondral para permitir que la médula ósea, células progenitoras y factores de crecimiento rellenen el defecto condral y regeneren el tejido(6). Se trata de una técnica que se puede realizar directamente en el momento del diagnóstico, mediante CAC, sin morbilidad asociada, al no precisar de zona donante, y barata. Como inconveniente en comparación con otras técnicas de regeneración se indica que el tejido regenerado no tiene las mismas propiedades que el cartílago y plantea dudas sobre su durabilidad(7). Estudios previos han demostrado unos resultados satisfactorios con esta técnica, aunque con seguimientos a corto plazo(1,8,9).
El objetivo de nuestro trabajo fue determinar el resultado clínico y la supervivencia de la microfractura artroscópica en una cohorte de pacientes con lesión condral de espesor completo en el CFA con un seguimiento mínimo de 5 años. Nuestra hipótesis de trabajo fue que la técnica de regeneración condral mediante microfracturas proporcionaría un incremento significativo en el cuestionario de valoración clínica y una supervivencia mínima del 90% a medio plazo.
Métodos
Selección de pacientes
Estudio retrospectivo multicéntrico de una base de datos prospectiva de CAC entre enero de 2012 y diciembre de 2017. Los criterios de inclusión fueron la edad entre 18 y 55 años, diagnóstico de CFA, estadio Tönnis 0-1, altura articular mayor de 2 mm, lesión cartilaginosa acetabular de espesor completo tratada mediante microfracturas, seguimiento mínimo de 5 años. Se excluyeron los pacientes con displasia de cadera determinada por un ángulo centro-borde menor de 25°, enfermedad de Legg-Calvé-Perthes, cirugía previa de cadera, necrosis avascular y edad menor de 18 o mayor de 55 años. El diagnóstico de CFA se basó en la anamnesis, la exploración y las pruebas complementarias.
Todos los pacientes dieron su consentimiento informado para la inclusión en el estudio y el estudio fue aprobado por el Comité Ético de Investigación Clínica (CEIC) del Hospital Universitario de Elche, con Código de Registro PI 05/2022.
Técnica quirúrgica
La CAC se realizó en decúbito supino mediante portales artroscópicos anterolateral, medio anterior y distal anterolateral. La morfología de tipo Cam y de tipo Pincer se trató mediante osteoplastia acetabular y femoral bajo control artroscópico y radiológico. La lesión del labrum se reparaba o se desbridaba manteniendo la mayor cantidad de labrum posible(10), capaz de mantener el coágulo de células procedentes del hueso subcondral.
La lesión condral se valoró según la clasificación de Outerbridge(11). Una vez detectada la lesión condral de espesor completo, se determinaba su tamaño en anchura y longitud. A continuación, se resecaba el cartílago delaminado inestable y la capa calcificada. Las perforaciones se realizaban con punzón de 30 y 45°, con una dirección perpendicular al hueso subcondral, desde la periferia al centro de la lesión, separadas entre sí 3-4 mm. Al finalizar se cortaba el flujo de entrada de líquido intraarticular para confirmar la salida de gotas de grasa y sangre procedente del hueso subcondral por las perforaciones realizadas (Figura 1). El área de la lesión cartilaginosa se calculó mediante la fórmula: altura × anchura y se clasificó en menor de 200 mm2, entre 200 y 350 mm2, y mayor de 350 mm2(12).
reaca.31181.fs2312031-figura1.png
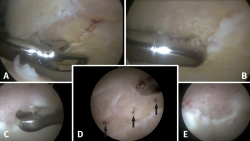
Figura 1. Imagen intraoperatoria de una cadera derecha desde el portal anterolateral con óptica de visión de 70°. Introducción del instrumental desde el portal medioanterior. A: resección del cartílago delaminado inestable con pinza; B: resección del cartílago delaminado inestable con motor; C: resección de la capa calcificada con cureta; D: microfracturas (flechas negras); E: corte del flujo de entrada del líquido articular para confirmar la salida de gotas de grasa y sangre procedentes del hueso subcondral.
Variable principal
Para la valoración clínica se utilizó el cuestionario de valoración de la cadera para actividades de la vida diaria (Hip Outcome Score-Activities of Daily Living –HOS-AVD–)(13), traducido al español y validado(14). Las valoraciones clínicas se realizaron preoperatoriamente, a los 6 meses, al año y posteriormente con periodicidad anual. Se determinó la significancia clínica mediante la diferencia clínica mínimamente importante (minimum clinically important difference –MCID–), el estado de los síntomas aceptable para el paciente (patient acceptable symptom state –PASS–) y el beneficio clínico sustancial (substantial clinical benefit –SCB–), para el HOS-AVD a 5 años de seguimiento. Los valores umbral de significación clínica fueron de 10,2 puntos para la MCID, 92,2 puntos para el PASS y 94,6 puntos para el SCB(15).
Variables secundarias
Se registraron variables epidemiológicas, tiempo de evolución de la sintomatología, hallazgos y técnicas artroscópicas, y valoración radiológica.
En todos los pacientes se solicitó un estudio radiológico anteroposterior de pelvis en bipedestación y proyección axial de Dunn. Se determinó la presencia de lesión de tipo Cam y/o Pincer, altura de la interlínea articular en la zona de carga, ángulo alfa, ángulo de cobertura acetabular de Wiberg, ángulo de Tönnis y grado de degeneración articular según la escala de Tönnis(16).
Para detectar la presencia de necrosis avascular, lesión del labrum o del cartílago articular preoperatoriamente se solicitó resonancia magnética (RM) en todos los pacientes.
Manejo postoperatorio
La movilidad pasiva se iniciaba a las 24 horas, con restricción de las rotaciones de cadera durante 4 semanas. No se utilizaron ortesis restrictoras de movilidad. Se permitía la carga parcial asistida con 2 muletas durante 4 semanas.
Supervivencia de la técnica
Se determinó mediante la necesidad de CAC de revisión o conversión a prótesis total de cadera (PTC).
Análisis estadístico
El análisis estadístico se realizó con el programa SPSS, versión 20.0 (SPSS Inc., Chicago, USA). La normalidad de las variables se valoró con la prueba de Kolmogorov-Smirnov. Para comparación de variables continuas se utilizaron las pruebas de t-Student o U de Mann-Whitney, y el análisis de varianza (ANOVA); y para variables categóricas la prueba de chi-cuadrado en variables con distribución normal o la de Mantel-Haenszel para datos no paramétricos. Se consideraron estadísticamente significativos los valores de p iguales o menores de 0,05. La supervivencia de la técnica con la necesidad de reintervención como punto final se determinó con la prueba de Kaplan-Meier.
Resultados
Generales
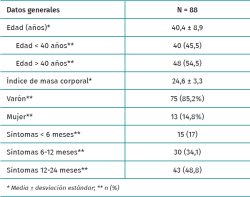
Se incluyeron en el estudio 88 caderas. Las variables epidemiológicas y el tiempo de evolución se muestran en la Tabla 1.
Radiológicamente, el tipo Cam era el tipo de CFA más frecuente en 35 caderas (39,7%), seguido por el tipo mixto en 33 caderas (37,5%) y el tipo Pincer en 20 caderas (22,8%).
Intraoperatorios
Se detectó rotura del labrum en 79 caderas (89,8%). En 77 de ellas (97,4%) se realizó reparación labral y en 2 (2,6%) desbridamiento.
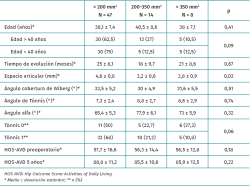
Todas las caderas presentaban lesión condral de espesor completo. Se midió la lesión condral de espesor completo en 69 caderas (78,4%). Su tamaño medio era de 19,3 mm de longitud (desviación estándar –DE–: 9,5; rango: 9 a 40 mm) y de 10,0 mm de anchura (DE: 5,7; rango: 8 a 30 mm). Todas las lesiones se localizaban a nivel de la unión condrolabral. El área media de la lesión condral de espesor completo era de 209,2 mm2 (DE: 167; rango: 50 a 750 mm2); con un 68,3% (47 caderas) menor de 200 mm2, un 20,2% entre 200 y 350 mm2 (14 caderas), y un 11,5% (8 caderas) mayor de 350 mm2. Un paciente (1,1 %) presentaba lesión condral en la cabeza femoral.
Clínicos
El seguimiento medio fue de 86,8 meses (DE: 30; rango: 60 a 142 meses).
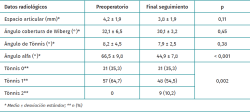
Las variables radiológicas preoperatorias y al final del seguimiento se muestran en la Tabla 2. El grado de corrección media del ángulo alfa fue de 21,6° (DE: 10,4°), siendo la disminución estadísticamente significativa. Evolucionaron de Tönnis 1 a 2 al final del seguimiento 9 pacientes (10,2%).
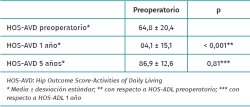
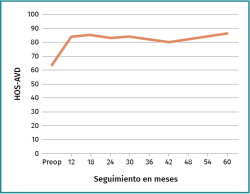
La puntuación media en el cuestionario HOS-AVD se incrementó de manera estadísticamente significativa al final del seguimiento. La mejora más importante se consiguió en el primer año postoperatorio, sin diferencias significativas entre la puntuación al primer año y al quinto año de seguimiento (Tabla 3 y Figura 2). A los 5 años de seguimiento, el 86,1% de los pacientes alcanzaron la MCID, el 71,7% el PASS y el 61,3% el SCB.
Complicaciones, reintervenciones y supervivencia
No se registraron complicaciones relacionadas con la técnica de microfracturas ni con la técnica de artroscopia de cadera.
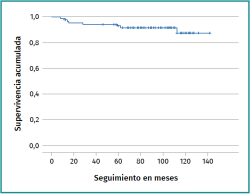
A 5 años de seguimiento mínimo, 8 pacientes (9%) precisaron reintervención quirúrgica; 4 (4,5%) mediante CAC de revisión y 4 (4,5%) mediante conversión a PTC. La CAC de revisión se realizó a los 8, 12, 14 y 15 meses de seguimiento, y la conversión a PTC a los 28 (paciente con lesión condral acetabular mayor de 350 mm2 y lesión condral en la cabeza femoral), 59, 62 (paciente con lesión condral acetabular mayor de 350 mm2) y 113 meses de seguimiento. La supervivencia de la técnica quirúrgica a los 62 meses de seguimiento fue del 91,6% (IC 95%: 85,6-97,6%) (Figura 3).
Análisis según la extensión de la lesión condral
El análisis de los pacientes con medición del tamaño de la lesión condral mostró una significativa menor altura articular preoperatoria en los pacientes con lesiones mayores de 350 mm2 (Tabla 4). De los 9 pacientes que evolucionaron de Tönnis 1 a 2, 5 presentaban una lesión condral mayor de 350 mm2. Y los 4 pacientes que precisaron CAC de revisión y 2 pacientes que precisaron conversión a PTC a 59 y 62 meses de seguimiento presentaban un lesión condral mayor de 350 mm2. Ningún paciente con lesión condral menor de 350 mm2 empeoró en su grado de degeneración articular ni precisó reintervención quirúrgica.
Discusión
Según nuestros resultados, las microfracturas mediante CAC como tratamiento de la lesión condral de espesor completo permiten obtener unos resultados satisfactorios y una supervivencia del 91,6% a 5 años de seguimiento mínimo.
MacDonald refiere, en su revisión sistemática de 11 estudios que incluyen 267 pacientes sobre la indicación y los resultados de las microfracturas en el tratamiento de la lesión condral asociada al CFA, resultados clínicos satisfactorios con un seguimiento medio de 29 meses(17). También se han publicado estudios comparativos entre pacientes con lesión condral tratados mediante microfracturas y pacientes sin lesión condral, sin encontrar diferencias significativas en los resultados clínicos a 2 años de seguimiento mínimo(18,19) y 3 años de seguimiento mínimo(20). Recientemente, Akthar ha publicado una revisión sistemática sobre los resultados del tratamiento de la lesión condral de la cadera, en la que indica que la microfractura es la técnica más utilizada. De los 27 estudios incluidos en la revisión, 17 con un total de 597 caderas analizan el resultado de las microfracturas, pero solo 1 estudio tenía un seguimiento mayor de 5 años. La revisión concluye que las microfracturas permiten obtener incrementos significativos en los cuestionarios de valoración clínicos utilizados(9,21). En nuestra serie la puntuación media en el cuestionario HOS-AVD se incrementó significativamente al final del seguimiento, consiguiendo la mejoría clínica en el primer año posquirúrgico, que se mantenía a los 5 años de la cirugía.
Con respecto a la significancia clínica del HOS-AVD, Luo(22) refiere que un 89,8% de 57 pacientes con 1 año de seguimiento alcanzaron la MCID y Kucharik(23) un 25% la MCID, un 56% el PASS y un 56% el SCB, en 31 pacientes con 1 año de seguimiento. En nuestra serie a 5 años de seguimiento mínimo, el 86,1% de los pacientes alcanzaron la MCID, el 71,7% el PASS y el 61,3% el SCB, para el HOS-AVD.
Los protocolos de manejo postoperatorio tras microfracturas no establecen un consenso sobre mantener descarga o carga parcial con muletas, ni sobre el tiempo indicado. Varios estudios recomiendan carga parcial con muletas entre 4 y 16 semanas(1,16).
Akhtar refiere en su revisión sistemática que solo 13 estudios analizan el tamaño de la lesión condral, con un tamaño medio entre 40 y 360 mm2. De los 13 estudios, 5 no referían que existiera una correlación entre el tamaño de la lesión condral y los resultados clínicos(9). Sin embargo, Kester indica que el mal resultado clínico de la microfractura se asocia con lesiones condrales mayores de 390 mm2 a 4 años de seguimiento en su serie de 33 pacientes(24). Y Loppini refiere una correlación negativa entre el tamaño de la lesión condral y el resultado clínico con 2 años de seguimiento en su serie de 62 pacientes(16). En nuestra serie, con un tamaño medio de 209 mm2, no hemos encontrado diferencias significativas en el HOS-AVD a 5 años de seguimiento según el tamaño de la lesión condral. Sin embargo, sí que hemos detectado una mayor progresión de la patología degenerativa y de la necesidad de reintervención quirúrgica en los pacientes con lesión condral mayor de 350 mm2.
Las complicaciones asociadas con la microfractura se registran entre el 0 y el 7,5%(9). En nuestra serie no hemos registrado ninguna complicación asociada con la técnica quirúrgica.
La tasa de CAC de revisión y de conversión a PTC tras las microfracturas se establece entre el 0-18,2% y el 0-34,6%, con una supervivencia de la técnica que se establece entre el 59,1 y el 100% con un seguimiento entre 6 y 53 meses, según la revisión sistemática publicada en 2023(9). Los resultados de nuestra serie han sido similares, con un 4,5% de CAC de revisión y conversión a PTC, y un 91,6% de supervivencia a 62 meses. Sin embargo, Akhtar refiere un incremento en la tasa de reintervención y un descenso en la supervivencia de la técnica con respecto a la revisión sistemática publicada por O'Connor en 2018(8,9). Y Domb ha publicado los resultados de 22 caderas con seguimiento mínimo de 10 años con una supervivencia de la técnica de microfracturas del 77%(25). Fontana describía en su estudio en 2015 que la presencia de lesión de tipo Cam, el tamaño del defecto cartilaginoso mayor de 400 mm2, la asociación con lesión cartilaginosa de la cabeza femoral y un valor preoperatorio en el Modified Harris Hip Score (mHHS) menor de 50 puntos eran factores de riesgo para la conversión a PTC(26).
Nuestro estudio presenta limitaciones. Dado que a los pacientes con microfracturas también se les han realizado otros procedimientos quirúrgicos añadidos, es difícil conocer el efecto aislado de las microfracturas en el resultado clínico final. Los datos fueron recogidos prospectivamente, pero se trata de un estudio retrospectivo. El estudio carece de un grupo control. No se ha registrado el tamaño de la lesión condral en todos los pacientes. Se precisa de un mayor seguimiento para confirmar la estabilidad de los resultados obtenidos.
Como fortalezas, cabe indicar que se trata de un estudio multicéntrico, con un tamaño muestral aceptable y con un seguimiento a medio plazo.
Conclusiones
A 5 años de seguimiento mínimo, la microfractura como tratamiento de la lesión condral de espesor completo en el paciente intervenido mediante CAC por CFA permite obtener incrementos significativos en el cuestionario HOS-AVD, con una supervivencia de la técnica quirúrgica del 91,6% a 62 meses. La mejoría clínica se consigue en el primer año postoperatorio y se mantiene hasta el quinto año tras la cirugía.
Figuras
Figura 1. Imagen intraoperatoria de una cadera derecha desde el portal anterolateral con óptica de visión de 70°. Introducción del instrumental desde el portal medioanterior. A: resección del cartílago delaminado inestable con pinza; B: resección del cartílago delaminado inestable con motor; C: resección de la capa calcificada con cureta; D: microfracturas (flechas negras); E: corte del flujo de entrada del líquido articular para confirmar la salida de gotas de grasa y sangre procedentes del hueso subcondral.
Figura 2. Evolución clínica durante los 5 años de seguimiento mínimo según el Hip Outcome Score-Activities of Daily Living (HOS-AVD).
Tablas
Información del artículo
Cita bibliográfica
Autores
Javier Sanz Reig
Traumatología Vistahermosa. HLA Clínica Vistahermosa. Alicant
Grupo Ibérico de Preservación de Cadera (GIPCA)
Servicio de Cirugía Ortopédica y Traumatología. Clínica Vistahermosa. Alicante
Jesús Mas Martínez
Traumatología Vistahermosa. HLA Clínica Vistahermosa. Alicante, España
Grupo Ibérico de Preservación de Cadera (GIPCA)
Alberto López Reyes
Hospital Viamed Santa Ángela de la Cruz. Sevilla
Grupo Ibérico de Preservación de Cadera (GIPCA)
Ana Castel Oñate
Unidad de Cadera. Hospital Universitario Príncipe de Asturias. Alcalá de Henares, Madrid
Grupo Ibérico de Preservación de Cadera (GIPCA)
Cirugía Ortopédica y Traumatología (COT). Hospital Universitario Príncipe de Asturias. Madrid
Joan Cabello Gallardo
Imove Traumatología. Barcelona
Hospital Germans Trias i Pujol. Badalona
Grupo Ibérico de Preservación de Cadera (GIPCA)
Marc Tey Pons
Unidad de Cadera. iMove Traumatología. Hospital Mi Tres Torres. Barcelona
I-Move Traumatologia. Barcelona
Grupo Ibérico de Preservación de Cadera (GIPCA)
Hospital Universitari Parc Taulí. Sabadell
Universidad Pompeu Fabra
Unidad de Cadera. Servicio de Cirugía Ortopédica y Traumatología. Hospital del Mar. Barcelona
Unidad de Artroscopia y Rodilla. ICATME-Institut Universitari Dexeus. Universitat Autònoma de Barcelona
Responsabilidades éticas
Conflicto de interés. Los autores declaran no tener ningún conflicto de interés.
Financiación. Este trabajo no ha sido financiado.
Protección de personas y animales. Los autores declaran que para esta investigación no se han realizado experimentos en seres humanos ni en animales.
Confidencialidad de los datos. Los autores declaran que han seguido los protocolos de su centro de trabajo sobre la publicación de datos de pacientes.
Derecho a la privacidad y consentimiento informado. Los autores declaran que en este artículo no aparecen datos de pacientes.
Referencias bibliográficas
-
1Nakano N, Gohal C, Duong A, Ayeni OR, Khanduja V. Outcomes of cartilage repair techniques for chondral injury in the hip-a systematic review. Int Orthop. 2018;42:2309-22.
-
2Más Martínez J, Sanz-Reig J, Verdú Román CM, Bustamante Suárez de Puga D, Morales Santías M, Martínez Giménez E. Tönnis stage 0 and 1 acetabular rim cartilage injuries: incidence, grade, location and associated pre-surgical factors. Rev Esp Cir Ortop Traumatol. 2017;61:154-61.
-
3Bagheri K, Sierra F, Jamali AA. Acetabular Cartilage Repair: State of the Art in Surgical Treatment. J Hip Preserv Surg. 2020;7:205-24.
-
4Maldonado DR, Chen JW, Lall AC, et al. Microfracture in Hip Arthroscopy. Keep It Simple! Arthrosc Tech. 2019;8:e1063-e1067.
-
5Mella C, Núñez A, Villalón I. Treatment of acetabular chondral lesions with microfracture technique. SICOT J. 2017;3,45.
-
6Green CJ, Beck A, Wood D, Zheng MH. The biology and clinical evidence of microfracture in hip preservation surgery. J Hip Preserv Surg. 2016;3(2):108-23.
-
7Frisbie DD, Oxford JT, Southwood L, et al. Early events in cartilage repair after subchondral bone microfracture. Clin Orthop Relat Res. 2003;(407):215-27.
-
8O’Connor M, Minkara AA, Westermann RW, Rosneck J, Lynch TS. Outcomes of Joint Preservation Procedures for Cartilage Injuries in the Hip: A Systematic Review and Meta-analysis. Orthop J Sports Med. 2018;6:2325967118776944.
-
9Akhtar M, Wen J, Razick D, et al. Outcomes of Arthroscopic Joint Preservation Techniques for Chondral Lesions of the Hip: An Updated Systematic Review. Arthroscopy. 2023;29:S0749-8063(23)00948-9.
-
10Freehill MT, Safran MR. The labrum of the hip: diagnosis and rationale for surgical correction. Clin Sports Med. 2011;30:293-315.
-
11Bhatia S, Nowak DD, Briggs KK, Patterson DC, Philippon MJ. Outerbridge grade IV cartilage lesions in the hip identified at arthroscopy. Arthroscopy. 2016;32:814-9.
-
12Loppini M, La Camera F, Gambaro FM, Ruggeri R, Grappiolo G, Della Rocca F. Sport Activity and Clinical Outcomes after Hip Arthroscopy with Acetabular Microfractures at a Minimum 2-Year Follow-Up: A Matched-Pair Controlled Study. Life (Basel). 2022;12(8):1107.
-
13Martin RL, Philippon MJ. Evidence of Validity for the Hip Outcome Score in Hip Arthroscopy. Arthroscopy. 2007;23:822-6.
-
14Seijas R, Sallent A, Ruiz-Ibán MA, et al. Validation of the Spanish version of the Hip Outcome Score: a multicenter study. Health Qual Life Outcomes. 2014;12:70.
-
15Nwachukwu BU, Beck EC, Kunze KN, Chahla J, Rasio J, Nho SJ. Defining the Clinically Meaningful Outcomes for Arthroscopic Treatment of Femoroacetabular Impingement Syndrome at Minimum 5-Year Follow-up. Am J Sports Med. 2020;48:901-7.
-
16Mascarenhas VV, Castro MO, Rego PA, et al. The Lisbon Agreement on Femoroacetabular Impingement Imaging-part 1: overview. Eur Radiol. 2020;30:5281-97.
-
17MacDonald AE, Bedi A, Horner NS, et al. Indications and Outcomes for Microfracture as an Adjunct to Hip Arthroscopy for Treatment of Chondral Defects in Patients With Femoroacetabular Impingement: A Systematic Review. Arthroscopy. 2016;32:190-200.
-
18Domb BG, Gupta A, Dunne KF, Gui C, Chandrasekaran S, Lodhia P. Microfracture in the Hip: Results of a Matched-Cohort Controlled Study With 2-Year Follow-up. Am J Sports Med. 2015;43:1865-74.
-
19Lodhia P, Gui C, Chandrasekaran S, Suárez-Ahedo C, Vemula SP, Domb BG. Microfracture in the hip: a matched-control study with average 3-year follow-up. J Hip Preserv Surg. 2015;2:417-27.
-
20Más Martínez J, Sanz-Reig J, Verdú Román CM, Bustamante Suárez de Puga D, Morales Santías M, Martínez Giménez E. Arthroscopic hip surgery with a microfracture procedure of acetabular full-thickness chondral damage. Cohort study with a 3-year follow-up. Rev Esp Cir Ortop Traumatol. 2018;62:248-56.
-
21Domb BG, Lee MS, Annin S, et al. Patients Who Underwent Primary Hip Arthroscopy for Femoroacetabular Impingement with Acetabular Microfracture Show 77% Survivorship at 10-Year Follow-Up. Arthroscopy. 2023;39:1185-94.
-
22Luo TD, Beck EC, Trammell AP, et al. Hip Arthroscopic Microfracture Augmented With Platelet-Rich Plasma-Infused Micronized Cartilage Allograft Significantly Improves Functional Outcomes. Arthroscopy. 2022;38:2819-26.
-
23Kucharik MP, Abraham PF, Nazal MR, et al. Treatment of Full-Thickness Acetabular Chondral Flaps During Hip Arthroscopy: Bone Marrow Aspirate Concentrate Versus Microfracture. Orthop J Sports Med. 2021;9:23259671211059170.
-
24Kester BS, Begly JP, Capogna B, Chenard K, Youm T. Four-Year Outcomes Following Arthroscopic Microfracture of the Hip in Patients with Advanced Chondral Lesions. Bull Hosp Jt Dis (2013). 2020;78:123-30.
-
25Domb BG, Lee MS, Annin S, et al. Patients Who Underwent Primary Hip Arthroscopy for Femoroacetabular Impingement with Acetabular Microfracture Show 77% Survivorship at 10-Year Follow-Up. Arthroscopy. 2023;39:1185-94.
-
26Fontana A, de Girolamo L. Sustained five-year benefit of autologous matrix-induced chondrogenesis for femoral acetabular impingement-induced chondral lesions compared with microfracture treatment. Bone Joint J. 2015;97:628-35.
Descargar artículo:
Licencia:
Este contenido es de acceso abierto (Open-Access) y se ha distribuido bajo los términos de la licencia Creative Commons CC BY-NC-ND (Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional) que permite usar, distribuir y reproducir en cualquier medio siempre que se citen a los autores y no se utilice para fines comerciales ni para hacer obras derivadas.
Comparte este contenido
En esta edición
- Estamos en una edad de oro en la cirugía artroscópica española
- Alteración de los ejes coronal y sagital de la rodilla y su implicación en el fracaso de la reconstrucción de cruzado anterior. Revisión sistemática
- Microfracturas acetabulares artroscópicas de cadera: supervivencia y resultado clínico de la técnica con seguimiento mínimo de 5 años
- La artroscopia de cadera proporciona en el personal médico una reincorporación laboral temprana y completa. Estudio multicéntrico
- Artículos novedosos sobre lesión ligamentosa combinada del ligamento cruzado anterior y el complejo ligamentoso medial de la rodilla
- Inestabilidad anteroinferior de hombro. Artículos imprescindibles
- Tratamiento de la inestabilidad de hombro con defectos óseos mediante la combinación de las técnicas artroscópicas de tope óseo y <em>remplissage</em>
- Reconstrucción del manguito rotador mediante técnica artroscópica de triple hilera. Técnica quirúrgica
- Tratamiento endoscópico de tendinitis calcificante del glúteo mayor. A propósito de un caso
- Menisco medial discoide incompleto con coalescencia con el ligamento cruzado anterior
Más en PUBMED
Más en Google Scholar
Más en ORCID


Revista Española de Artroscopia y Cirugía Articular está distribuida bajo una licencia de Creative Commons Reconocimiento-NoComercial-SinObraDerivada 4.0 Internacional.